O coma hiperglucémico pode producirse nun paciente con diabetes se está mal tratado e, por iso, o azucre no sangue aumenta demasiado. Os médicos chaman ao glicemia o indicador de glicosa no sangue. Se o azucre no sangue é elevado, din que o paciente ten "hiperglicemia".
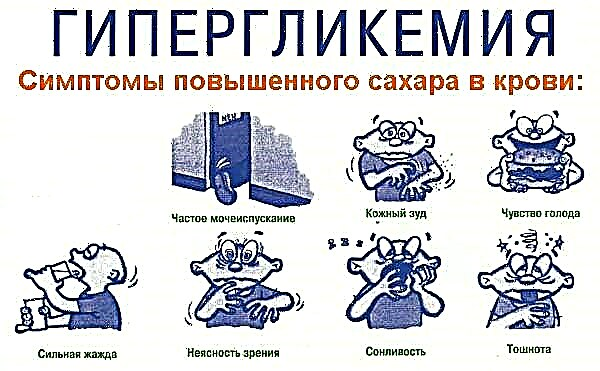
Se non tomas o azucre no sangue baixo control a tempo, pode producirse un coma hiperglicémico
Coma hiperglicémica: conciencia deteriorada debido ao azucre elevado. Ocorre principalmente en diabéticos maiores que non controlan o azucre no sangue.
O coma hiperglicémico nos nenos prodúcese, por regra xeral, en combinación con cetoacidosis.
Coma hiperglucémico e cetoacidosis diabética
O coma hiperglicémico adoita ir acompañado de cetoacidosis. Se o diabético ten unha deficiencia importante de insulina, entón as células non obteñen suficiente glicosa e poden cambiar a nutrición por reservas de graxa. Cando a graxa se descompón, prodúcense corpos cetonas, incluída a acetona. Este proceso chámase cetose.
Se hai moitos corpos cetonas que circulan polo sangue, entón aumentan a súa acidez e supera a norma fisiolóxica. Hai un cambio no equilibrio ácido-base do corpo cara a un aumento da acidez. Este fenómeno é moi perigoso e chámase acidosis. En conxunto, a cetose e acidosis chámanse cetoacidosis.
Neste artigo, trataremos situacións nas que se produce coma hiperglucémico sen cetoacidosis. Isto significa que o azucre no sangue é moi elevado, pero ao mesmo tempo, o corpo dun diabético non cambia a nutrición coas súas graxas. Non se producen corpos cetonas e, polo tanto, a acidez no sangue permanece dentro dos límites normais.
Este tipo de complicación aguda da diabetes chámase "síndrome hiperosmolar". Non é menos grave que a cetoacidosis diabética. A osmolaridade é a concentración dunha sustancia nunha solución. Síndrome hiperosmolar - o que significa que o sangue está demasiado groso debido ao alto contido de glicosa nel.
Diagnósticos
Cando un paciente con coma hiperglucémico entra no hospital, o primeiro que fan os médicos é determinar se ten cetoacidosis ou non. Para iso, faga unha análise expresa da orina para a presenza de corpos cetonas mediante unha tira de proba e tamén recolla outra información necesaria.
Como tratar un coma hiperglucémico con cetoacidosis descríbese en detalle no artigo "Cetoacidosis diabética". E aquí discutiremos como actúan os médicos se un coma diabético non vai acompañado de cetoacidosis. Mentres un paciente con coma hiperglucémico está a recibir unha terapia intensiva, os seus signos vitais deben ser coidadosamente controlados. O seu seguimento realízase segundo o mesmo esquema que no tratamento da cetoacidosis.
O coma hiperglicémico, con ou sen cetoacidosis, pode ser complicado pola acidosis láctica, é dicir, unha concentración excesiva de ácido láctico no sangue. A acidosis láctica empeora drasticamente o pronóstico dos resultados do tratamento. Polo tanto, é desexable medir o nivel de ácido láctico no sangue do paciente.
Tamén é recomendable facer análises de sangue durante o tempo de protrombina e o tempo parcial de tromboplastina (APTT). Debido a que coa síndrome hiperosmolar con máis frecuencia que coa cetoacidosis diabética, o DIC desenvólvese, é dicir, a coagulación do sangue é perturbada debido á liberación masiva de substancias tromboplásicas dos tecidos.
Os pacientes con síndrome hiperglucémico hipermosmolar deben examinarse coidadosamente en busca de focos de infección, así como enfermidades que causan ganglios linfáticos inchados. Para iso, debes examinar:
- sinus paranasais
- a cavidade oral
- órganos do peito
- cavidade abdominal, incluído o recto
- os riles
- palpa os ganglios linfáticos
- ... e ao mesmo tempo comprobar se hai desastres cardiovasculares.
Causas da coma diabética hiperosmolar
O coma hiperglucémico hiperosmolar prodúcese aproximadamente entre 6 e 10 veces menos que a cetoacidosis diabética. Con esta complicación aguda, por regra xeral, están ingresadas no hospital persoas maiores con diabetes tipo 2. Pero a miúdo danse excepcións a esta regra xeral.
O mecanismo desencadeante para o desenvolvemento da síndrome hiperosmolar son moitas veces condicións que aumentan a necesidade de insulina e conducen á deshidratación. Aquí tes unha lista deles:
- enfermidades infecciosas, especialmente aquelas con febre alta, vómitos e diarrea (diarrea);
- infarto de miocardio;
- embolia pulmonar;
- pancreatite aguda (inflamación do páncreas);
- obstrución intestinal;
- un ictus;
- queimaduras extensivas;
- hemorraxias masivas;
- insuficiencia renal, diálise peritoneal;
- patoloxías endocrinolóxicas (acromegalía, tirotoxicosis, hipercortisolismo);
- lesións, intervencións cirúrxicas;
- efectos físicos (golpe de calor, hipotermia e outros);
- tomando certos medicamentos (esteroides, simpatomiméticos, análogos da somatostatina, fenitoína, inmunosupresores, beta-bloqueantes, diuréticos, antagonistas de calcio, diazoxido).
O coma hiperglicémico é a miúdo o resultado dun paciente ancián que intenta beber demasiado pouco líquido. Os pacientes fan isto, tratando de reducir o inchazo. Desde o punto de vista médico, a recomendación para limitar a inxestión de líquidos en enfermidades cardiovasculares e outras enfermidades é incorrecta e perigosa.
Síntomas de coma hiperglucémico
A síndrome hiperosmolar desenvólvese máis lentamente que a cetoacidosis diabética, normalmente nuns días ou semanas. A deshidratación do paciente pode ser aínda máis grave que coa cetoacidosis. Dado que os corpos cetonas non se forman, non hai síntomas característicos de cetoacidosis: respiración inusual de Kussmaul e cheiro a acetona no aire exhalado.
Nos primeiros días do desenvolvemento da síndrome hiperosmolar, os pacientes teñen frecuentes ganas de ouriñar. Pero no momento de chegar ao hospital, a produción de orina adoita ser débil ou completamente parada, debido á deshidratación. Na cetoacidosis diabética, unha maior concentración de corpos cetónicos adoita causar vómitos. Con síndrome hiperosmolar, o vómito é raro, a menos que haxa outras razóns para iso.
O coma hiperglicémico desenvólvese en aproximadamente o 10% dos pacientes con síndrome hiperosmolar. Depende da cantidade de espesor do sangue e do aumento do contido de sodio no fluído cefalorraquídeo. Ademais de letarxia e coma, a conciencia deteriorada pode manifestarse en forma de axitación psicomotora, delirio e alucinacións.
Unha característica da síndrome hiperosmolar son os síntomas frecuentes e variados de danos no sistema nervioso. A súa lista inclúe:
- calambres
- discapacidade da fala;
- movementos rítmicos rápidos involuntarios dos globos oculares (nistagmo);
- debilitamento de movementos voluntarios (paresis) ou parálise completa de grupos musculares;
- outros síntomas neurolóxicos.
Estes síntomas son moi diversos e non entran en síndrome claro. Despois de eliminar o paciente do estado hiperosmolar, normalmente desaparecen.
Axuda co coma hiperglicémico: información detallada para o médico
O tratamento da síndrome hiperosmolar e coma hiperglucémico realízase principalmente cos mesmos principios que o tratamento da cetoacidosis diabética. Pero hai características das que falamos a continuación.
En ningún caso os niveis de azucre no sangue deben reducirse máis rápido que 5,5 mmol / L por cada hora. A osmolaridade (densidade) do soro sanguíneo non debe diminuír máis rápido que en 10 mosmol / l por hora. Unha diminución máis pronunciada destes indicadores está estrictamente contraindicada, porque aumenta o risco de edema pulmonar e edema cerebral.
A concentración de Na + no plasma> 165 meq / l, a contraposición da solución salina está contraindicada. Por iso, úsase unha solución de glicosa ao 2% como líquido para eliminar a deshidratación. Se o nivel de sodio é de 145-165 meq / l, use unha solución hipotónica de NaCl ao 0,45%. Cando o nivel de sodio diminúe <145 meq / l, continúase a rehidratación con solución salina fisiolóxica 0,9% de NaCl.
Na primeira hora, inxéctanse 1-1,5 litros de líquido, na 2ª e 3ª - 0,5-1 litros, logo 300-500 ml por hora. A taxa de rehidratación axústase do mesmo xeito que na cetoacidosis diabética, pero o seu volume inicial no caso da síndrome hiperosmolar é maior.
Cando o corpo do paciente comeza a saturarse de líquido, é dicir, elimínase a deshidratación, isto en si mesmo leva a unha clara diminución da concentración de glicosa no sangue. En coma hiperglicémico normalmente aumenta a sensibilidade á insulina. Por estas razóns, ao comezo da terapia, a insulina non se administra en absoluto ou se administra en pequenas doses, aproximadamente 2 unidades de insulina "curta" por hora.
Despois de 4-5 horas dende o inicio da terapia por infusión, pode cambiar ao réxime de dosificación de insulina descrito na sección "Tratamento da cetoacidosis diabética", pero só se o azucre no sangue é aínda moi alto e a concentración de ións de sodio no plasma sanguíneo diminúe.
Con síndrome hiperosmolar, normalmente necesítase máis potasio para corrixir a deficiencia de potasio no corpo do paciente que coa cetoacidosis diabética. O uso de álcalis, incluído bicarbonato, non está indicado para a cetoacidosis e máis aínda para a síndrome hiperosmolar. O pH pode diminuír se se produce acidosis coa adición de procesos purulentos-necróticos. Pero incluso nestes casos, o pH é moi raramente inferior a 7,0.
Intentamos que este artigo sobre coma hipoglicémico e síndrome hiperosmolar sexa útil para os pacientes. Desexamos que os médicos poidan utilizalo como unha “folla de trampas” conveniente.