 Ás veces ocorre que xa se desenvolveu unha patoloxía no corpo, e unha persoa nin sequera sospeita diso. A tolerancia á glucosa deteriorada é só un caso así.
Ás veces ocorre que xa se desenvolveu unha patoloxía no corpo, e unha persoa nin sequera sospeita diso. A tolerancia á glucosa deteriorada é só un caso así.
O paciente aínda non se sente enfermo, non sente síntomas, pero xa está a medio camiño para unha enfermidade tan grave como a diabetes. Que é isto?
Causas da enfermidade
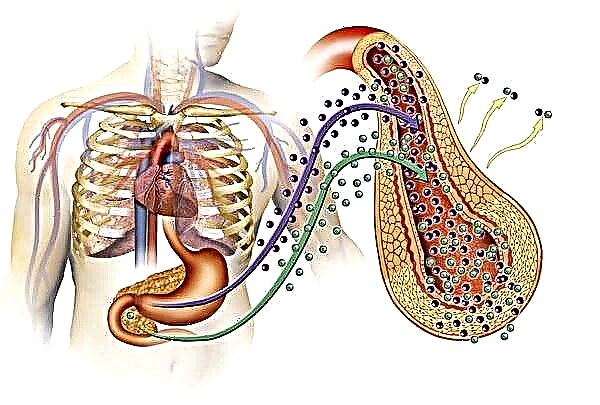
NTG (tolerancia á glucosa prexudicada) ten o seu propio código para ICD 10 - R 73.0, pero non é unha enfermidade independente. Tal patoloxía é un compañeiro frecuente da obesidade e un dos síntomas da síndrome metabólica. A violación caracterízase por un cambio na cantidade de azucre no plasma sanguíneo, que supera os valores admisibles, pero aínda non chega á hiperglicemia.
 Isto sucede debido a un fracaso dos procesos de absorción de glicosa nas células dos órganos debido á susceptibilidade insuficiente dos receptores celulares á insulina.
Isto sucede debido a un fracaso dos procesos de absorción de glicosa nas células dos órganos debido á susceptibilidade insuficiente dos receptores celulares á insulina.
Esta condición tamén se denomina prediabetes e, se non se trata, unha persoa con NTG, máis tarde ou máis tarde, afrontará un diagnóstico de diabetes mellitus tipo 2.
Detéctase a violación a calquera idade, incluso nos nenos e na maioría dos pacientes, rexístranse diversos graos de obesidade. O exceso de peso adoita vir acompañado dunha diminución da sensibilidade dos receptores celulares á insulina.
Ademais, os seguintes factores poden provocar NTG:
- Baixa actividade física. Un estilo de vida pasivo combinado con sobrepeso leva a trastornos circulatorios, que á súa vez causan problemas co corazón e o sistema vascular e afecta o metabolismo dos carbohidratos.
- Tratamento hormonal. Tales medicamentos conducen a unha diminución da resposta celular á insulina.
- Predisposición xenética. Un xene mutado afecta a sensibilidade dos receptores ou a funcionalidade da hormona. Tal xen é herdado, isto explica a detección de tolerancia prexudicada na infancia. Así, se os pais teñen problemas co metabolismo dos carbohidratos, o neno tamén ten un alto risco de desenvolver NTG.
É necesario facer un exame de sangue para a tolerancia nestes casos:
- embarazo cun feto grande;
- o nacemento dun neno grande ou nacido en embarazos anteriores;
- hipertensión
- tomar diuréticos;
- patoloxía do páncreas;
- niveis baixos de lipoproteínas no plasma;
- a presenza do síndrome de Cushing;
- persoas despois de 45-50 anos;
- triglicéridos altos;
- ataques de hipoglucemia.
Síntomas da patoloxía
O diagnóstico da patoloxía é difícil debido á ausencia de síntomas pronunciados. O NTG é máis frecuentemente detectado por un exame de sangue durante un exame médico doutra enfermidade.
Nalgúns casos, cando a condición patolóxica avanza, os pacientes prestan atención a tales manifestacións:
- o apetito aumenta significativamente, especialmente pola noite;
- hai unha forte sede e seca na boca;
- aumenta a frecuencia e cantidade de micción;
- ocorren ataques de enxaqueca;
- mareado despois de comer, a temperatura sube;
- a capacidade de traballo diminúe debido ao aumento da fatiga, faise sentir a debilidade;
- a dixestión é perturbada.
 Como resultado de que os pacientes non prestan atención a tales síntomas e non teñen présa en ver a un médico, a capacidade de corrixir os trastornos endocrinos nas primeiras etapas redúcese drasticamente. Pero a probabilidade de desenvolver diabete incurable, pola contra, vai aumentando.
Como resultado de que os pacientes non prestan atención a tales síntomas e non teñen présa en ver a un médico, a capacidade de corrixir os trastornos endocrinos nas primeiras etapas redúcese drasticamente. Pero a probabilidade de desenvolver diabete incurable, pola contra, vai aumentando.
A falta de tratamento oportuno, a patoloxía segue progresando. A glicosa, acumulándose no plasma, comeza a afectar a composición do sangue, aumentando a súa acidez.
Ao mesmo tempo, como resultado da interacción do azucre cos compoñentes do sangue, a súa densidade cambia. Isto leva a trastornos circulatorios, como resultado de que se desenvolven enfermidades do corazón e dos vasos sanguíneos.
As violacións do metabolismo dos carbohidratos non pasan sen rastro doutros sistemas corporais. Os riles, fígado e órganos dixestivos están danados. Ben, a violación definitiva e non controlada da tolerancia á glicosa é a diabetes.
Métodos de diagnóstico
Se se sospeita NTG, remítese ao paciente para consulta cun endocrinólogo. O especialista recolle información sobre o estilo de vida e hábitos do paciente, aclara queixas, presenza de enfermidades concomitantes, así como casos de trastornos endocrinos entre os familiares.
O seguinte paso será o nomeamento de análises:
- bioquímica do sangue;
- proba de sangue clínica xeral;
- análise de orina para o ácido úrico, o azucre e o colesterol.
A principal proba de diagnóstico é unha proba de tolerancia.
Antes da proba, hai que cumprir varias condicións:
- a última comida antes da doazón de sangue debe ser 8-10 horas antes do estudo;
- Débese evitar o estrés nervioso e físico;
- non beba alcol durante tres días antes da proba;
- non debes fumar o día do estudo;
- non podes doar sangue por arrefriados virais ou despois dunha cirurxía recente.
A proba realízase do seguinte xeito:
- a toma de sangue para o exame tómase cun estómago baleiro;
- ao paciente se lle administra unha solución de glicosa para beber ou se administra unha solución por vía intravenosa;
- despois de 1-1,5 horas, repítese a proba de sangue.
A violación é confirmada con tales indicadores de glicosa:
- sangue tomado nun estómago baleiro - máis de 5,5 e menos de 6 mmol / l;
- o sangue tomado 1,5 horas despois dunha carga de hidratos de carbono é superior a 7,5 e menos de 11,2 mmol / L.
Tratamento NTG
Que facer se confirma NTG?
Normalmente, as recomendacións clínicas son as seguintes:
- controlar regularmente o azucre no sangue;
- supervisar os indicadores de presión arterial;
- aumentar a actividade física;
- seguir unha dieta, conseguindo perda de peso.
Adicionalmente, pódense prescribir medicamentos que axuden a reducir o apetito e a acelerar a descomposición das células graxas.
A importancia dunha nutrición adecuada
Seguir os principios dunha alimentación adecuada é útil incluso para unha persoa completamente sa, e nun paciente con violación do metabolismo dos carbohidratos, o cambio na dieta é o principal punto do proceso de tratamento e a dieta debe ser un xeito de vida.
As regras da dieta son as seguintes:
- Comida fraccionada. Debe comer máis a miúdo, polo menos 5 veces ao día e en pequenas porcións. A última merenda debe ser un par de horas antes de durmir.
- Beba diariamente de 1,5 a 2 litros de auga limpa.
 Isto axuda a diluír o sangue, reducir o inchazo e acelerar o metabolismo.
Isto axuda a diluír o sangue, reducir o inchazo e acelerar o metabolismo. - Quedan excluídos o uso de fariña de trigo, así como sobremesas, doces e doces.
- Limite ao mínimo a inxestión de legumes e licores amidónicos.
- Aumenta a cantidade de vexetais ricos en fibra. Tamén se permiten legumes, verduras e froitas sen azucrar.
- Reduce a inxestión de sal e especias na dieta.
- O azucre substitúese por edulcorantes naturais, o mel está permitido en cantidades limitadas.
- Evite o menú de pratos e produtos cunha alta porcentaxe de graxa.
- Admítense produtos lácteos e leites con graxa baixa, peixe e carne magra.
- Os produtos do pan deben estar feitos a base de fariña integral ou de centeo, ou coa adición de farelo.
- De cereais para preferir cebada de perlas, trigo mouro, arroz integral.
- Reducir significativamente a pasta rica en carbohidratos, a sêmola, a avea, o arroz pelado.
Evite a fame e a alimentación excesiva, así como a nutrición de poucas calorías. A inxestión de calorías diaria debe estar comprendida entre 1600-2000 kcal, onde os hidratos de carbono complexos representan o 50%, as graxas ao redor do 30% e o 20% para os produtos proteicos. Se hai enfermidade renal, redúcese a cantidade de proteínas.
Exercicios físicos
 Outro punto importante da terapia é a actividade física. Para reducir o peso, cómpre provocar un consumo intenso de enerxía, ademais, isto axudará a reducir os niveis de azucre.
Outro punto importante da terapia é a actividade física. Para reducir o peso, cómpre provocar un consumo intenso de enerxía, ademais, isto axudará a reducir os niveis de azucre.
O exercicio regular acelera os procesos metabólicos, mellora a circulación sanguínea, fortalece as paredes vasculares e o músculo cardíaco. Isto impide o desenvolvemento de aterosclerose e enfermidades cardíacas.
O foco principal da actividade física debe ser o exercicio aeróbico. Levan a un aumento da frecuencia cardíaca, como resultado do que se acelera a descomposición das células de graxa.
Para as persoas que padecen hipertensión e patoloxías do sistema cardiovascular, son máis adecuadas as clases menos intensivas. Paseos lentos, natación, exercicios sinxelos, é dicir, todo o que non leva a aumentar a presión e a aparición de falta de alento ou dor no corazón.
Para persoas saudables, as clases necesitan elixir máis intensas. Son adecuados para correr, saltar corda, andar en bicicleta, patinar ou esquiar, bailar, practicar deportes de equipo. Un conxunto de exercicios físicos deben ser deseñados de tal xeito que a maior parte do adestramento chegue a exercicios aeróbicos.
A condición principal é a regularidade das clases. É mellor deixar de lado 30-60 minutos diarios para facer deporte que facer dúas a tres horas unha vez por semana.
É importante vixiar o benestar. A aparición de mareos, náuseas, dor, signos de hipertensión deben ser un sinal para reducir a intensidade da carga.
Fisioterapia
A falta de resultados da dieta e deportes, recoméndase o tratamento con drogas.
Estas drogas poden ser prescritas:
- Glucófago
 - reduce a concentración de azucre e impide a absorción de hidratos de carbono, dá un excelente efecto en combinación con alimentos de dieta;
- reduce a concentración de azucre e impide a absorción de hidratos de carbono, dá un excelente efecto en combinación con alimentos de dieta; - Metformina: reduce o apetito e os niveis de azucre, inhibe a absorción de hidratos de carbono e a produción de insulina;
- Acarbose: reduce os niveis de glicosa;
- Siofor: afecta a produción de insulina e a concentración de azucre, retarda a descomposición dos compostos de carbohidratos
Se é necesario, prescríbense medicamentos para normalizar a presión arterial e restaurar a función cardíaca.
Prevención de prediabetes:
- visite un médico cando se desenvolvan os primeiros síntomas da patoloxía;
- facer un test de tolerancia á glicosa cada seis meses;
- en presenza de ovario poliquístico e na detección de diabetes gestacional, débese facer unha proba de sangue do azucre con regularidade;
- excluír o alcol e o tabaquismo;
- cumprir as normas da dieta;
- destinar tempo para a actividade física regular;
- supervisar o seu peso, se é necesario, desfacerse dos quilos adicionais;
- Non se auto-medicate - todos os medicamentos deben tomarse só segundo o indicado por un médico.
Material vídeo sobre prediabetes e como tratalo:
Os cambios que se producen baixo a influencia dos trastornos do metabolismo dos carbohidratos, co inicio oportuno do tratamento e o cumprimento de todas as receitas do médico, son bastante susceptibles de corrección. Se non, aumenta significativamente o risco de desenvolver diabete.

 Isto axuda a diluír o sangue, reducir o inchazo e acelerar o metabolismo.
Isto axuda a diluír o sangue, reducir o inchazo e acelerar o metabolismo. - reduce a concentración de azucre e impide a absorción de hidratos de carbono, dá un excelente efecto en combinación con alimentos de dieta;
- reduce a concentración de azucre e impide a absorción de hidratos de carbono, dá un excelente efecto en combinación con alimentos de dieta;