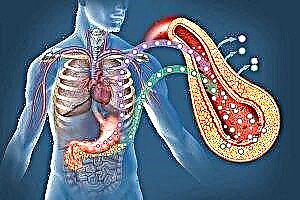
O coma diabético é unha das complicacións dunha enfermidade como a diabetes. Esta condición pode estar acompañada dun mal funcionamento dos órganos internos, funcións cerebrais e perda de consciencia. A falta dunha terapia adecuada e oportuna, o coma en adultos e nenos pode causar a morte.
Tipos de coma diabética
A coma en pacientes con diabetes pode ser de varios tipos, segundo a causa do cambio na concentración de azucre no sangue.

A coma en pacientes con diabetes pode ser de varios tipos, segundo a causa do cambio na concentración de azucre no sangue.
Cetoacidótico
A patoloxía desenvólvese debido á DKA (cetoacidosis diabética). Esta condición vai acompañada da aparición e rápido aumento da concentración de corpos cetonas e glicosa nos ouriños. O DKA progresa debido á falta de insulina no corpo por varias razóns.
Hipersmolar
Este tipo de coma (DHA) desenvólvese debido a unha importante perda de líquidos. Neste caso, os corpos cetonas poden destacar. Máis comúnmente, DHA desenvólvese en pacientes anciáns con diabetes tipo 2.
Hiperlactacidemia
Esta é a peor complicación en diabéticos. A afección desenvólvese debido a enfermidades concomitantes do fígado, pulmóns e sistema cardiovascular. Ademais, a coma hiperlactacidémica (DLK) ocorre a miúdo nos antecedentes do alcoholismo.
Hipoglicémica
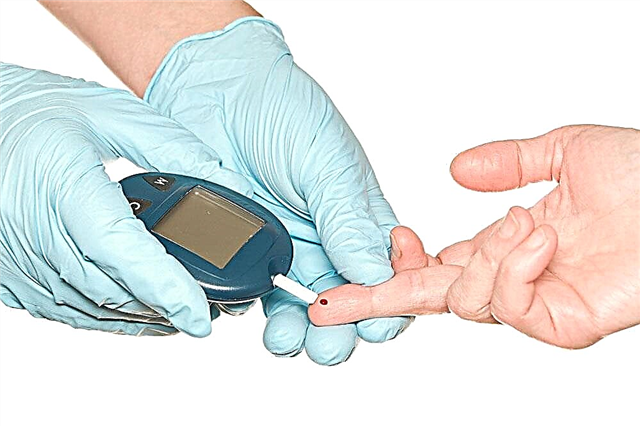
Este tipo de coma prodúcese debido a unha diminución significativa da glicosa sérica. Considérase baixa a concentración de glicosa no sangue de 2,3 mmol / L despois de 2,5-4 horas despois de comer ou 2,8 mmol / L cun estómago baleiro. É máis, en pacientes cuxos indicadores de glicemia están constantemente a un nivel elevado, o síncope tamén se nota a valores altos.

O coma hipoglicémico prodúcese debido a unha diminución significativa da glicosa sérica.
Causas da coma diabética
En diabéticos, o coma desenvólvese debido a unha concentración reducida ou aumentada de glicosa no soro sanguíneo. Hai que ter en conta que esta condición pode desenvolverse a miúdo en pacientes que non usan insulina.
As principais razóns para o desenvolvemento de coma cetoacidótico (DKA):
- administración insuficiente / incorrecta de solucións que conteñen insulina a pacientes (pluma de xiringa defectuosa, dosificación incorrecta, etc.);
- intervencións cirúrxicas pesadas;
- ter un fillo;
- o uso de medicamentos que aumenten a concentración de glicosa.
A deficiencia de insulina fai que as células morren de fame. Isto aumenta a carga no fígado, o que forma a glicosa necesaria para o corpo, empregando almacéns de glicóxeno. Como resultado deste proceso, a concentración de glicosa aumenta drasticamente. Os riles neste caso eliminan o exceso de glicosa xunto coa urina, mentres eliminan o potasio. Neste caso, o paciente comeza a deshidratarse, hai unha deficiencia de osíxeno nas fibras dos tecidos, o espesamento do sangue e aparecen signos de DKA.
Causas da coma hiperosmolar (DHA):
- golpe de sol e / ou calor;
- abuso de drogas baseadas en hormonas suprarrenais e medicamentos diuréticos;
- enfermidades graves (tirotoxicosis, tromboembolismo, infarto de miocardio);
- formas agudas de enfermidades infecciosas;
- deshidratación.




Se se supera o nivel seguro de concentración de glicosa, comeza a excretarse nos ouriños. O aumento da diurose provoca a deshidratación das células e a coagulación do sangue.
O coma lactacidémico (DLK) desenvólvese debido ás seguintes razóns:
- patoloxías asociadas á fame de osíxeno das células (insuficiencia cardíaca, enfermidades pulmonares, infarto de miocardio, insuficiencia renal);
- alcoholismo crónico;
- estadios tardíos da leucemia;
- o uso de metformina en altas dosificacións;
- envelenamento con substancias tóxicas e tóxicas.
Por falta de osíxeno nos tecidos, o nivel de ácido láctico aumenta. O lactato formado provoca intoxicación e perturba o funcionamento dos vasos sanguíneos, o corazón e os músculos. Ademais, isto afecta negativamente á transmisión de impulsos nerviosos.
Causas do coma hipoglucémico:
- abuso de alcol;
- unha sobredose de medicamentos para baixar os niveis de azucre;
- exceso de doses de insulina (a razón máis común);
- lactación e embarazo;
- enfermidades crónicas e agudas;
- excesiva actividade física e inanición sen corrección do réxime de dosificación de insulina
Síntomas
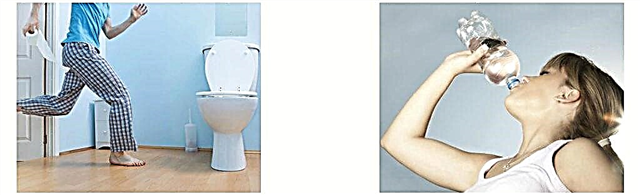
Co desenvolvemento da cetoacidosis, o nivel de glicosa aumenta ata 20 mmol / l ou máis. Ao mesmo tempo, obsérvase sede e aumento da micción, debilidade e sequedad na cavidade oral. Ás veces hai náuseas, dor no abdome.
Con DHA prodúcense debilidade, baixa presión arterial, respiración rápida e palpitacións, sede e trastornos neurolóxicos.
A DLK comeza con dores afiadas no corazón e músculos, diarrea, vómitos e náuseas. Quizais unha violación de conciencia.

O coma lactacidémico comeza con náuseas e vómitos.
O coma de azucre hipoglicémico vai acompañado de mareos, sudoración, debilidade, tremor e dor de cabeza.
Canto tempo leva un coma diabético?
As condicións precompatas de diabetes desenvólvense gradualmente durante un período de 1-2 días. Na maioría das veces, despois de alcanzar o cumio da progresión, se ao paciente non se lle presta atención dentro das 12-24 horas, prodúcese un verdadeiro coma. Nestes casos, é imposible determinar canto tempo continuará e canto tempo esta condición xa está en curso.
Tratamento diabético
Na práctica médica, condicións opostas como o DKA e a hipoglucemia requiren un enfoque diferente para o tratamento.
Primeiros auxilios para unha coma diabética
Se ten síntomas de coma diabético, o paciente necesita usar alimentos que conteñan hidratos de carbono simples (200 ml de zume de froita, 2-4 bombóns, 3-6 cubos de azucre).
Se non se observa mellora, chame inmediatamente a un médico.

Cando se presentan síntomas de coma diabético, o paciente pode sentar 3-6 cubos de azucre.
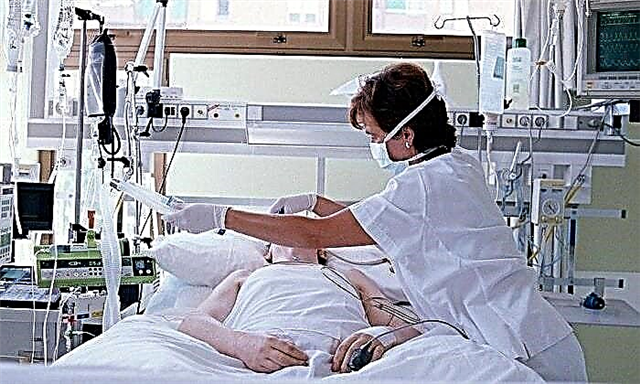
Coidados intensivos
O médico, que chegue de chamada, prestará atención de urxencia, segundo o tipo de coma diabético:
- coma hipoglucémico: 40-100 ml dunha disolución de glicosa do 40% ou 1 ml de glucagón por vía intravenosa;
- DKA: 1000 ml de solución salina por vía intravenosa ou 20 UI de insulina intramuscularmente;
- DHA: administración intravenosa de 1000 ml de solución salina durante 60 minutos;
- DLK: administración intravenosa de solución salina.
Despois disto, o paciente é levado a un hospital, onde a terapia continúa na unidade de coidados intensivos.
Con hipoglucemia, o médico segue a administrar glicosa por vía intravenosa. Con coma de tipo hiperglicémico, é necesario un complexo de procedementos:
- insulina (de curta acción): administrada por vía intravenosa;
- elimínase a deshidratación;
- eliminando a causa do coma de azucre;
- a concentración de cloro, sodio e potasio no corpo está estabilizada;
- evítase a fame de osíxeno;
- apoiase o traballo do cerebro e dos órganos internos.
Consecuencias da diabética com
Hipoglicémica
O pronóstico para coma hipoglucémico é máis frecuente. O paciente pode ter mareos residuais, dores de cabeza, alteracións da memoria. En situacións máis graves, a afección provoca infarto de miocardio ou accidente cerebrovascular.
Hiperglicémico
Estas formas de bolas de azucre caracterízanse por frecuentes previsións negativas e unha alta taxa de mortalidade, que acada os seguintes valores:
- con DLK: do 50% ao 90%;
- con DKA: do 5% ao 15%;
- con DHA - ata o 50%.
Noutros casos, as consecuencias do coma hiperglicémico son similares ás consecuencias dun estado hipoglucémico.