A diabetes mellitus é unha enfermidade perigosa, moitas veces acompañada de enfermidades concomitantes. Estes inclúen a angiopatía diabética. Independentemente do seu tipo, o paciente pode ter complicacións graves. Por iso, é importante identificar o problema a tempo e comezar o tratamento. Pero para iso é necesario dar unha resposta á pregunta - angiopatía diabética: que é, como se manifesta e como tratar con ela?
A esencia da enfermidade, as causas do seu desenvolvemento e os factores de risco
Os produtos do metabolismo da glicosa están impregnados en proteínas do sangue e tecidos do corpo. Cun aumento do nivel de glicosa no corpo, característico das persoas que padecen diabetes, aumenta a cantidade de tales substancias. Como resultado, os tecidos do corpo comezan a perder a súa estrutura normal anterior. O sistema vascular dunha persoa sofre máis, xa que as paredes dos vasos son moi sensibles á hiperglicemia.
Con angiopatía diabética das extremidades inferiores, a estrutura dos vasos situados nas pernas cambia. A elasticidade das súas paredes diminúe, fanse máis grosas. Como resultado, o lumen vascular é reducido. Nalgúns casos prodúcese obstrución das arterias. Debido a todos estes cambios, o subministro de sangue ás extremidades inferiores empeora. Sobre todo, unha situación similar afecta aos pés, os segmentos máis afastados das pernas.
As violacións na circulación sanguínea conducen á fame de osíxeno, debido á cal as extremidades inferiores xa non poden desempeñar plenamente as súas funcións.
Isto leva a cambios tróficos na pel, a aparición de necrose, gangrena. Debido a cambios irreversibles, a miúdo é necesario amputar os dedos dos pés, un pé enteiro ou, en casos extremos, toda a extremidade. A angiopatía diabética está incluída na Clasificación Internacional de Enfermidades, o seu código para MBK 10 é E10.5 e E11.5.
Dependendo de que embarcacións están afectadas, distínguense dúas formas da enfermidade:
- microangiopatía: con esta forma da enfermidade, pequenos vasos (é dicir, capilares) están afectados;
- macroagniopatía - é a deformación de grandes vasos (estamos a falar de veas e arterias).
O desenvolvemento da angiopatía prodúcese con diabetes mellitus prolongado. Normalmente, tales complicacións ocorren en persoas que padecen esta enfermidade desde dez a quince anos. Aínda que os danos nas pernas se producen no setenta por cento dos casos, os buques situados noutros órganos poden deformarse. Isto aplícase aos ollos, fígado, corazón, cerebro.
A angiopatía atópase exclusivamente en persoas con diabetes. Ademais, o seu tipo non é importante neste caso. O principal e único motivo para o desenvolvemento da enfermidade é un elevado nivel elevado de glicosa no sangue. Obviamente, todos os diabéticos están en risco. Pero hai algúns factores que aumentan a posibilidade de desenvolver angiopatía dos vasos. Entre eles están:
- nivel de azucre no sangue. Canto máis alta é, máis rápido e máis difícil vai a enfermidade;
- a duración da diabetes. Dado que o desenvolvemento da angiopatía está directamente relacionado con canto tempo se mantén o nivel de glicosa no sangue, canto máis persoa teña diabete, maior é a posibilidade de desenvolver a enfermidade;
- hipertensión É un factor de risco debido ao seu efecto negativo na microcirculación sanguínea;
- obesidade O exceso de peso afecta á progresión das transformacións nos buques, acelerandoas;
- consumo de tabaco. Por mor de fumar en grandes embarcacións, as placas ateroscleróticas deposítanse, os capilares diminúense;
- carga excesiva / insuficiente nas extremidades inferiores. A falta de actividade física, así como demasiado esforzo físico, agravan o curso da enfermidade;
- aumento da coagulación do sangue. Afecta negativamente os vasos sanguíneos, acelerando os cambios diabéticos que se producen neles.
Síntomas da enfermidade
Os síntomas da angiopatía diabética das extremidades inferiores dependen de que barcos estean afectados e da duración da enfermidade. O curso da micro e macroagniopatía divídese normalmente en varias etapas. Cada etapa caracterízase por un certo nivel de transformacións nos vasos e os síntomas que se manifestan.
Distínguense seis graos de microangiopatía:
- grao cero. Caracterízase por unha ausencia completa de síntomas. Neste sentido, é difícil identificar a enfermidade nesta fase de desenvolvemento, xa que os pacientes raramente consultan a un médico. Pero durante a inspección, o especialista pode notar os cambios que comezaron;
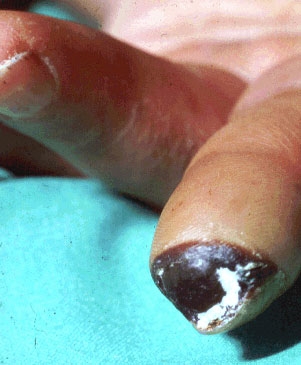
- primeiro grao. Os primeiros signos da enfermidade aparecen nesta fase. Consisten nun cambio na sombra da pel das pernas (pálida), a aparición de pequenas úlceras (non acompañadas de inflamacións da pel que os rodea e non causan dor severa);
- segundo grao. As úlceras afondan. Poden afectar o tecido muscular e os ósos. A dor maniféstase;
- terceiro grao. Os sitios de úlceras comezan a morrer (aparece a necrose, estendéndose ao fondo da formación e aos seus bordos). A pel arredor da úlcera tórnase vermella e aparece inchazo. Nalgúns casos, os pacientes desenvolven osteomielite (o tecido óseo se inflama). Tamén son posibles abscesos e flemas;
- cuarto grao. Caracterízase pola propagación da necrose fóra da úlcera (nos dedos dos pés ou no seu comezo);
- quinto grao. Unha forma extrema de necrose. Esténdese a todo o pé. Neste caso, é imposible salvala. Nesta fase, o paciente é amputado.
Distínguense catro etapas da macroangiopatía:
- a primeira etapa. Na primeira etapa da macroangiopatía, obsérvase un engrosamento das uñas e adormecemento dos dedos dos pés. Con esforzo físico, xorde rapidamente unha sensación de fatiga nas pernas. Os primeiros movementos despois do sono son restrinxidos. Maniféstase unha "claudicación intermitente" (cada cincocentos a mil metros). Ademais, a enfermidade maniféstase nunha sudoración aumentada das extremidades. Os pés se conxelan facilmente;
- 2a etapa. Pacientes adormecidos periódicamente, a conxelación das pernas faise sentir incluso na estación cálida. Obsérvase un branqueo da pel nas extremidades, aumentando a sudoración. A "claudicación intermitente" aparece cada douscentos a cincocentos metros;
- 2b etapa. Todos os síntomas anteriores persisten, pero a escordadura aparece despois de cincuenta a douscentos metros;
- 3a etapa. Aos síntomas xa manifestados, engádense dores, que se intensifican co inicio da noite. A miúdo ocorren calambres nas pernas. Hai unha sensación de queimadura na pel, que se torna seca e escamosa. As patas pálense cando o paciente está deitado. A "claudicación intermitente" prodúcese cada cincuenta metros;
- Etapa 3b. As sensacións de dor fanse permanentes. Inflor das pernas obsérvase. Aparecen úlceras con necrose;
- cuarta etapa. A última etapa da enfermidade. A necrosis esténdese ata os dedos, ás veces ata todo o pé, debido a que morren os tecidos das extremidades. Debido a isto, as infeccións poden desenvolverse no corpo, acompañadas de debilidade xeral e un aumento da temperatura corporal do paciente.
En caso de incumprimento das normas de hixiene persoal e falta de control sobre o transcurso da enfermidade, a sucidade formada debido á angiopatía entrará na úlcera, que é un proceso de infección.
Se a infección se produciu recentemente e aínda non tivo tempo para desenvolverse, pode corrixir a situación coa axuda de antisépticos. Con necrose masiva do tecido do pé, terá que amputarse o membro.
Non se poden reverter os procesos destrutivos que ocorren nos vasos das extremidades. A cura completa do paciente tamén é imposible. O único que pode facer a medicina moderna é retardar o desenvolvemento da angiopatía. Pero para iso, a enfermidade debe detectarse a tempo, o que se ve dificultado pola ausencia de síntomas claramente expresados nas fases iniciais do seu desenvolvemento.
Diagnósticos
Para facer un diagnóstico preciso, un especialista terá que realizar un diagnóstico. Escoitará as queixas do paciente e examinaralo. Ademais, será necesario determinar o nivel de glicosa no sangue e na orina. Para iso realízanse análises especiais. Tamén necesitarás realizar investigacións especializadas:
- dopplerografía das extremidades inferiores, é dicir, un exame ecográfico. Usando este método, podes determinar a velocidade do fluxo sanguíneo e atopar os puntos aos que diminúe. A dopplerografía tamén permite determinar o estado das veas. Un exame similar realízase necesariamente se o paciente ten gangrena, úlcera trófica;
- arteriografía das extremidades inferiores. A esencia do método é a administración dunha sustancia especial nos vasos, cuxo paso a través dos vasos é controlado por radiografía. Así, pode descubrir que barcos están danados;
Ademais de todo o anterior, o especialista medirá a pulso e a presión nos vasos situados no pé e nas arterias situadas baixo o xeonllo e na coxa.
Tratamento da enfermidade
A base do tratamento é manter os niveis de azucre no sangue a un nivel normal.
Isto conséguese tomando medicamentos especiais que reducen a cantidade de glicosa no sangue e estimulan a liberación de insulina. O tratamento para a diabetes realízase baixo a supervisión dun médico. Ademais, é importante un control constante do nivel de glicosa na urina e no sangue. Entre os medicamentos que reducen a glicosa, pódense distinguir os seguintes:
- Glibenclamida. Afecta favorablemente a liberación de insulina. O primeiro día de administración, tome un comprimido da droga. A continuación, a dose aumenta primeiro a dous, logo a tres comprimidos. A dose tomada depende do nivel de azucre;
- "Diastabol". Estimula a descomposición de hidratos de carbono antes de que se forme a glicosa, debido á cal se mantén o nivel de azucre no sangue a un nivel normal. O medicamento tómase tres veces ao día, un comprimido á vez (50 mg). O axuste da dose realízase un mes despois do inicio do medicamento;
- Amaril. Afecta a secreción de insulina. A inxestión diaria é de 1 comprimido (un miligramo). Cada dúas semanas, a dose aumenta (cada vez un miligramo).
Se o paciente ten macroangiopatías diabéticas, recóntanse axentes que afectan o nivel de colesterol. Entre eles están:
- Torvakard. Ademais de suprimir a síntese de colesterol, aumenta a resistencia dos vasos sanguíneos. A dose diaria inicial do medicamento é de dez miligramos. A dose media é de vinte miligramos. Nalgúns casos, pódese aumentar ata corenta miligramos.
- Zokor Afecta o colesterol. A dosificación é a mesma que no caso anterior. A droga tómase pola noite;
- Lovasterol. O uso da droga leva a unha supresión da formación de colesterol no fígado, reducindo o seu nivel no sangue. A dose estándar é de vinte miligramos. Se é necesario, pode aumentar ata corenta miligramos. A droga tómase unha vez ao día.
Adicionalmente, ao paciente poden prescribir medicamentos que diminúen o sangue, melloran a circulación sanguínea, estabilizan os procesos metabólicos, analxésicos e antibióticos contra infeccións. O réxime específico de tratamento depende da condición do paciente e da etapa de desenvolvemento da enfermidade.
Nalgúns casos, a cirurxía pode ser necesaria. As operacións realízanse en:
- a presenza de áreas limitadas de estreitamento dos grandes vasos afectados (cirurxía de bypass, trombectomía, intervención endovascular);
- danos extensos ás arterias, o seu estreitamento (neste caso, elimínanse os ganglios nerviosos responsables do espasmo);
- a presenza de feridas purulentas, flemón, necrose no dedo. O obxectivo da cirurxía é a eliminación do tecido morto, o drenaxe das cavidades purulentas. Nalgúns casos realízase amputación de dedos;
- detectando gangrena. Neste caso realízase amputación. Dependendo da zona afectada, a extremidade é eliminada ao nivel da coxa, a perna inferior, os pés do pé.
Medidas preventivas
A angiopatía diabética dos vasos das extremidades inferiores non conduce necesariamente ao desenvolvemento da gangrena e á amputación da extremidade. Con suxeición ás recomendacións do médico e a prevención oportuna, a gangrena pode non aparecer. Mentres tanto, aproximadamente o noventa por cento dos pacientes que non participaron no tratamento oportuno da enfermidade e non cambiaron o seu estilo de vida, 5 anos despois do desenvolvemento da enfermidade desenvolven necrose do pé. En dez por cento dos casos, leva á infección polo sangue e morte do paciente.
A prevención da angiopatía diabética é:
- adhesión a unha dieta especial, consistente na utilización limitada de sal, hidratos de carbono, lípidos;
- a negativa de hábitos prexudiciais para a saúde (tanto do consumo de tabaco como de bebidas alcohólicas);
- actividades físicas correctamente seleccionadas (estase a desenvolver un conxunto de exercicios que non agravan a taquicardia, a angina pectora e outras enfermidades);
- paseos diarios pola rúa. Preferiblemente en zonas con aire limpo. A duración de cada andaina debe ser de polo menos 40 minutos;
- corrección de peso (para obesidade);
- control constante do colesterol e azucre no sangue, así como o control da presión arterial;
- evitación do estrés;
- tomando preparados multivitamínicos que fortalecen o corpo.
Como se mencionou anteriormente, é imposible curar a enfermidade. Pero coa axuda de medidas preventivas pódese evitar o seu progreso.
Así, a angiopatía diabética leva a unha diminución da elasticidade das paredes vasculares e unha diminución do lumen arterial. Debido a isto, perturba o fluxo sanguíneo normal, o que reduce a funcionalidade das extremidades afectadas. A enfermidade é peculiar só para pacientes con diabetes mellitus. Os síntomas da enfermidade dependen dos vasos danados e do alcance do desenvolvemento da enfermidade.
Se se atopan signos da enfermidade, consulte un médico. Diagnosticará e seleccionará o réxime de tratamento óptimo. Se non se inicia a terapia, poden producirse complicacións que levarán amputación ou morte.