Cada segundo habitante do planeta sofre de aterosclerose, pero a maioría non sospeita isto ata o inicio dos primeiros síntomas.
Os cambios irreversibles na parede vascular afectan ás estruturas celulares proporcionando elasticidade da parede vascular.
Case todas as patoloxías coñecidas do sistema cardiovascular baséanse en procesos que se producen no corpo como consecuencia da progresión da aterosclerose.
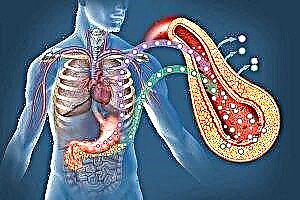
A aterosclerose é especialmente perigosa na diabetes mellitus.
A aterosclerose é unha enfermidade caracterizada pola perda de vasos de grande e medio calibre pola súa elasticidade e superposición do lumen interno como consecuencia da deposición de colesterol na superficie interna da parede vascular.
Isto ocorre despois de encher o seu shell interior con LDL e VLDL. Despois da infiltración, a célula xa non é capaz de cumprir as funcións asignadas e perde a súa inherente elasticidade natural. Co paso do tempo, fórmase unha placa aterosclerótica e aumenta de volume no sitio do foco primario, cubrindo unha parte esencial do lumen do vaso sanguíneo.
Na realidade actual, as posibilidades de sufrir aterosclerose en calquera persoa son bastante elevadas, pero os que teñen un risco particular son os máis susceptibles á enfermidade.
Os factores que afectan á súa ocorrencia inclúen:
- Nutrición excesiva e exceso de peso: en persoas excesivas e obesas, o nivel de colesterol malo é moito maior e a concentración de LDL e VLDL libres no sangue é moi alta, porque o corpo non ten tempo para procesar a inxestión de graxa. Nesta situación, os lípidos penetran nas células íntimas do vaso.
- Idade e xénero: os homes teñen cinco veces máis probabilidades de enfermar que as mulleres debido á presenza no corpo de representantes da fermosa metade do mecanismo natural de protección hormonal. O feito é que os estróxenos - hormonas sexuais femininas, teñen un efecto antisclerótico. Cando o corpo feminino alcanza a idade de máis de 40 anos, comeza unha diminución da produción de estróxenos, o que transfire automaticamente ás mulleres ao grupo de risco.
- Fumar: a nicotina do fume do cigarro é semellante a un dos neurotransmisores responsables da contracción e relaxación dos elementos musculares lisos do tubo sanguíneo. A súa frecuente entrada no corpo viola o control do centro vasomotor sobre o torrente sanguíneo.
- Hipodinamia: pérdese a capacidade contráctil das fibras musculares lisas no interior do vaso, os lípidos penetran máis facilmente nas células íntimas.
Ademais, o factor de risco é a presenza de diabetes en humanos. A etioloxía desta enfermidade é tal que os procesos metabólicos son perturbados. O desenvolvemento da diabetes leva non só a cambios patolóxicos no metabolismo dos carbohidratos, senón tamén a cambios no metabolismo das graxas.
Hai dous tipos principais de diabetes: o primeiro e o segundo tipo, e as causas da súa aparición teñen diferenzas significativas.
A diabetes tipo 1 é unha enfermidade conxénita (menos comúnmente adquirida ao longo da vida), cuxa porcentaxe non supera o 10% do total de pacientes.
A súa patoxénese é a destrución das células beta dos illotes de Langerhans do páncreas, que producen insulina. Despois da dexeneración destas unidades incretorias, a súa concentración descende rapidamente e o nivel de azucre no sangue aumenta ata valores perigosos. O tratamento para a enfermidade consiste nunha terapia de substitución de insulina ou un transplante de órganos.
O segundo tipo representa o 90% de todos os casos da enfermidade.
Un paciente típico é unha persoa maior con desnutrición ou un sobrepeso. Debido á abundancia de hidratos de carbono nos alimentos, a cantidade de azucre no plasma sanguíneo aumenta significativamente, pero ata certos valores este sesgo compensa o intenso traballo do páncreas.
Cando se necesita unha gran cantidade de insulina para absorber o efecto despois de alimentarse excesivamente, os receptores se fan menos sensibles a ela co paso do tempo. A súa tolerancia aumenta ata que as doses habituais da hormona non causan ningún efecto en absoluto.
A glicosa alta leva a trastornos metabólicos:
- o azucre altera as proteínas do sangue e da parede vascular, tornándoas máis susceptibles á infiltración de lípidos;
- o ciclo de Krebs e a produción de acetil-coenzima-A, o principal participante na oxidación de graxas, son perturbados. O que leva a un aumento da concentración de graxas no plasma sanguíneo;
- o fígado desbordado con glicóxeno almacenado non pode participar plenamente na regulación do metabolismo de graxas.
- Para reducir os niveis de glicosa, o corpo redirixe a eludir o ciclo de ácido tricarboxílico converténdoo en ácidos graxos, cuxa maior concentración contribúe ao desenvolvemento de aterosclerose na diabetes tipo 2.
Tamén a patoxénese da aterosclerose na diabetes mellitus ten unha serie de características nos síntomas e velocidade do curso.
A enfermidade non aparece de inmediato, desde un pequeno punto do endotelio ata un dano isquémico, pasa moito tempo.
Nun principio, os cambios non se notan. Na fase inicial, as membranas celulares adquiren unha maior permeabilidade ás lipoproteínas. O aumento da inxestión de graxas na célula leva á escuma do seu contido, o que leva a súa destrución. No lugar da célula, a formación de deposición de lípidos en forma de mancha de graxa. A adhesión plaquetaria prodúcese neste sitio coa formación de fibrina, o que provoca o crecemento e a compactación da placa.
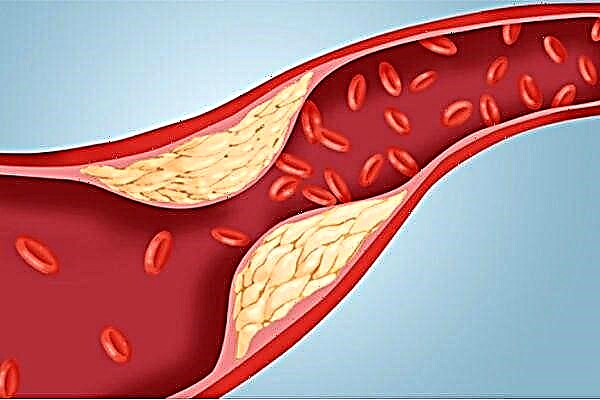 Nesta fase, a deposición de lípidos solapa o lumen do vaso e interfire co fluxo sanguíneo, provocando hipoxia nos tecidos ou órganos alimentados.
Nesta fase, a deposición de lípidos solapa o lumen do vaso e interfire co fluxo sanguíneo, provocando hipoxia nos tecidos ou órganos alimentados.
Na fase final da progresión, a placa lipídica está impregnada de cristais de sal e endurece, bloqueando completamente o lumen do vaso, o que conduce a un alto neste lugar da circulación sanguínea.
As complicacións da aterosclerose son particularmente perigosas con algunha localización específica do foco:
- Aorta. A perda de elasticidade do vaso principal do corpo está chea de aumento da presión, hipertensión, aneurisma coa súa posterior rotura, trombose venosa das extremidades inferiores.
- Corazón A aterosclerose dos vasos coronarios priva o osíxeno do músculo máis importante - o miocardio. O corazón carece de nutrientes crónicamente, pasa a outro sistema nutricional, pero a diabetes non lle permite facelo. O resultado é un infarto de miocardio, ataques de angina, adelgazamento da parede cardíaca, a súa atrofia.
- Cerebro É este órgano que máis azucre consume, pero incluso con diabetes está afectado. A glucosa azucre proteínas no tecido cerebral, o que leva á súa disfunción. Ademais, a perturbación trófica está ligada inextricablemente ao ictus isquémico.
- Membro inferior. A diabete é unha das complicacións máis formidables e dolorosas que obriga a aterosclerose dos vasos das extremidades inferiores con diabetes. Procedendo en varias etapas, a enfermidade pódese tratar só con medios modernos e só nas fases iniciais. A violación caracterízase por unha diminución da capacidade de traballo, dor insoportable nas pernas. En diabéticos, a hemoglobina glicada obstrue os capilares nas seccións distais da microvasculatura, agravando a situación.
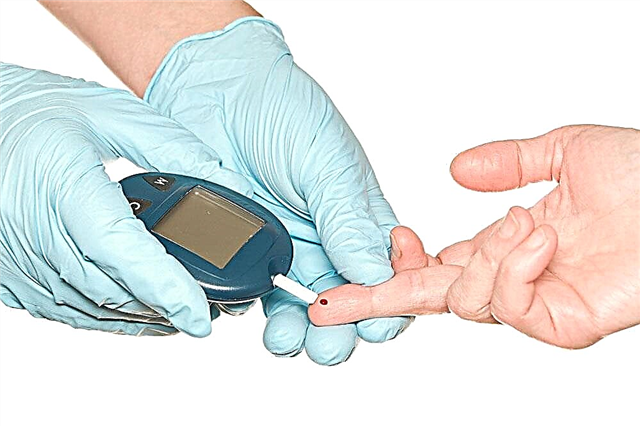
Para evitar que se produzan estes trastornos, é necesario controlar o nivel de azucre e lípidos no sangue e tomar medidas oportunas para normalizar os indicadores.
 A aterosclerose diabética das extremidades inferiores presenta unha estruturación estrita.
A aterosclerose diabética das extremidades inferiores presenta unha estruturación estrita.
A partir do historial médico recollido e as queixas dos pacientes, o especialista poderá establecer ata onde chegaron os cambios orgánicos.
Ao recoller información detallada sobre os síntomas e realizar un exame, o médico prescribe un curso de tratamento adecuado.
A clasificación actual das etapas da aterosclerose diabética das extremidades inferiores é a seguinte:
- Etapa 1 (asintomática): o paciente non se queixa de dor e séntese ben, pero observa adormecimiento dos dedos dos pés, leve formigueiro, "toxo de ganso", aumento da fatiga. Nesta fase, a medicación ten un efecto positivo, que terá éxito con alta probabilidade.
- 2ª etapa: o paciente pode padecer dor ardente aguda con andar prolongado. A distancia crítica é de 1 quilómetro. Moitas veces unha persoa asocia este síntoma coa súa idade ou o cambio do clima, pero en realidade é un signo de aterosclerose das extremidades inferiores na diabetes.
- Etapa 2a: nesta fase, a maioría da xente ven a un médico. Faise insoportablemente doloroso ao percorrer unha distancia de máis de 200 metros, mentres que a dor diminúe despois dunha breve parada. Despois repite. Por que está pasando isto? O motivo é a deterioración da eliminación do ácido láctico dos músculos do membro.
- Etapa 2b: a enfermidade reduce seriamente a calidade de vida, porque unha persoa non pode camiñar nin sequera 200 metros. A cor da pel da extremidade cambia a mármore.O pé pode quedar adormecido e queda frío ao tacto.
- Etapa 3: aparece unha tinta de cobre da pel, podendo producirse úlceras tróficas, o que indica o inicio do estadio gangrenoso. En tal situación, indícase unha intervención cirúrxica inmediata.
Se aterosclerose diabética non tratada na última etapa aumenta cirurxicamente, aumenta o risco de amputación das pernas.
 En situación sen complicacións perigosas, primeiro hai que tratar a causa raíz do desenvolvemento da aterosclerose: a diabetes.
En situación sen complicacións perigosas, primeiro hai que tratar a causa raíz do desenvolvemento da aterosclerose: a diabetes.
No transcurso da terapia, conseguen unha diminución da concentración de azucre no plasma sanguíneo, o que axuda a retardar a progresión da enfermidade.
Para este propósito, a terapia dietética úsase para reducir os carbohidratos e graxas na dieta.
Se é necesario, recoméndase a un especialista que introduza no corpo unha dose adicional de insulina ou un axente comprimido que reduce o contido de azucre no sangue.
Se é necesario, recoméndase o uso de anxioprotectores e medicamentos que estabilizen a presión arterial.
Negación obrigatoria de malos hábitos: fumar e beber alcohol.
O tratamento farmacéutico da aterosclerose na diabetes mellitus inclúe o nomeamento de tales grupos de drogas:
- estatinas (Atorvastatin, Simvastatin, Ariescor, Lovastatin);
- fibratos (fenofibrato);
- anticoagulantes;
- antioxidantes directos e indirectos (tocoferol, ácido ascórbico);
- anxioprotectores.
Os primeiros reducen a concentración de colesterol libre, restablecen o equilibrio de lipoproteínas de alta e baixa densidade, normalizan o metabolismo de ácidos graxos e triglicéridos.
O seguinte grupo mellora o metabolismo e a eliminación do colesterol malo do corpo.
Os seguintes fármacos serven para previr complicacións: a agregación plaquetaria nunha placa, parar os procesos oxidativos no grosor da parede e a súa ulceración e evitar a aparición de trastornos tróficos internos.
Antes de usar calquera medio, recoméndase consultar a un médico.
Moitas veces, co tratamento conservador da aterosclerose, prescríbese fisioterapia.
Os métodos modernos de intervención cirúrxica implican a eliminación da placa calcificada do lumen polo método endovascular. O tratamento tamén se realiza mediante a implantación dun stent ou próteses dun buque danado.
Sobre a diabetes e a aterosclerose descríbese no vídeo neste artigo.