A pancreatite é diagnosticada cando o páncreas se inflama por varias razóns. Cando o corpo se incha, a saída de enzimas é difícil, por mor da cal os tecidos do corpo comezan a ser dixeridos de forma independente.
A pesar do uso de métodos de tratamento modernos e eficaces, a mortalidade por pancreatite é bastante alta. Con tipos comúns de enfermidade, o paciente morre nun 7-15% dos casos, con tipos destrutivos - ata o 70%.
Dado que o risco de desenvolver complicacións de enfermidades pancreáticas é moi elevado, é importante coñecer as características etiolóxicas e a patoxénese da pancreatite. Información detallada sobre a enfermidade pódese atopar na presentación a continuación.
Causas da pancreatite
No 80% dos casos, os factores do inicio da enfermidade radican no abuso de alcol, patoloxías da vesícula biliar e condutos. No 45% dos casos, obsérvase que a formación de inflamación do páncreas está promovida pola colecolitiasis, colelitiasis, compresión das canles con quistes e tumores e patoloxías intestinais.
Cada enfermidade concomitante ten as súas propias causas de desenvolvemento. Non obstante, todos eles provocan a aparición de pancreatite aguda.
Os factores líderes na patoxénese da pancreatite son: dificultade na saída de encima pancreática a través dos condutos. Polo tanto, o tratamento da enfermidade subxacente comeza co tratamento de todas as patoloxías concomitantes.
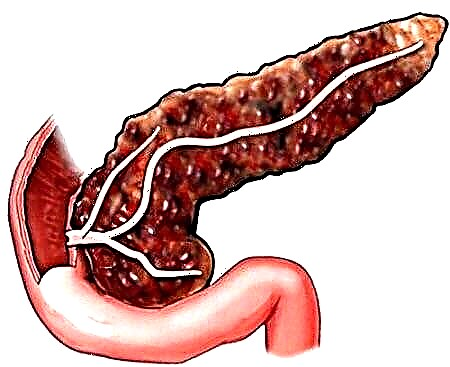 A etioloxía da pancreatite aguda está asociada principalmente ao alcolismo crónico. Neste caso, o patrón do desenvolvemento da enfermidade reside na disfunción das canles do fígado e das glándulas.
A etioloxía da pancreatite aguda está asociada principalmente ao alcolismo crónico. Neste caso, o patrón do desenvolvemento da enfermidade reside na disfunción das canles do fígado e das glándulas.
Os produtos alcohólicos aumentan a secreción, facendo que a descarga sexa máis viscosa. Isto aumenta a presión na canle, o que leva a unha intoxicación do páncreas, perturba a síntese enzimática nela e altera os procesos metabólicos no fígado.
Outra causa común de pancreatite considérase un factor nutricional. Neste caso, a inflamación desenvólvese cando unha persoa abusa da carne, dos graxos e dos fritos.
Menos normalmente, a fisiopatoloxía da pancreatite desencadea por varias outras razóns:
- infeccións virais (orellas, virus Coxsackie, hepatite);
- predisposición xenética (fibrosis quística);
- bacterias (micoplasma, campylobacter);
- úlceras gastrointestinais;
- lesión pancreática;
- patoloxías conxénitas do desenvolvemento de órganos;
- tomar medicamentos (estróxenos, corticosteroides, diuréticos, azatioprina);
- trastorno metabólico causado pola presenza de varias enfermidades (vasculite, diabetes, SIDA).
A pancreatite tamén se desenvolve como resultado da cirurxía realizada na patoloxía do páncreas e dos conductos biliares. A lesión do órgano pode producirse durante dilatación de estricción, endoscopia, prótesis, papilotomía e outros tipos de operacións.
A pancreatite postoperatoria é unha complicación do tratamento cirúrxico. Ocorre con danos nos condutos da glándula e na súa hipertensión.
As raras causas de inflamación do páncreas inclúen a invasión helmíntica (infección por ascaris), o hiperparatiroidismo (patoloxía paratiroide) e a intoxicación por organofosfato.
Outros factores pouco frecuentes para a aparición da enfermidade inclúen unha picadura de escorpión e isquemia da piscina mesentérica, que se produce cando se forman coágulos de arteria mesentérica.
A patoxénese da pancreatite aguda
A fase aguda da inflamación do páncreas é a enzimopatía tóxica. O elemento principal no desenvolvemento da enfermidade é o illamento de encimas específicas (proenzimas inactivas) das células acinar do órgano.
O proceso comeza debido á estimulación activa da función dos órganos exocrinos, aumento da presión ou refluxo biliar no conducto Wirsung, obstrución da ampola da papileta duodenal.
Debido á hipertensión intraductal, as paredes dos condutos terminais fanse máis permeables, o que activa as encimas. A patoxénese da pancreatite aguda leva ao inicio dos procesos de auto-dixestión, nos que están implicados encimas lipolíticos (lipase, fosfolipase A).
 É de destacar que a lipase non afecta só ás células saudables. A fosfolipase A dana as membranas celulares, onde a lipase penetra facilmente. A liberación deste último promove a maior ruptura de lípidos e desencadea procesos destrutivos. De todos os encimas concentrados na área da inflamación, o máis prexudicial para o páncreas é a granulocita elastase - este é o principal nexo da patoxénese da pancreatite aguda.
É de destacar que a lipase non afecta só ás células saudables. A fosfolipase A dana as membranas celulares, onde a lipase penetra facilmente. A liberación deste último promove a maior ruptura de lípidos e desencadea procesos destrutivos. De todos os encimas concentrados na área da inflamación, o máis prexudicial para o páncreas é a granulocita elastase - este é o principal nexo da patoxénese da pancreatite aguda.
O resultado da exposición á enzima son focos de necrobiose pancreática lipídica. Preto destas zonas, como resultado da inflamación, fórmase un eixe de demarcación, delimitando as áreas afectadas con tecidos sans.
Cando o proceso patobioquímico remata nesta fase, entón desenvólvese unha necrose pancreática graxa. Se, debido á acumulación de ácidos graxos en pancreatocitos afectados pola lipase, o pH cambia (de 3,5 a 4,5), o trypsinóxeno dentro das células convértese en tripsina. Desencadea proteínasas e encimas lisosómicas, o que leva a cambios proteolíticos irreversibles nos pancreatocitos.
A elástase disolve as paredes vasculares e o tecido conectivo interlobular dos ligamentos. Isto leva a unha distribución instantánea de enzimas autoxerindo por todo o páncreas e órganos próximos.
A condición final para a patoxénese da inflamación aguda do órgano parénquima é a activación precoz de encimas pancreáticas. Baixo a influencia da tripsina, lanzáronse varios procesos que rematan cun trastorno patobioquímico:
- Zimóxenos encimáticos pancreáticos están activados;
- aumenta a coagulación do sangue;
- cambios de fibrinólise;
- Estímase o sistema de cuña de calikreina.
Ademais das perturbacións locais causadas por trastornos patolóxicos no órgano parénquima, prodúcese unha intoxicación xeral do corpo.
Unha intoxicación extensa contribúe á derrota doutros órganos - o corazón, os riles, o fígado e os pulmóns.
Os mecanismos de desenvolvemento doutro tipo de pancreatite
A clasificación da pancreatite inclúe varios tipos de enfermidades. A súa patoxénese pode variar lixeiramente. Entón, un raro tipo cálculo de inflamación da glándula ocorre cando se forman cálculos no conduto excretor afectado (cal carbónico e fosfórico).
En aparencia, estes últimos semellan pequenas pedras ou area branca de cor gris. E os cambios patolóxicos no páncreas, onde se acumulan cálculos, son causados pola inflamación e a expansión do conduto excretor.
A patoxénese da forma alcohólica de pancreatite é que o alcol aumenta o ton do esfínter de Oddi. Isto evita a saída de secreción exocrina e crea hipertensión en pequenos condutos. O alcol ten unha serie de outros efectos negativos:
- Promove a entrada de enzimas na glándula, o que estimula os encimas proteolíticos e desencadea a autólise das células do órgano.
- Aumenta a secreción de zume gástrico e ácido clorhídrico, o que aumenta a secreción, o que provoca hipersecreción exocrina no corpo.
 A patoxénese da pancreatite biliar está asociada á entrada de bile e zume pancreático. Tales procesos desencadéanse cando a presión aumenta no duodeno e nas vías biliares. En base a isto, formouse unha definición da enfermidade como un proceso inflamatorio crónico causado por danos no fígado e nas vías biliares.
A patoxénese da pancreatite biliar está asociada á entrada de bile e zume pancreático. Tales procesos desencadéanse cando a presión aumenta no duodeno e nas vías biliares. En base a isto, formouse unha definición da enfermidade como un proceso inflamatorio crónico causado por danos no fígado e nas vías biliares.
A pancreatite biliar pode ser causada por cambios morfolóxicos ocorridos no esfínter de Oddi ou papilas duodenais. A actividade da tripsina promove a lise do parénquima e a súa autoxestión.
Coa forma biliar da enfermidade, todas as áreas afectadas da glándula están cubertas de tecido fibroso. A falta de tratamento oportuno, o órgano deixa de funcionar.
Unha variedade xenética de patoxénese desenvólvese cando os xenes son mutados, que se herda. Un fallo ao substituír a leucina do aminoácido por valina.
Ademais, a pancreatite hereditaria está acompañada dunha disfunción de tripsina nas células. Como resultado, o páncreas comeza a dixerir os seus propios tecidos.
Unha forma alérxica de inflamación do páncreas aparece principalmente en pacientes con rinitis estacional, urticaria ou asma bronquial. O mecanismo de desenvolvemento deste tipo de enfermidades baséase na aparición dunha reacción alérxica, procedendo en tres etapas:
- sensibilización do corpo;
- a formación de anticorpos contra o patóxeno;
- danos nos tecidos da glándula parénquima.
O desenvolvemento de procesos autoinmunes contribúe a moitos factores e cambios. Polo tanto, a pancreatite alérxica ten un complexo mecanismo de patoxénese.
Síntomas e tratamento da pancreatite
 A pancreatite é máis fácil determinar cando ocorre na fase aguda. Neste caso, o cadro clínico da enfermidade é máis pronunciado.
A pancreatite é máis fácil determinar cando ocorre na fase aguda. Neste caso, o cadro clínico da enfermidade é máis pronunciado.
Os principais síntomas da inflamación do páncreas son unha dor constante severa no epigastrio, a miúdo irradiando cara ao hipocondrio esquerdo, debido ao cal o paciente pode incluso perder o coñecemento. O malestar aumenta cando o paciente se atopa ou come comida.
Ademais da dor, a pancreatite vai acompañada de vómitos, temperatura febril, náuseas e amarelado da pel. Algúns pacientes teñen hemorragias no ombligo. Os pacientes aínda se queixan de azomos e flatulencias.
A falta de tratamento para a inflamación aguda do páncreas levará ao desenvolvemento dunha serie de complicacións perigosas: diabetes, sífilis abdominal, fibrosis quística e trombose vascular. Polo tanto, o tratamento debe realizarse nun hospital baixo a supervisión dos médicos.
Os principais obxectivos da terapia:
- eliminación de síntomas dolorosos;
- eliminación das encimas pancreáticas da corrente sanguínea;
- propósito dunha dieta especial.
Unha persoa moderna adoita descoidar as regras dunha dieta sa e equilibrada, o que leva a problemas dixestivos. Polo tanto, un compoñente importante do tratamento da pancreatite é asegurar a calma ao órgano enfermo mediante o xaxún terapéutico e a dieta. O primeiro día de hospitalización, o paciente non pode comer nada, logo metérono nun contagotas con glicosa e só entón pasa a unha dieta lixeira.
Dado que a inflamación aguda está acompañada de dor, adoita prescribirse un forte medicamento analxésico. Así mesmo, adminístranse por vía intravenosa solucións especiais (Contrical, Trasilol) ao paciente para eliminar a intoxicación do corpo con enzimas pancreáticas. Se é necesario, prescríbense antibióticos e preparados de calcio.
Se non hai mellora despois dunha semana de tratamento con drogas, realízase unha laparotomía. Durante a operación, o cirurxián elimina as seccións mortas do órgano parénquima. En casos de emerxencia, coa formación de pseudocistas (acumulación de tecido morto, encimas) no páncreas, faise o drenaxe.
A información sobre a pancreatite aguda inclúese no vídeo neste artigo.