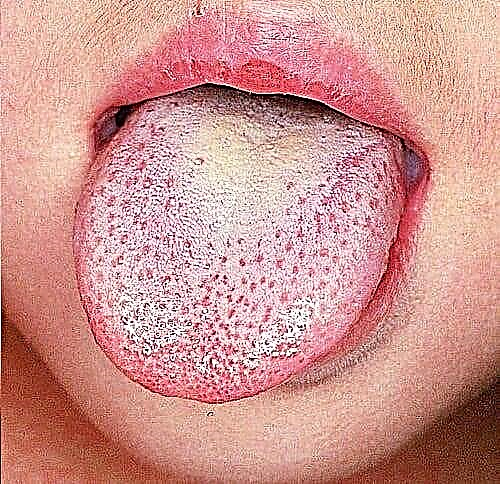Na diabetes mellitus, debido á alta cantidade de azucre no sangue, os pacientes teñen constantemente sede e boca seca. Isto leva ao desenvolvemento de procesos inflamatorios na membrana mucosa, danos no epitelio e aparición dunha úlcera na lingua ou na superficie interna das meixelas.
Unha complicación común en diabéticos é a tordo e o liqueo. A dor na boca dificulta durmir e comer, cepillarse os dentes tamén trae molestias. Dado que a inmunidade é reducida na diabetes mellitus, estas enfermidades caracterízanse por un curso grave e frecuentes recaídas.
As manifestacións da derrota da cavidade oral avanzan con diabetes descompensado, polo que para o seu tratamento cómpre baixar o azucre no sangue e lograr o seu rendemento estable. Os dentistas só ofrecen un tratamento sintomático.
Candiasis oral en diabetes
 Normalmente, pódense atopar pequenas cantidades de fungos como o lévedo do xénero Candida nas membranas mucosas dos humanos. Non causan síntomas da enfermidade no estado normal do sistema inmune. A prevalencia de candidiasis en pacientes con diabetes alcanza o 75%.
Normalmente, pódense atopar pequenas cantidades de fungos como o lévedo do xénero Candida nas membranas mucosas dos humanos. Non causan síntomas da enfermidade no estado normal do sistema inmune. A prevalencia de candidiasis en pacientes con diabetes alcanza o 75%.
Isto débese a que cando os mecanismos de defensa locais e xerais son debilitados, os fungos cambian as súas propiedades, adquirindo a capacidade de crecer rapidamente e lesionar o epitelio mucoso. Unha cantidade maior de azucre no sangue crea unhas boas condicións para que se reproduzan.
O segundo factor que contribúe á candidiasis en diabetes mellitus é a salivación reducida e a xerostomia (boca seca), como manifestación da deshidratación xeral en diabéticos. Normalmente, a saliva elimina facilmente os microbios da membrana mucosa e impide que se unan a ela.
As manifestacións da candidias agrávanse se á diabetes engádense os seguintes factores:
- A vellez.
- Dentaduras extraíbles ou bordos afiados do dente (para carie).
- Tratamento antibiótico.
- Fumar.
- O uso de medicamentos hormonais, incluídos anticonceptivos.
A enfermidade tamén se produce nos nenos dos primeiros anos de vida, os seus síntomas agrávanse en pacientes debilitados, con diabetes mellitus grave. Unir candidiasis serve como marcador da diminución da inmunidade.
A membrana mucosa da cavidade oral tórnase edematosa, vermella e os depósitos aparecen en forma de placa branca e rizada nas superficies do paladar, as fazulas e beizos, ao eliminar a superficie ferida, erosionada e sangrante. Os pacientes están preocupados pola queimadura e a dor na cavidade oral, dificultades para comer.
A lingua en diabetes e candidomicosis aguda tórnase de cor escura, dobrada, con papilas lisas. Ao mesmo tempo, os pacientes quéixanse de dor e lesións ao comer nas superficies laterais dos dentes: a lingua doe e non entra na boca, cando coma, mordo a lingua.
Unha picadura da lingua nun soño pode levar á formación dunha úlcera péptica. A cavidade oral con esta patoloxía é sensible ás bebidas frías ou demasiado quentes, calquera alimento áspero. Ao mesmo tempo, os nenos néganse a comer, perden o apetito, fanse malhumorados e letárgicos.
Se o proceso faise crónico, entón fórmanse placas grises densas e llagas na lingua e na membrana mucosa das meixelas, rodeadas dun borde vermello. Non se elimina a placa durante o rascado. Ao mesmo tempo, a lingua pode doer, facerse áspera, os pacientes están preocupados pola seca grave da boca.
A estomatite dentaria desenvólvese con presión prolongada e irritación das mucosas. Nestes casos, na mucosa gingival aparece unha mancha vermella claramente definida cun lixeiro revestimento branco e erosión nas esquinas da boca. A lingua con diabetes na foto é vermella, con papilas lisas, edematos.
O dano fúngico á mucosa oral combínase coa inflamación do bordo vermello dos beizos, a aparición de convulsións e os xenitais e a pel tamén adoitan estar infectados. Quizais o desenvolvemento de candidiasis sistémica con propagación aos órganos dixestivos do sistema respiratorio.
En caso de infección candidal diabética, recoméndase axustar o nivel de azucre no sangue, xa que outras medidas para hiperglucemia serán ineficaces. Máis a miúdo, o tratamento realízase con fármacos locais: Nystatin, Miconazole, Levorin, cuxos comprimidos deben ser resoltos. Pódese mitigar o sabor desagradable fregándoos con extracto de stevia.
Tamén se usan para o tratamento (polo menos 10 días):
- Pomadas antifúngicas en forma de solicitude.
- Lubricación cunha solución de Lugol, bórax en glicerina.
- Enxágüe cunha solución débil de permanganato de potasio cunha dilución de 1: 5000.
- Tratamento con 0,05% de clorhexidina ou unha solución de hexoral (Givalex).
- Bioparox aerosol.
- Aplicacións dunha suspensión de Amfotericin ou solución ao 1% de Clotrimazol.
Con candidiasis crónica, que recorre repetidamente, así como con danos combinados na pel, as uñas, os xenitais, realízase terapia sistémica.
Pódese prescribir Fluconazol, Itraconazol ou Nizoral (ketoconazol).
Remedios populares para o tratamento do tordo da cavidade oral
 Para a prevención e o tratamento de casos leves de candidiasis, pode empregarse a medicina tradicional. Tamén se poden recomendar para a terapia de rehabilitación despois dun curso de medicamentos antifúngicos.
Para a prevención e o tratamento de casos leves de candidiasis, pode empregarse a medicina tradicional. Tamén se poden recomendar para a terapia de rehabilitación despois dun curso de medicamentos antifúngicos.
Este tratamento realízase en cursos de dez días, pódense repetir dúas veces ao mes, tomando unha pausa de 5 días. Os aceites esenciais e os fitoncidas das plantas teñen un efecto antifúngico. As preparacións de herbas alivian a dor e a inflamación, aumentan as propiedades protectoras das mucosas da cavidade oral.
Ademais, decoccións e infusións de herbas, así como zumes de plantas e extractos de aceite contribúen á epitelización de defectos erosivos e ulcerativos. Con candidomicosis, recoméndase:
- Presionando zume de cebola, Ajenjo ou allo 2-3 veces ao día
- Enxágüe con infusión de flores de calendula cada 3-4 horas.
- Manteña o zume de arándanos ou viburno na boca.
- Enxágüe o zume de cenoria 4 veces ao día.
- Cinco veces ao día, enxágüe a boca cunha decocción de herba de San Xoán.
Tamén pode aplicar un cotonete á lesión empapada en zume de aloe, aceite de espinheiro ou cadeiras de rosa. Para o enjuague use unha decocción de romero ou cortiza de carballo. As raíces de perejil e sementes de eneldo úsanse como infusións para uso interno.
Ao tratar o tordo, necesitas abandonar completamente produtos que conteñan levadura, calquera repostería (incluso con edulcorantes), froitas doces, bebidas alcohólicas e carbonatadas con azucre, calquera salsa comprada, especias, café forte e té.
Recoméndase unha dieta rica en verduras e herbas frescas, aceite vexetal e produtos lácteos.
Tamén é útil tomar zumes e bebidas de froitas sen azucre de arándanos, arándanos e lingonberries.
Planus líquido oral en pacientes con diabetes
 Na maioría das veces, a enfermidade ocorre en mulleres de 30 a 50 anos e afecta ás encías, beizos, membranas mucosas posteriores das fazulas, padal duro e lingua. Este líquen non é contaxioso e está asociado a unha violación individual da inmunidade celular.
Na maioría das veces, a enfermidade ocorre en mulleres de 30 a 50 anos e afecta ás encías, beizos, membranas mucosas posteriores das fazulas, padal duro e lingua. Este líquen non é contaxioso e está asociado a unha violación individual da inmunidade celular.
A combinación de diabetes, hipertensión e planus líquidos chámase síndrome de Grinshpan. Pode ocorrer cunha lesión da mucosa por unha dentadura ou un bordo afiado do dente, un recheo inadecuado.
Ao usar diferentes metais para próteses, provoca a aparición dunha corrente galvánica e cambia a composición da saliva. Isto provoca danos nas mucosas. Describíronse casos de líquen planus en contacto con desenvolvedores de películas e preparacións de ouro e tetraciclina.
Existen varias formas do curso da enfermidade:
- Típico: pequenos nódulos brancos, cando se fusionan forman un patrón de encaixe.
- Exudativo-hiperemico - no fondo da membrana mucosa vermella e edematosa, son visibles as pápulas grises.
- Hiperkeratótico - placas grosas de cor gris que se elevan sobre a superficie dunha mucosa seca e rugosa.
- Erosivo-ulcerativo: unha variedade de defectos ulcerativos e erosión do sangrado están cubertos de placa fibrinosa. Con esta forma, os pacientes quéixanse de que de súpeto enfermaron na boca e que había unha forte sensación de queimadura.
- A forma bullosa vai acompañada de ampollas densas con contido sanguento. Abren en dous días e deixan atrás a erosión.
Realízase un exame histolóxico para facer un diagnóstico.
As formas asintomáticas e as únicas pápulas non necesitan un tratamento específico e desaparecen ao compensar a diabetes. As formas erosivas e ulcerativas son tratadas con analxésicos locais. Para acelerar a curación, a vitamina E úsase en forma de solución de aceite e metiluracil.
En formas graves, as hormonas corticosteroides prescríbense localmente en combinación con medicamentos antifúngicos para previr a candidiasis. Con inmunidade reducida, úsase Interferon ou Mielópide.
Se se detecta unha tendencia a reaccións alérxicas, úsanse antihistamínicos (Erius, Claritina).
Prevención da diabetes dental
 Para evitar danos na cavidade bucal é necesaria unha reorganización e eliminación de factores traumáticos con regularidade: carie, bordes afiados do dente, recambios de recheos, pulpite. Débense substituír as próteses incorrectas.
Para evitar danos na cavidade bucal é necesaria unha reorganización e eliminación de factores traumáticos con regularidade: carie, bordes afiados do dente, recambios de recheos, pulpite. Débense substituír as próteses incorrectas.
Os pacientes con diabetes deben deixar de fumar e comer alimentos picantes e quentes e non deben tomar bebidas alcohólicas, doces e produtos de fariña, adherirse a unha dieta afortunada. É importante o coidado adecuado dos dentes e dentaduras.
Recoméndase aclarar a boca despois de cada comida. Para iso, non se poden utilizar elixires que conteñan alcohol, que aumentan a sequedad das mucosas. Pode elaborar flores de camomila ou calendula, salvia. Para tratar as áreas de vermelhidão, utilízase aceite de espincho de mar ou solución de aceite de clorofilipto.
Tamén se mostra a fisioterapia en forma de electrofonoforese ou fonoforese para reducir as mucosas secas. En presenza de trastornos nerviosos, prescríbense tranquilizantes, sedantes a base de plantas baseados en valeriana, peonia e nai. O vídeo neste artigo dirá que pode dicir os síntomas relacionados co idioma.