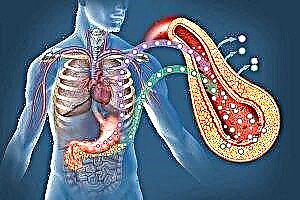
En todo o mundo, houbo un aumento anual no número de persoas con diabetes. Parte do problema está relacionado coas características nutricionais, xa que hai moitos hidratos de carbono facilmente digeribles na comida cotiá. Pero non só a comida é a causa da propagación da enfermidade. Un dos principais factores na pandemia da diabetes é a predisposición xenética - isto significa a aparición inevitable de niveis elevados de azucre nos descendentes, se polo menos un dos pais padecía esta enfermidade.
Dado que o número de pacientes con tolerancia á glucosa alterada é extremadamente elevado, a industria farmacéutica produce medicamentos antidiabéticos altamente eficaces. Facilitan a vida ás persoas e, cando seguen unha dieta e exercicio, contribúen ao control total dos niveis de azucre no sangue.

Derivados de sulfonilureas e biguanidas: relevancia actual dos fármacos
Dende os anos 60 do século pasado comezou o desenvolvemento activo de drogas para o control efectivo dos niveis de azucre no sangue. O primeiro grupo de drogas usadas para a diabetes, que realmente axudou ás persoas, foron as sulfonilureas. A esencia da acción dos fármacos é sinxela: estimulan as células do páncreas, responsables da produción de insulina. Como resultado, a secreción hormonal aumenta e o azucre no sangue diminúe coa diabetes tipo 2.
Preparados con sulfonilurea
Hai tres xeracións de sulfonilureas. Os medicamentos do primeiro grupo practicamente non se usan na actualidade, aínda que a industria farmacéutica continúa a escasa produción de tolbutamida e carbamida. As sulfonilureas de primeira xeración que reducen o azucre non están completamente excluídas da produción. Os medicamentos do segundo e do terceiro grupo son moi utilizados na actualidade na práctica clínica. En moitas rexións de Rusia seguen sendo as únicas dispoñibles para todas as categorías de cidadáns.
As tabletas para a diabetes relacionadas coa segunda e terceira xeración de derivados da sulfonilurea son as seguintes:
- glibenclamida;
- gliclazida;
- glicidona;
- glipizida;
- glimeperida.
A máis famosa é a glibenclamida, que se desenvolveu primeiro, pero ata hoxe non perdeu a súa relevancia. Os seus nomes comerciais son "por oído" en moitos pacientes con diabetes:
- Maninil;
- Betanase;
- Glibamida;
- Daonil;
- Glimidstad;
- Euglucon.
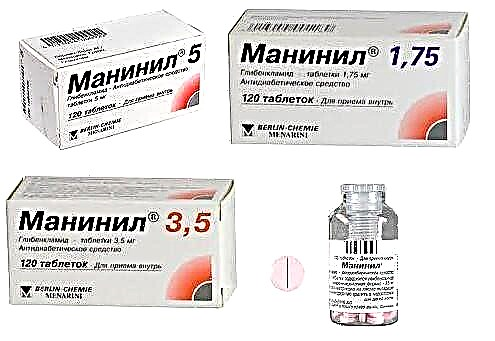
O maninil é especialmente popular, xa que ten unha forma de liberación microionizada que facilita a absorción da droga.
A nova (terceira) xeración está representada por un glimeperido farmacéutico. Coñécese baixo as seguintes marcas comerciais:
- Amaryl;
- Diamerid;
- Glemaz;
- Glemauno;
- Glimedex.
O glimeperido non se diferencia dos fármacos anteriores no seu mecanismo de acción, pero ten un efecto máis estable a doses baixas e tamén é mellor tolerado polos pacientes.
 As principais vantaxes das sulfonilureas na diabetes mellitus tipo 2:
As principais vantaxes das sulfonilureas na diabetes mellitus tipo 2:
- efecto bo e estable;
- alta latitude terapéutica: pode aumentar repetidamente a dose sen medo a intoxicación;
- boa tolerancia;
- baixo custo;
- un máximo de dúas veces ao día;
- fácil compatibilidade con outros axentes antidiabéticos;
- dispoñibilidade en farmacias incluso en rexións remotas.
Non obstante, para o uso eficaz de drogas incluso da terceira xeración, a condición máis importante é necesaria: as células do páncreas deben producir insulina polo menos en cantidades moderadas.
Se non hai hormona, non ten sentido estimular o traballo dos illotes de Langerhans. O segundo factor que interfire con pacientes con diabetes é unha diminución da eficacia despois de varios anos de uso. A resistencia aos preparados de sulfonilurea desenvólvese, o que leva a un aumento dos niveis de glicosa no sangue. Como resultado, é necesario aumentar a dose ata o máximo tolerado ou cambiar a outros comprimidos antidiabéticos.
Biguanidas
Entre os biguanidas - un dos medicamentos máis famosos para a diabetes tipo 2, na actualidade só se usa ampliamente a metformina.
A súa principal vantaxe é que aumenta a acción dos receptores de insulina e acelera o metabolismo da glicosa. Como resultado, incluso cun pequeno nivel da hormona, é posible unha diminución prolongada do azucre no sangue. A metformina reduce o peso e reduce o apetito, o que é importante para os pacientes obesos. A droga está perfectamente combinada con case todas as drogas antidiabéticas modernas.
Novos fármacos hipoglicémicos orais: beneficios principais
O compoñente máis importante do éxito no tratamento da diabetes é a capacidade de controlar eficazmente os niveis de glicosa despois das comidas. Durante este período de tempo obsérvase o máximo pico do seu ascenso, o que afecta negativamente o curso da enfermidade. Así, desenvolvéronse axentes antidiabéticos de acción curta. As clínicas pertencen a este grupo - repaglinida e nateglinida.
Repaglinide (NovoNorm) ten as seguintes características:
- tomado por vía oral só antes das comidas - se non hai comida, entón a necesidade de medicina desaparece;
- reduce só a glicemia postprandial (despois de comer), sen afectar o nivel xeral de glicosa no sangue;
- actúa con rapidez, poderosidade e pouco tempo;
- non se acumula no corpo, é facilmente excretado polos riles incluso en presenza da súa insuficiencia;
- ten un baixo custo - accesible para o público en xeral;
- todos os fármacos antidiabéticos básicos combínanse facilmente en repaglinida;
- Ten un baixo espectro de contraindicacións e efectos secundarios.
A principal desvantaxe de repaglinida é que é ineficaz coa monoterapia. Pódese usar só para formas leves de diabetes mellitus ou en combinación con outros medicamentos. Non obstante, a presenza de axentes básicos altamente eficaces restrinxe os beneficios terapéuticos de repaglinida, como a primeira opción para a tolerancia á glucosa deteriorada.

Unha cura relativamente nova para a diabetes é dapagliflozin. O mecanismo de acción é fundamentalmente diferente de todos os outros comprimidos antidiabéticos existentes. O medicamento inhibe activamente a reabsorción de glicosa nos riles, o que aumenta a súa excreción nos ouriños. Como resultado, a glicemia diminúe incluso a falta de unha función efectiva das células pancreáticas. Presentado no mercado ruso baixo o nome comercial Forsiga.
As principais características da dapagliflozin:
- un mecanismo de acción fundamentalmente novo - non depende do estado dos receptores de insulina nos órganos diana e illotes de Langerhans;
- estupendo para comezar a terapia;
- a adicción non se desenvolve, pódese empregar durante décadas sen reducir o rendemento;
- diminúe a actividade do fármaco en pacientes con obesidade;
- alto custo;
- non se pode combinar con diuréticos, especialmente con furosemida;
- cun alto nivel de hemoglobina aumenta o risco de complicacións tromboembólicas;
- non se pode usar en presenza de diabetes tipo 2 na terceira idade - a idade máxima de iniciación da terapia é de ata 74 anos.
Actualmente, na práctica, a dapagliflozina úsase en pouca medida, principalmente en mozos que non son obesos. Pero a droga ten boas perspectivas.
O tratamento con drogas da diabetes é impensable actualmente sen thiazolidinediones. Recentemente, as drogas deste grupo son moi utilizadas na práctica clínica. Establecéronse como medicamentos seguros de longa duración que estabilizan con éxito o nivel de glicemia. Son o medio para un tratamento básico de apoio e requiren unha inxestión diaria obrigatoria. O mecanismo de acción é a estimulación dos receptores PPARy, que potencian a percepción da insulina nas células diana. Como resultado, incluso unha dose insuficiente de hormona producida polo páncreas é moi eficaz para normalizar os niveis de azucre.
 Tabletas para diabetes tipo 2 relacionadas con tiazolidinediones - roxiglitazona e pioglitazona. As súas características principais:
Tabletas para diabetes tipo 2 relacionadas con tiazolidinediones - roxiglitazona e pioglitazona. As súas características principais:
- unha única dose proporciona control de azucre 24 horas;
- protexer adecuadamente contra os picos posprandiais;
- axuste doado doado - 2, 4 e 8 mg;
- non se rexistrou un só caso de sobredose;
- pode usarse en persoas maiores;
- reduce o colesterol;
- axeitado como único medicamento;
- a falta de insulina propia, os fármacos diabéticos deste grupo son completamente inútiles;
- a miúdo durante o tratamento, ocorre edema.
Débese ter precaución ao tomar tiazolidinediones en mulleres durante a premenopausa. Incluso a falta dun ciclo normal, a roxiglitazona provoca a ovulación, o que pode levar a un embarazo non planificado, que terá que ser interrompido artificialmente.
Os últimos medicamentos no tratamento da diabetes tipo 2
Continúan os desenvolvementos científicos constantes na busca de medicamentos que axuden a mellorar a calidade de vida dos pacientes con diabetes. Nos últimos anos, apareceron novas pílulas para reducir o azucre no sangue na diabetes tipo 2. incretinomiméticos. A esencia da súa acción é a estimulación e a prolongación da actividade do polipéptido de glucagón. É unha hormona que activa a síntese de insulina nas células de Langerhans. O grupo de mimeticos de incretina inclúe:
- sitagliptin;
- saxagliptin;
- vildagliptin;
- linagliptina;
- gozogliptina;
- alogliptina.
Máis coñecido na práctica clínica omnipresente. sitagliptin baixo o nome comercial Xanuvia e vildagliptin ("Galvus"). Estas pílulas para a diabetes teñen as seguintes características:
- control glicémico adecuado dentro das 24 horas despois dunha única dose;
- baixo espectro de reaccións adversas;
- mellorar a calidade de vida dos pacientes incluso con monoterapia;
- non combinar con derivados de sulfonilurea e insulina;
- axeitado para comezar a terapia;
- a dependencia e a estabilidade incluso con uso prolongado non se produce.
 As incretinomiméticas son medicamentos para o tratamento da diabetes tipo 2 cunha moi boa perspectiva. Un maior estudo dos estimulantes polipéptidos do glucagón pode levar a un éxito grave no control da enfermidade e na adhesión do paciente a medidas terapéuticas. O seu uso está limitado só por un factor - un custo bastante elevado, pero estas drogas usadas para a diabetes tipo 2 están incluídas nos beneficios rexionais e federais.
As incretinomiméticas son medicamentos para o tratamento da diabetes tipo 2 cunha moi boa perspectiva. Un maior estudo dos estimulantes polipéptidos do glucagón pode levar a un éxito grave no control da enfermidade e na adhesión do paciente a medidas terapéuticas. O seu uso está limitado só por un factor - un custo bastante elevado, pero estas drogas usadas para a diabetes tipo 2 están incluídas nos beneficios rexionais e federais.
Pero, que se debe facer para pacientes nos que o polipéptido de glucagón está mal producido e a súa estimulación por vía oral non produce o efecto desexado? Fundamentalmente novos medicamentos para a diabetes tipo 2 son inxeccións de análogos desta hormona. De feito, tales medicamentos son os mesmos incretinomiméticos, pero administrados parenteralmente. Desaparece completamente a necesidade de tomar pastillas.
Cómpre sinalar que as inxeccións de mimeticos de incretina non están relacionadas coa insulina, polo tanto, non se usan para a súa deficiencia absoluta.
O grupo de mimeticos de incretina parenteral inclúen:
- exenátido;
- dulaglutida;
- lixisenatida;
- liraglutide (máis coñecido co nome comercial "Saksenda").

Os mimeticos de incretina por inxección son unha nova xeración de fármacos para abordar o control glicémico en pacientes con diabetes non dependente da insulina. Son administrados por vía subcutánea no abdome ou na coxa por conta propia unha vez ao día. Normalmente, incluso en formas graves da enfermidade, pódese conseguir un control completo da glicemia. Non obstante, se é necesario, pódense combinar con metformina para mellorar a actividade dos receptores nas células diana. Ademais, tal combinación resulta especialmente prometedora se a diabetes tipo 2 se combina coa obesidade a unha idade nova.
 Un verdadeiro avance no control glicémico é a dulaglutida (trulicidade). É unha incretina mimética inxectable, pero cun período de acción demasiado longo. Unha única inxección é suficiente durante 7 días e durante un mes, só son 4 as inxeccións. En combinación cunha dieta e unha actividade física moderada, a dulaglutida permitirá aos pacientes levar un estilo de vida de calidade e non depender da inxestión diaria de comprimidos para diabetes tipo 2. Só hai 2 factores que limitan o uso das últimas inxeccións: non todos os pacientes aceptan inxeccións cando hai unha alternativa en forma de comprimidos, así como un elevado custo.
Un verdadeiro avance no control glicémico é a dulaglutida (trulicidade). É unha incretina mimética inxectable, pero cun período de acción demasiado longo. Unha única inxección é suficiente durante 7 días e durante un mes, só son 4 as inxeccións. En combinación cunha dieta e unha actividade física moderada, a dulaglutida permitirá aos pacientes levar un estilo de vida de calidade e non depender da inxestión diaria de comprimidos para diabetes tipo 2. Só hai 2 factores que limitan o uso das últimas inxeccións: non todos os pacientes aceptan inxeccións cando hai unha alternativa en forma de comprimidos, así como un elevado custo.
Conclusión
Así, na actualidade hai moitas opcións terapéuticas para o tratamento eficaz da diabetes tipo 2. Trátase de comprimidos de diferentes grupos e drogas inxectables. Un especialista experimentado que comprenda as características da industria farmacéutica moderna seleccionará facilmente a terapia necesaria para calquera paciente, tendo en conta as súas características individuais. As drogas para a diabetes combinan a práctica e comodidade necesarias para unha persoa enferma. Algunhas solucións inxectables permiten só recordar semanalmente a necesidade de medidas terapéuticas.
O estudo das novas posibilidades da terapia farmacolóxica non se detén - créanse medicamentos convenientes e seguros para reducir o azucre no sangue, o que permite unha ollada optimista ao futuro dos pacientes que desenvolven unha enfermidade desagradable.