A angiopatía diabética é un concepto colectivo que se refire a unha lesión xeralizada de pequenos vasos. Con esta patoloxía, as paredes dos vasos espesan e a súa permeabilidade é virada. Como resultado, o fluxo sanguíneo diminúe. Como resultado destes procesos, ocorren lesións irreversibles dos órganos internos - o corazón, os riles e a retina dos ollos.
Razóns
A moita xente preocúpalle a pregunta: a angiopatía diabética - que é? Para comprender a esencia do proceso, cómpre analizar o mecanismo da súa ocorrencia. Con diabetes continuado, os niveis altos de azucre no sangue están presentes. Isto provoca gradualmente a destrución das paredes vasculares.
Nalgunhas zonas fanse máis delgadas e deformanse, mentres que noutras fanse máis grosas. Isto provoca unha violación da circulación sanguínea normal, leva á desestabilización dos procesos metabólicos nos tecidos. A medida que se desenvolven estes procesos, desenvólvese hipoxia dos tecidos próximos.
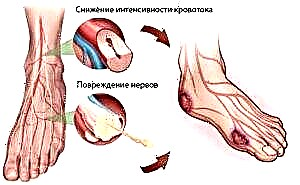
A angiopatía diabética máis común das extremidades inferiores. Isto débese a cargas constantes nas pernas.
Como resultado, a complicación nesta área ten un desenvolvemento máis rápido. Ás veces a patoloxía afecta aos vasos da retina.
Tipos e cadros clínicos
Os signos de patoloxía dependen da zona de localización da fonte da complicación. Moitas veces sofren os vasos dos riles, ollos, corazón, mans ou pés. É por iso que os síntomas clave da angiopatía diabética son os seguintes:
- Discapacidade visual;
- Problemas no funcionamento do corazón;
- Violación das funcións cerebrais;
- Deterioración na función renal.
A angiopatía para a diabetes pode ter dúas opcións de desenvolvemento:
- Microangiopatía - neste caso, os capilares de todo o organismo sofren;
- Macroangiopatía - normalmente afecta a grandes vasos, como arterias e veas.
O cadro clínico da patoloxía está determinado polo tamaño dos vasos danados e a gravidade da enfermidade. A microangiopatía pode ter 6 etapas de desenvolvemento:
- 0 grao. Unha persoa non nota ningún síntoma, con todo, durante un exame preventivo, un especialista identifica lesións vasculares iniciais.
- 1 grao. Nesta fase, a pel das patas pálase, faise fría ao tacto. Tamén pode identificar pequenos defectos ulcerativos que non teñen áreas inflamadas e non causan dor.
- 2 grao. As úlceras pépticas fanse máis profundas. Neste caso, o tecido muscular e os ósos sofren. Moitas veces hai unha síndrome da dor.
- 3 grao. O fondo e os límites do defecto da úlcera teñen áreas de necrose, que se presentan en forma de elementos negros. Esta zona tórnase vermella e inchada. Tamén existe o risco de desenvolver osteomielite, que é unha lesión inflamatoria dos ósos. Ademais, hai unha ameaza de flemonia e abscesos.
- 4 grao. Os procesos necróticos superan os límites das lesións ulcerativas, afectando o dedo ou a base do pé.
- 5 grao. Os cambios necróticos afectan a case todo o pé. Nesta situación non se pode evitar a amputación.
A macroanopatía ten varias etapas. Dependendo do estadio, a angiopatía diabética dos vasos das extremidades inferiores ten as seguintes manifestacións:
- 1ª etapa. Nesta fase, as extremidades inferiores cansan rapidamente, a rixidez prodúcese pola mañá, a placa das uñas engrosa, os dedos quedan adormecidos. Neste caso, os síntomas da angiopatía diabética das extremidades inferiores inclúen sudoración excesiva e arrefriamento rápido. Ás veces aparece unha claudicación intermitente, cuxos intervalos son de 0,5-1 km.
- 2a etapa. Os pés dunha persoa quedan adormecidos, as pernas conxélanse incluso no verán. A pel ten un ton pálido e suor fortemente. A coherencia aparece despois de superar os 200-500 m.
- 2b etapa. Nesta fase obsérvanse os mesmos síntomas, pero a coagreza ocorre despois dos 50-200 m.
- 3a etapa. Ademais dos síntomas anteriores, aparece dor nas pernas, que se intensifica pola noite. Tamén poden ocorrer convulsións nas extremidades inferiores. Sensacións de ardor e ardor na pel. En posición supina, a derme vólvese pálida e, con sentado ou de pé prolongado, os dedos adquiren unha tonalidade azul. Ademais, hai secura e pelado do epitelio. A coherencia ocorre en menos de 50 m.
- Etapa 3b. A dor nas pernas está presente todo o tempo. Ademais, aparece un inchazo das pernas. Moitas veces hai defectos ulcerativos simples ou múltiples con áreas de necrose.
- 4 etapa. Nesta fase, os dedos ou o pé enteiro morren. Esta condición caracterízase por debilidade xeral e un aumento dos indicadores de temperatura. Estes síntomas indican unha infección.
Investigación en diagnóstico
 Para identificar a angiopatía diabética, realízase primeiro un exame de rutina do paciente.
Para identificar a angiopatía diabética, realízase primeiro un exame de rutina do paciente.
O médico debe analizar o cadro clínico e confirmar os resultados dos estudos sobre diabetes.
Despois prescríbense unha serie de estudos que se realizan mediante o uso de dispositivos de alta tecnoloxía:
- Resonancia magnética. Coa súa axuda, é posible analizar a estrutura dos tecidos brandos. A indubidable vantaxe do procedemento é a ausencia de radiación. Aínda con uso frecuente, este tipo de tomografía é completamente inofensiva para o paciente.
- Tomografía computarizada. Este procedemento axuda a visualizar a zona de localización da anomalía. Coa axuda deste estudo pódense facer varias imaxes en capas de forma simultánea.
- Anxiografía. Para realizar o procedemento, introdúcese un indicador no corpo, coa axuda dos cales se realizan radiografías. Eles axudan a determinar a patencia dos vasos sanguíneos e a velocidade de distribución do colorante ao longo deles.
- Exame de ecografía Coa axuda de estudos Doppler, é posible determinar o ton das paredes vasculares e avaliar o seu estado actual. No seguinte paso, úsase a dixitalización dúplex. Este procedemento axuda a avaliar con precisión o movemento do fluxo de sangue por todo o corpo.
- Fundusgrafía. Usando este estudo, é posible determinar o estado do fondo do globo ocular humano. Como resultado do procedemento, pode obter unha imaxe na que están visibles os vasos do órgano de visión. Grazas a isto, o médico ten a oportunidade de identificar as violacións nesta zona.
Terapias tradicionais
O tratamento da angiopatía diabética debe ser comprensivo. A terapia inclúe varias etapas que requiren unha aplicación minuciosa de recomendacións médicas:
- Rexeitamento de malos hábitos: fumar e beber;
- Control do colesterol e da glicosa;
- Normalización do peso corporal;
- A compra de zapatos especiais;
- Normalización da presión;
- O uso de drogas da categoría de vasodilatadores.
Ás veces non é posible prescindir da cirurxía. Para mellorar o estado do paciente pódese realizar cirurxía de bypass, simpatectomía ou intervención intravascular.
Outro método de terapia é a linfomodulación. Este procedemento axuda a afrontar o edema tisular e estimula os procesos metabólicos nas áreas afectadas. Isto permite a produción continua de osíxeno e nutrientes.

Cando se produce retinopatía, indícase fotocoagulación. En tal situación, é posible retardar a proliferación de vasos sanguíneos mediante unha cauterización puntual. Grazas ao que é posible gardar a vista dunha persoa durante outros 10-15 anos.
Igualmente importante é a administración parabulbar de corticoides. Ademais, lévase a cabo a administración intraventrica de axentes que evitan a ramificación vascular. Estes inclúen ranibizumab.
O tratamento da angiopatía diabética das extremidades inferiores debe incluír tales compoñentes:
- Recuperación de procesos metabólicos;
- O uso de fármacos para restaurar a regulación neurovascular, que axudan a fortalecer as paredes vasculares e a normalizar a coagulación sanguínea;
- Control de autoalerxentes e hormonas contra-hormonais, que axuda a evitar a súa maior síntese.
Para normalizar o metabolismo, o tratamento da angiopatía das extremidades inferiores na diabetes mellitus inclúe o uso de medicamentos que axudan a reducir a glicosa. Esta categoría inclúe preparados de insulina de acción longa. Ademais de tales substancias, prescríbense vitaminas B e P. Grazas ao seu uso, é posible normalizar o metabolismo, fortalecer os vasos sanguíneos e normalizar a circulación sanguínea.
 Con danos vasculares, os esteroides anabolizantes axudan ben. Contribúen á normalización do metabolismo proteico e reducen a actividade dos glucocorticoides. Tamén se usan axentes que melloran a permeabilidade das paredes dos vasos sanguíneos e melloran a resorción de hemorraxias.
Con danos vasculares, os esteroides anabolizantes axudan ben. Contribúen á normalización do metabolismo proteico e reducen a actividade dos glucocorticoides. Tamén se usan axentes que melloran a permeabilidade das paredes dos vasos sanguíneos e melloran a resorción de hemorraxias.
Ademais da terapia farmacológica, o tratamento da angiopatía dos membros inferiores diabéticos inclúe electroforese con novocaína e heparina. Igualmente importante é a masaxe e a realización de exercicios físicos especiais.
Con formación de úlceras tróficas, prescríbese un tratamento local. Consiste no uso de apósitos antisépticos. Tamén adoita usarse insulina e pomada de Vishnevsky. Os substitutos do sangue adminístranse por vía intravenosa. O tratamento da angiopatía das extremidades inferiores na diabetes mellitus pode incluír a plastia arterial. Isto é necesario para normalizar a circulación sanguínea nos tecidos afectados.
Se non consulta inmediatamente a un médico, hai risco de gangrena. Nesta situación, a angiopatía das extremidades inferiores na diabetes é tratada por amputación do dedo afectado ou da perna enteira. Despois dalgún tempo, o paciente pode comezar a usar a prótese.
Métodos alternativos de terapia
Ademais do tratamento tradicional, pódense usar receitas populares eficaces. A maioría das veces é recomendable empregar tales formulacións:
- Tés;
- Bañeiras;
- Compresas;
- Infusións.
O principal ingrediente destes produtos é a planta, que contribúe á curación do corpo. Recoméndase seleccionar as herbas en función dos problemas existentes:
- Plantas como Eleutherococcus, Ginseng, Leuzea teñen un efecto de fortalecemento xeral;
- Para reducir os niveis de azucre, pode usar bidueiro, maíz, cola de cabalo;
- A ortiga, o trevo, o elecampane teñen efectos semellantes á insulina e ás hormonas;
- Estimula a inmunidade de lingonberry, cinza de montaña, rosa silvestre;
- Para reducir a necesidade de insulina, pera, granada, chicoria son adecuados;
- Para normalizar o metabolismo, pode empregar tília, arándanos, herba de San Xoán;
- O xenxibre, os estigmas de millo, a árnica de montaña teñen un efecto estimulante da insulina.
Para obter os resultados desexados, é moi importante adherirse estrictamente á receita. Para obter o efecto desexado, paga a pena observar certas regras:
- Se hai signos de intolerancia á droga, o seu uso debe descartarse;
- As plantas para a fabricación de medicamentos recoméndase mercar nunha farmacia;
- Comprobe a vida útil das materias primas;
- Siga as recomendacións para o almacenamento de plantas medicinais.
Complicacións
En casos avanzados de anxiopatía, hai o risco de consecuencias perigosas. Estes inclúen os seguintes:
- Insuficiencia cardíaca;
- Gangrena grave;
- Perda completa da visión;
- A necesidade de amputación das extremidades;
- Necrose dos tecidos.
Previsión
Co correcto tratamento da angiopatía dos vasos das extremidades inferiores con diabetes, pódese evitar a gangrena do pé. Se infrinxen as recomendacións médicas, no 90% dos pacientes esta complicación aparece dentro dos 5 anos. Ademais, aproximadamente un 10-15% das persoas morren por intoxicación sanguínea con produtos tóxicos de necrose. Os restantes pacientes permanecen inhabilitados.
Prevención
En primeiro lugar, os pacientes con diabetes deberían implicarse na prevención. Para iso, siga estas recomendacións:
 Respectar estritamente as receitas médicas;
Respectar estritamente as receitas médicas;- Administre sistematicamente insulina e use outros medicamentos contra a diabetes;
- Normalizar o peso corporal;
- Establecer a dieta correcta.
En presenza de síntomas de angiopatía, a prevención está dirixida a previr complicacións. Para iso é necesario determinar regularmente a viscosidade do sangue e a súa coagulabilidade. Igualmente importante é a avaliación do colesterol. Segundo os resultados deste estudo, é posible axustar a dieta.
A actividade física apoia o corpo en boa forma e mellora a circulación sanguínea. Non obstante, deben ser moderados. Un aumento do estrés pode desencadear un ataque de angina. A probabilidade de desenvolver un ataque cardíaco ou un ictus tamén é alta.
Para previr complicacións perigosas, é necesario visitar regularmente a un terapeuta, endocrinólogo e oftalmólogo. Isto está asociado ao risco de desenvolver patoloxías vasculares complexas.
Agora xa sabes o que é a angiopatía diabética. Esta condición está chea de graves consecuencias para a saúde. Para evitar complicacións, cómpre supervisar o seu estado e respectar as recomendacións do médico.

 Respectar estritamente as receitas médicas;
Respectar estritamente as receitas médicas;