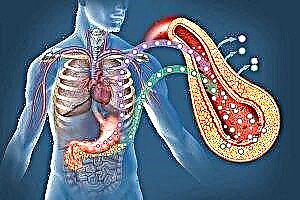
A diabetes mellitus é unha patoloxía grave dos procesos metabólicos no corpo humano. As infraccións xorden por insuficiencia de insulina (unha hormona producida polo páncreas) ou por unha violación do seu efecto sobre células e tecidos. Quizais sexa un efecto combinado de ambos factores.
A diabetes mellitus divídese en varios tipos cun mecanismo de desenvolvemento diferente, pero o mesmo síntoma é a hiperglicemia (número elevado de azucre no sangue). O segundo tipo da enfermidade é unha forma independente da insulina, é dicir, o aparato de insulina sintetiza unha cantidade suficiente de hormona insulina, pero as células do corpo perden a sensibilidade a ela, simplemente non respondendo ao seu efecto.
Para o tratamento da diabetes tipo 2, os médicos recomendan revisar a dieta do paciente, usando unha serie de medicamentos que baixan o azucre e levar un estilo de vida activo para perder peso (isto aumentará a eficacia da terapia). No artigo contémplase a lista de comprimidos para a diabetes tipo 2, así como as características do seu propósito e inxestión.
Características do consumo de drogas
Avalíase a eficacia do uso de fármacos mediante diagnósticos de laboratorio e instrumentais da condición do paciente. Os obxectivos para os que os especialistas asistentes se propoñen:
- aumento máximo da glicemia ata 5,6 mmol / l;
- nivel de glicosa matinal non superior a 5,5 mmol / l;
- cifras de hemoglobina glicada ata o 5,9%, o mellor de todo - o 5,5% (con este indicador, o risco de desenvolver complicacións da diabetes redúcese por diez veces);
- número normal de colesterol e outras substancias implicadas no metabolismo dos lípidos;
- O nivel de presión arterial non superior a 130/85 mm RT. Art., Falta de crises hipertensivas;
- normalización da elasticidade vascular, falta de lesións ateroscleróticas;
- indicadores óptimos de coagulación do sangue;
- boa agudeza visual, a ausencia da súa diminución;
- nivel normal de actividade mental e conciencia;
- restauración da sensibilidade das extremidades inferiores, ausencia de ulceraciones tróficas na pel.
Os principais medicamentos empregados para tratar a patoloxía
Hai dous grandes grupos de medicamentos que se dividen en varios subgrupos. Os fármacos hipoglicémicos (hipoglucémicos) teñen como obxectivo combater un gran número de glicosa no torrente sanguíneo. Representantes:
- argilas;
- derivados da sulfonilurea.
Os medicamentos deste grupo son estimulantes da síntese da hormona insulina polo páncreas. Prescríbense soamente coa presenza de células que funcionan do aparello insular. O seu efecto negativo sobre o corpo do paciente é que o paciente pode gañar peso debido á retención de auga e sal e as drogas poden causar unha diminución crítica dos niveis de azucre.
O segundo grupo de medicamentos son axentes antihiperglicémicos. Os representantes destes comprimidos non afectan o funcionamento do aparello insular, senón que evitan un aumento das cifras de glicosa aumentando o seu consumo por células e tecidos periféricos. Representantes do grupo:
- thiazolidinediones;
- biguanidas;
- Inhibidores da α-glucosidasa.

Un endocrinólogo cualificado que estudou todos os datos clínicos e de laboratorio sobre o paciente debe seleccionar un réxime de tratamento
As principais diferenzas entre os medicamentos
Ao seleccionar os comprimidos máis eficaces para a diabetes mellitus tipo 2, o médico valora a súa capacidade para influír no nivel de hemoglobina glicosilada. Os números máis pequenos son característicos dos inhibidores da α-glucosidasa e dos glinídeos. Os valores de HbA1C durante o período de tratamento redúcense nun 0,6-0,7%. Tiazolidinediones ocupan o segundo lugar na actividade. O HbA1C no fondo da inxestión redúcese nun 0,5-1,3%.
En primeiro lugar hai derivados de sulfonilureas e biguanidas. Realizar un tratamento con estes fármacos pode producir unha diminución do nivel de hemoglobina glicosilada nun 1,4-1,5%.

A hemoglobina glicada (glicosilada) mostra unha glicemia media nos últimos 90 días.
É importante ter en conta o mecanismo de acción das drogas na súa cita. Os inhibidores da Α-glucosidasa úsanse se o paciente ten cifras normais de azucre antes de que os produtos entren no corpo, pero a hiperglicemia unha hora despois deste proceso. A situación contraria é típica para o uso de biguanidas: glicosa alta antes das comidas en combinación con números normais despois das comidas.
Os endocrinólogos prestan atención ao peso do paciente. Por exemplo, os derivados da sulfonilurea non se recomenda para o tratamento en diabéticos con obesidade, o que non se pode dicir sobre tiazolidinediones. Estes fondos úsanse precisamente para o peso corporal patolóxico do paciente. A continuación descríbense as características de cada grupo de fármacos para a diabetes tipo 2.
Inhibidores da os-glucosidasa
Representantes de axentes antihiperglicémicos que actúan a nivel do tracto gastrointestinal. A industria farmacéutica rusa moderna pode ofrecer só unha opción de inhibidores: o medicamento Glucobay (acarbose). A sustancia activa, que forma parte da medicación, únese a enzimas do intestino delgado, retardando os procesos de división do complexo e absorción de hidratos de carbono simples.
Sábese que a acarbosa é capaz de reducir o risco de danos no músculo cardíaco e nos vasos sanguíneos. Non se estudou completamente o mecanismo da súa acción, non obstante, hai evidencias de que a sustancia non afecta de ningún xeito á síntese de azucre por células do fígado e aos procesos de utilización de glicosa na periferia.
Combinación de globobai:
- con solución de insulina;
- biguanidas;
- derivados da sulfonilurea.
Se un paciente toma carbón activado ou preparados baseados enzimas dixestivas ao mesmo tempo que este grupo de medicamentos, a actividade dos inhibidores queda prexudicada. Hai que ter en conta este feito á hora de elaborar un réxime de terapia.

Medicamento propio: non está permitido, consulte un médico antes de mercar un medicamento
O glucobai non se debe usar para a diabetes tipo 2 se existen as seguintes condicións:
- enfermidades gastrointestinais de natureza inflamatoria;
- colite ulcerativa;
- obstrución de certa sección do intestino;
- patoloxía grave do fígado.
Biguanidas
Na etapa actual, os biguanidas non teñen un uso tan estendido en Rusia como en países estranxeiros. Isto está asociado a un alto risco de acidosis láctica no fondo do tratamento. A metformina é a mellor e máis segura pílula para a diabetes tipo 2, que se usan varias veces con máis frecuencia que todos os demais representantes do grupo.
Os estudos clínicos aínda están dirixidos a un estudo minucioso da acción das substancias activas que compoñen os biguanidas. Sábese que os fármacos non afectan a actividade do aparello insular, pero en presenza da hormona insulina aumentan a inxestión de azucre por parte das células musculares e graxas. A metformina actúa sobre os receptores das células periféricas, aumentando o seu número e aumentando a sensibilidade á acción das substancias hormonais.
Estas pílulas de diabetes tipo 2 prescríbense nos seguintes casos:
 Lista de medicamentos contra a diabetes tipo 2
Lista de medicamentos contra a diabetes tipo 2- alto peso do paciente;
- ineficacia do tratamento con outros grupos de axentes hipoglucémicos;
- a necesidade de mellorar o efecto das drogas á hora de combinar varios fármacos.
A metformina pode usarse para monoterapia. Ademais, o medicamento prescríbese para evitar o desenvolvemento dunha "doce enfermidade" no contexto da tolerancia á glucosa deteriorada, pacientes con obesidade e pacientes con patoloxía do metabolismo lipídico.
O tratamento con diabetes con biguanidas está contraindicado nas seguintes situacións:
- A diabetes mellitus tipo 1 con tendencia a desenvolver un estado cetoacidótico;
- fase de descompensación da enfermidade;
- patoloxía do fígado e do aparato renal;
- tratamento da diabetes tipo 2 en pacientes anciáns;
- insuficiencia de pulmóns ou músculo cardíaco;
- lesións vasculares ateroscleróticas;
- hipoxia de calquera orixe;
- período de embarazo;
- a necesidade de intervención cirúrxica;
- alcoholismo

A aparición de corpos cetonas é unha das contraindicacións para o tratamento con tabletas
Sulfonilureas
Estas drogas para o tratamento da diabetes tipo 2 teñen o efecto hipoglucémico máis pronunciado. Coñécense máis de 20 nomes de representantes do grupo, que se dividen en varias xeracións. Os derivados das sulfonilureas teñen un efecto sobre as células insulares, o que estimula a liberación da hormona e a súa liberación no torrente sanguíneo.
Algúns derivados da sulfonilurea poden aumentar o número de receptores sensibles á insulina nas células periféricas, o que reduce a resistencia deste último á hormona. Que representantes do grupo son prescritos para a diabetes tipo 2:
- I xeración: clorpropamida, tolbutamida;
- II xeración: Glibenclamida, Gliclazida, Glimepirida.
Os derivados das sulfonilureas pódense usar tanto en forma de monoterapia como en combinación con outros axentes orais que baixan o azucre no sangue. Non está permitido o uso de dous elementos do mesmo grupo de drogas.
Os terapéuticos normalmente son ben tolerados por diabéticos. Nalgúns casos, os pacientes poden queixarse de ataques dunha diminución crítica da glicemia. Nas persoas maiores, o risco de desenvolver hipoglucemia aumenta á metade, o que está asociado á presenza de complicacións crónicas da enfermidade subxacente, ao uso doutras drogas e ao uso de pequenas cantidades de alimento.
Outros efectos secundarios da terapia:
- ataques de vómitos;
- anorexia;
- amarela da pel e da esclerótica;
- diarrea
- erupcións cutáneas;
- cambios no conteo de sangue de laboratorio.
O tratamento con drogas de diabetes mellitus tipo 2 con derivados de sulfonilurea non se realiza durante o período de xestación e lactación, con danos graves no aparato renal, no fondo dunha forma dependente da insulina da enfermidade.
Glínidos
Son secretagogos non sulfonilurea. O grupo está representado por medicamentos con Nateglinida e Repaglinida. As drogas controlan o azucre no sangue despois de comer, non provocan ataques dunha diminución crítica da glicosa. Os momentos negativos do tratamento son a actividade de baixa cantidade de azucre, que se compara coa acción dos inhibidores da α-glucosidasa, un alto risco de aumentar o peso do paciente, así como unha diminución da eficacia da terapia durante a súa longa duración.
Contraindicacións para o nomeamento de drogas:
- a presenza de hipersensibilidade individual aos compoñentes activos;
- forma da enfermidade dependente da insulina;
- embarazo e lactación;
- condicións terminais da patoloxía dos riles e fígado;
- idade menor do paciente;
- diabéticos maiores (maiores de 73-75 anos).

Características do uso de arxila (o médico pode revisar a dose e frecuencia de administración)
Importante! Nalgúns casos poden producirse alerxias. Por regra xeral, con hipersensibilidade individual ou no fondo dunha combinación de arxila con outros medicamentos orais.
Incretinas
As hormonas chámanse substancias hormonais activas do tracto gastrointestinal, que estimulan a produción de insulina. Un dos representantes dos novos medicamentos é Sitagliptin (Xanuvia). A sitagliptin está deseñada para monoterapia e terapia combinada en combinación con sulfonilureas, biguanidas.
Prescribir o medicamento a persoas maiores non precisa axuste da dosificación; para nenos e adolescentes, Sitagliptin non se usa no tratamento. Os estudos clínicos demostraron que as incretinas poden reducir a hemoglobina glicosilada durante 90 días nun 0,7-0,8%, mentres que se usa Metformin - en 0,67-0,75%.
A terapia a longo prazo está chea de seguintes efectos secundarios:
- procesos infecciosos das vías respiratorias superiores;
- diarrea
- cefalxia;
- condición hipoglucémica.
Outros medicamentos empregados para a diabetes tipo 2
Ademais dos comprimidos para reducir o azucre, os médicos prescriben:
- antihipertensivos: medicamentos para combater a elevada cantidade de presión arterial;
- vaso- e cardiotónicos - para apoiar o traballo do músculo cardíaco e dos vasos sanguíneos;
- medicamentos enzimáticos, pre e probióticos - medios para apoiar o funcionamento do tracto gastrointestinal;
- Os anticonvulsivos, anestésicos locais - úsanse para combater as complicacións da diabetes mellitus (polineuropatía);
- anticoagulantes: prevén a trombose;
- estatinas e fibratos - medicamentos que restablecen os procesos do metabolismo das graxas, eliminando o exceso de colesterol do corpo.
A un gran número de variedades de medicamentos, pódense engadir nefroprotectores e incluso suplementos dietéticos, que se permiten usar, pero só baixo a supervisión dun endocrinólogo cualificado.
Medicamentos antihipertensivos
A presión arterial alta é unha das patoloxías comúns que se producen ante os antecedentes dunha "doce enfermidade". Os síntomas desta condición ocorren incluso máis cedo que o cadro clínico da enfermidade subxacente.

A hipertensión aumenta o risco de complicacións do corazón, dos vasos sanguíneos e dos riles decenas de veces, polo tanto, precisa corrección inmediata
Para combater o número elevado de presión arterial, prescríbense os seguintes grupos de medicamentos antihipertensivos:
- Os inhibidores da ACE (Captopril, Enalapril) - teñen un efecto nefroprotector, protexen o corazón e os vasos sanguíneos, reducen a resistencia de tecidos e células á hormona do páncreas.
- Os diuréticos (diuréticos tiazídicos e bucles) - os medicamentos deste grupo poden reducir a presión, pero non eliminar o propio factor etiolóxico, o que levou ao desenvolvemento dun estado hipertensivo.
- β-bloqueantes (Nebilet, Carvedilol) - afectan ás células situadas no corazón e no aparello renal.
- Antagonistas do calcio (Verapamil, Nifedipine): os fármacos expanden o lumen vascular, reducen as manifestacións de albuminuria, proteinuria.
- Os antagonistas de RA-II (Mikardis, Losartan) - corresponden aos inhibidores da ACE, son mellor tolerados polos pacientes.
Estatite e fibratos
Os preparativos destes grupos úsanse para combater as lesións vasculares ateroscleróticas. As estatinas actúan sobre o proceso de formación do colesterol incluso na fase hepática. A actividade dos medicamentos está dirixida a reducir o número de triglicéridos e colesterol, a resorción de placas situadas na superficie interna das arterias e estreitar o lumen vascular.
Importante! O tratamento a longo prazo reduce o risco de ataques cardíacos e mortes nun terzo.
As estatinas son ben toleradas polos pacientes. Non se recomenda para enfermidades hepáticas graves, durante o período de parto, con lactación.A terapia debe durar case constantemente, xa que a negativa a tomar medicamentos durante 30 días ou máis devolve os niveis de colesterol aos seus números anteriores.
As fibras aumentan a actividade dunha substancia encimática específica que afecta o curso do metabolismo lipídico. No contexto da súa inxestión, o número de colesterol redúcese nun terzo, os triglicéridos nun 20%, ás veces ata a metade. O tratamento de pacientes anciáns require axuste da dosificación.
Neuroprotectores
No contexto dunha "doenza doce" é posible o dano ao sistema nervioso, que se manifesta polas seguintes condicións:
- encefalopatía diabética;
- ictus cerebral;
- neuropatías diabéticas;
- polineuropatía distal simétrica;
- polineuropatía autónoma;
- amiotrofia diabética;
- neuropatía cranial;
- outras complicacións neurolóxicas.

Cando o SNS periférico é afectado, os pacientes quéixanse de dor nas pernas, picaduras de oca e sensibilidade táctil
Un dos medicamentos mellor empregados para restaurar os procesos metabólicos nesta área é Actovegin. O medicamento mellora a circulación sanguínea, elimina a inanición de osíxeno das células, acelera o transporte de glicosa ás áreas con fame enerxética do cerebro.
O seguinte medicamento eficaz é Instenon. Este é un nootrópico con efectos vasculares e neurometabólicos. A ferramenta soporta o funcionamento das células nerviosas en condicións de achega de sangue e falta de osíxeno.
Tamén se usan medicamentos baseados no ácido tioáctico (Berlition, Espalipon). Son capaces de unirse e eliminar os radicais libres, estimular a recuperación da vaina de mielina e baixar o nivel de triglicéridos e colesterol no sangue. Os especialistas inclúen necesariamente vitaminas da serie B, medicamentos anticolinesterase na composición da terapia.
Non se permite a auto-medicación dun tipo de enfermidade independente da insulina, aínda que sexa leve, xa que isto pode levar a un agravamento da condición patolóxica. É importante que o endocrinólogo escriba o réxime de tratamento despois dun exame completo da condición do paciente.