Se a diabetes tipo 1 ou tipo 2 está mal tratada ou non é controlada en absoluto, o azucre no sangue do paciente quedará por encima do normal. Neste artigo, non consideramos unha situación na que, debido a un tratamento inadecuado, a concentración de glicosa no sangue, pola contra, sexa demasiado baixa. A isto chámaselle "hipoglucemia". Como evitalo, e se xa sucedeu, entón como parar o ataque, podes descubrilo aquí. E a continuación discutiremos que complicacións da diabetes xorden debido ao alto nivel de azucre no sangue.
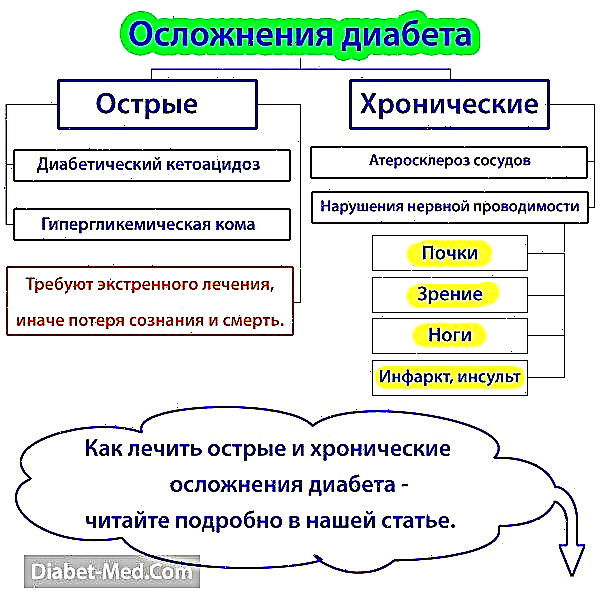
As complicacións da diabetes debido ao alto nivel de azucre son agudas e crónicas.
Cetoacidosis diabética e coma hiperglicémica
As complicacións agudas da diabetes son a cetoacidosis diabética e a coma hiperglicémica. Desenvólvense cando o azucre do paciente non é só elevado, pero moi alto. Se non se tratan con urxencia nun hospital, levarán rapidamente a perda de consciencia e a morte. Ler máis artigos:
- Cetoacidosis diabética.
- Coma hiperglucémico.
- Como tratar arrefriados, vómitos e diarrea para evitar complicacións agudas de diabetes.
Que é a cetoacidosis diabética, coma hiperglucémico e métodos para a prevención de complicacións agudas - todos os diabéticos deben saber. Especialmente para pacientes con diabetes tipo 1, así como para pacientes maiores con diabetes tipo 2.

Se a situación chega a que aparecen complicacións agudas, os médicos teñen que loitar duro para "bombear" ao paciente e, aínda así, a taxa de mortalidade é moi alta, é do 15-25%. Non obstante, a gran maioría dos pacientes con diabetes quedan discapacitados e morren prematuramente non por agudas, senón por complicacións crónicas. Basicamente, trátase de problemas cos riles, pernas e vista, aos que se dedica este artigo.
Complicacións crónicas da diabetes
As complicacións crónicas da diabetes ocorren cando unha enfermidade está mal tratada ou mal tratada, pero aínda así non é suficiente para producirse cetoacidosis ou coma hiperglicémico. Por que son perigosas as complicacións da diabetes crónica? Porque se desenvolven polo momento sen síntomas e non causan dor. A falta de síntomas desagradables nun diabético, non hai ningún incentivo para ser tratado con coidado. Os síntomas de problemas diabéticos cos riles, pernas e vista ocorren normalmente cando é demasiado tarde e a persoa está condenada á morte e, no mellor dos casos, permanecerá inhabilitada. As complicacións crónicas da diabetes son as que máis tes que temer.
As complicacións da diabetes nos riles chámanse "nefropatía diabética". Problemas cos ollos - retinopatía diabética. Xorden porque a glucosa elevada dana vasos sanguíneos pequenos e grandes. O fluxo sanguíneo cara aos órganos e as células está perturbado, debido ao que morren de fame e afogan. Tamén é común o dano ao sistema nervioso: neuropatía diabética, o que causa unha gran variedade de síntomas. Os problemas de pé diabético son unha combinación de bloqueo dos vasos sanguíneos que alimentan as extremidades inferiores con sensibilidade nerviosa prexudicada.
Lea artigos detallados:
A nefropatía diabética é a principal causa de insuficiencia renal grave. Os diabéticos forman a gran maioría dos "clientes" dos centros de diálise, así como os cirurxiáns que fan trasplantes de ril. A retinopatía diabética é a principal causa de cegueira en adultos en idade laboral a nivel mundial. A neuropatía detéctase en 1 de cada 3 pacientes no momento do diagnóstico da diabetes, e máis tarde en 7 de cada 10 pacientes. O problema máis común que provoca é unha perda de sensación nas pernas. Debido a isto, os pacientes con diabetes teñen un alto risco de lesións nas pernas, gangrena posterior e amputación das extremidades inferiores.

A nefropatía diabética e a retinopatía non adoitan causar síntomas antes de que se convertan en irreversibles. Se a insuficiencia renal chega á fase final, entón un paciente diabético ten que ir a trámites de diálise para a vida ou buscar a oportunidade de facer un transplante de ril. En canto á retinopatía, pódese deter a perda de visión combinando a fotocoagulación láser da retina cun tratamento minucioso da diabetes. Aínda que poucas persoas conseguen restaurar completamente a visión. A mellor noticia é que a neuropatía diabética é completamente reversible se o azucre no sangue está ben controlado. Siga un programa de diabetes tipo 1 ou un tipo de diabetes tipo 2. Lea tamén o artigo "Os obxectivos da atención á diabetes. Que esperar cando o azucre no sangue volva á normalidade. "
A diabetes danos non só pequenos, senón tamén grandes vasos sanguíneos, contribúe ao desenvolvemento da aterosclerose. Como consecuencia disto, os diabéticos morren dun ataque cardíaco ou un ictus 10-30 anos antes do que puideron. Ademais, os bloqueos de grandes vasos con placas ateroscleróticas levan á necesidade de amputar as pernas. Afortunadamente, é real de frear o desenvolvemento da aterosclerose. Debe seguir un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2, controlar coidadosamente o azucre no sangue, así como a presión arterial e o colesterol.
- Aterosclerose: prevención e tratamento. Aterosclerose dos vasos do corazón, cerebro, extremidades inferiores.
- Prevención de ataques cardíacos e vertedura. Factores de risco e como eliminalos.
- Como tratar a hipertensión na diabetes tipo 1 e tipo 2.
Enfermidades asociadas
No artigo de hoxe falamos sobre as complicacións crónicas da diabetes derivadas do azucre elevado no sangue. Por desgraza, moitas veces tamén se manifestan enfermidades concomitantes, que non son consecuencias da diabetes, senón que están asociadas a ela. Analizaremos que enfermidades concomitantes son máis comúns na diabetes tipo 1 e tipo 2, describindo brevemente a súa prevención e tratamento.
Como vostede sabe, a causa da diabetes tipo 1 é que o sistema inmunitario se comporta incorrectamente. Ataca e destrúe as células beta pancreáticas que producen insulina. Ademais, os pacientes con diabetes tipo 1 adoitan ter ataques autoinmunes sobre outros tecidos que producen diversas hormonas. Na diabetes tipo 1, o sistema inmunitario adoita atacar a glándula tiroides "para a compañía", o que é un problema para aproximadamente ⅓ pacientes. A diabetes tipo 1 tamén aumenta o risco de enfermidades autoinmunes das glándulas suprarrenais, pero este risco aínda é moi baixo.

Todas as persoas con diabetes tipo 1 teñen que ter o sangue probado para as hormonas tiroideas polo menos unha vez ao ano. Recomendamos facer un exame de sangue non só para a hormona estimulante da tiroides (tirotropina, TSH), senón tamén para comprobar outras hormonas. Se tes que tratar problemas coa glándula tiroide coa axuda de comprimidos, entón non se debería fixar a súa dose, senón que cada 6-12 semanas debería axustarse segundo os resultados das probas de sangue repetidas para hormonas. Ademais, combina unha dieta baixa en carbohidratos cunha dieta sen glute para manter o seu sistema inmunitario máis relaxado. Que é unha dieta sen glute - fácil de atopar en Internet.
As enfermidades concomitantes comúns con diabetes tipo 2 son hipertensión arterial, problemas de colesterol e gota sanguínea. O noso programa de tratamento da diabetes tipo 2 normaliza rapidamente o azucre no sangue, así como a presión arterial e o colesterol.
Dieta e gotas baixo en carbohidratos
O fundamento dos nosos programas de tratamento da diabetes tipo 1 e 2 é unha dieta baixa en carbohidratos. Crese que aumenta o contido de ácido úrico no sangue. Se sofre gota, pode empeorar, pero aínda así, os beneficios das actividades que recomendamos para tratar a diabetes superan con moito este risco. Suponse que as seguintes medidas poden aliviar a gota:
- beba moita auga e tés de herbas - 30 ml de líquido por 1 kg de peso corporal ao día;
- vixiar comer suficiente fibra, a pesar de seguir unha dieta baixa en carbohidratos;
- rexeitar comida lixo: alimentos fritos, afumados e semi-acabados;
- tomar antioxidantes: vitamina C, vitamina E, ácido lipoico e outros;
- tome comprimidos de magnesio.
Hai información que aínda non se confirmou oficialmente que a causa da gota non é comer carne, senón un aumento dos niveis de insulina no sangue. Canto máis insulina circula no sangue, peor os riles excretan o ácido úrico e, polo tanto, acumúlase. Neste caso, unha dieta baixa en carbohidratos non será prexudicial, senón útil para a gota, xa que normaliza os niveis de insulina no plasma. Fonte desta información (en inglés). Tamén indica que os ataques de gota son menos comúns se non se come froita, porque conteñen un azucre especial para os alimentos nocivos - a frutosa. Instamos a todos a non comer alimentos diabéticos que conteñan fructosa. Aínda que non se confirma a teoría de Gary Taubes, a diabetes e as súas complicacións crónicas, que unha dieta baixa en carbohidratos axuda a evitar, son moito máis perigosas que a gota.
Neuropatía diabética
Se un paciente con diabetes tipo 1 ou tipo 2 está mal tratado e ten alto azucre no sangue, isto prexudica os nervios e perturba a condutividade dos impulsos nerviosos. Esta complicación chámase neuropatía diabética. Os nervios transmiten sinais de todo o corpo ao cerebro e medula espiñal, así como sinais de control de alí cara atrás. Para chegar ao centro, por exemplo, dende o dedo do pé, un impulso nervioso debe percorrer un longo camiño. Neste camiño, os nervios reciben nutrición e osíxeno dos vasos sanguíneos máis pequenos chamados capilares. O aumento do azucre no sangue na diabetes pode danar os capilares e o sangue deixará de fluír a través deles. Como resultado disto, unha parte do nervio morrerá, a cadea romperase e o sinal non poderá chegar en ambas as direccións.
A neuropatía diabética non se produce de inmediato, porque o número de nervios no corpo é excesivo. Este é un tipo de seguro, que por nós é inherente a nós. Non obstante, cando unha determinada porcentaxe de nervios está danada, maniféstanse síntomas de neuropatía. Canto máis tempo sexa o nervio, máis probabilidades xurdirán problemas debido ao alto nivel de azucre no sangue. Polo tanto, non é de estrañar que a neuropatía diabética adoite causar problemas de sensibilidade nas pernas, dedos e impotencia nos homes.

A perda de sensación nerviosa nas pernas é a máis perigosa. Se un diabético deixa de sentir a pel dos seus pés con calor e frío, presión e dor, entón o risco de lesións nas pernas aumentará centos de veces e o paciente non lle prestará atención a tempo. Polo tanto, os pacientes con diabetes, tan a miúdo teñen que amputar as extremidades inferiores. Para evitalo, aprende e siga as normas para coidar o pé diabético. Nalgúns pacientes, a neuropatía diabética non causa perda de sensibilidade nerviosa, senón dores do fantasma, formigueo e sensacións de ardor nas pernas. Lea "Piernas doloridas con diabetes - que facer". En certo xeito, é bo, porque o diabético fomenta un tratamento intensivo.
Os síntomas menos comúns de neuropatía diabética son mareos, desmaio, dificultade para tragar e dixestión (gastroparesis diabética), trastornos da fala, baleiro incompleto da vexiga e outros. Lea máis sobre o artigo "Neuropatía diabética". A boa nova: esta complicación da diabetes é completamente reversible. Siga un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2 e despois duns meses ou anos, a condución nerviosa recuperarase por completo. Vexa tamén o artigo "Os obxectivos da atención á diabetes. Que esperar cando o azucre no sangue volva á normalidade. " A neuropatía diabética adoita vir acompañada de aterosclerose. Cando un diabético comeza a ser tratado con coidado, a conducción nerviosa restaúrase completamente. Pero as placas ateroscleróticas, por desgraza, non se poden eliminar das paredes dos vasos sanguíneos sen cirurxía. As medidas que recomendamos só axudan a retardar o desenvolvemento da aterosclerose.
Diabetes e problemas de visión
A retinopatía diabética é un problema dos ollos e da vista que se produce debido ao azucre no sangue crónicamente elevado. En casos graves, causa unha importante perda de visión ou cegueira completa. Debido á retinopatía diabética, decenas de miles de persoas en idade de traballar están cegas en todo o mundo cada ano.
O máis importante, con diabetes, de súpeto pode producirse un forte deterioro da visión ou cegueira completa. Para evitar que isto suceda, os pacientes con diabetes tipo 1 e tipo 2 deben ser examinados por un oftalmólogo polo menos unha vez ao ano, e preferentemente unha vez cada 6 meses. Ademais, este non debe ser un oftalmólogo común da clínica, senón un especialista en retinopatía diabética. Estes médicos traballan en centros especializados de atención á diabetes. Eles realizan exames que o oftalmólogo da clínica non pode facer e non ten equipo para iso.
Os pacientes con diabetes tipo 2 deben ser examinados por un oftalmólogo no momento do diagnóstico, porque normalmente tiveron diabetes "tranquilamente" desenvolvida ao longo dos anos. Con diabetes tipo 1, recoméndase visitar un oftalmólogo por primeira vez 3-5 anos despois do inicio da enfermidade. O oftalmólogo indicaralle a frecuencia coa que tes que ser examinado de novo, segundo o grave que sexa a situación cos teus ollos. Isto pode ser cada 2 anos se non se detecta retinopatía, ou máis a miúdo, ata 4 veces ao ano se é necesario un tratamento intensivo.

A principal razón para desenvolver retinopatía diabética é o azucre no sangue. Así, o tratamento principal é aplicar con dilixencia un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2. Outros factores tamén están implicados no desenvolvemento desta complicación. A herdanza xoga un papel importante. Se os pais tiveron retinopatía diabética, a súa descendencia ten un risco maior. Neste caso, é preciso informar ao oftalmólogo para que estea especialmente vixiante. Para retardar a perda de visión, un paciente diabético debe supervisar con atención a súa presión arterial (como facelo) e deixar de fumar.
Ademais da retinopatía, outras complicacións da diabetes para a visión son o glaucoma e as cataratas. O glaucoma é un aumento da presión dentro do ollo. Catarata: anubamento da lente (lente). Todas estas complicacións poden levar a cegueira se non se tratan. Un oftalmólogo durante os exames debe comprobar o nivel de presión intraocular e examinar a lente, e non só fotografar o fondo. Lea artigos detallados:
- Retinopatía diabética.
- Glaucoma
- Catarata por diabetes.
Nefropatía diabética
A nefropatía diabética é unha complicación da diabetes nos riles. Como vostede sabe, os riles filtran os residuos do sangue e, a continuación, elimínano coa urina. Cada ril ten un millón de células especiais, que son filtros de sangue. O sangue flúe a través deles a presión. Os elementos filtrantes do ril chámanse glomérulos. En diabéticos, os glomérulos renales son danados debido ao aumento do contido de glicosa no sangue que flúe por eles. Nos filtros renales, o equilibrio eléctrico perturba, debido a que as proteínas penetran na orina do sangue, que normalmente non deberían chegar.
Primeiro, filtracións de moléculas proteicas de menor diámetro. Canto máis diabete danen os riles, máis grande é o diámetro da molécula de proteína que se pode atopar na orina. Na seguinte etapa, non só aumenta o azucre no sangue, senón tamén a presión arterial, porque os riles non poden facer fronte á eliminación dunha cantidade suficiente de líquido do corpo. Se non toma pílulas que diminúen a presión arterial, a hipertensión acelera a destrución dos riles.Existe un círculo vicioso: canto máis forte é a hipertensión, máis rápidos son destruídos os riles e máis danados os riles, máis aumenta a presión sanguínea e faise resistente á acción das drogas.

A medida que se desenvolve a nefropatía diabética, cada vez son máis as proteínas necesarias polo corpo. Hai unha deficiencia de proteína no corpo, obsérvase edema en pacientes. Ao final, os riles finalmente deixan de funcionar. A isto chámaselle insuficiencia renal. En tal situación, para que o paciente poida sobrevivir, debe someterse a procedementos regulares de diálise ou someterse a unha operación de transplante de ril.
En todo o mundo, decenas de miles de persoas recorren anualmente a institucións especializadas para obter axuda porque teñen insuficiencia renal por nefropatía diabética. A gran maioría dos "clientes" dos cirurxiáns implicados en trasplantes de ril, así como dos centros de diálise, son diabéticos. Tratar a insuficiencia renal é caro, doloroso e non é accesible para todos. As complicacións da diabetes nos riles reducen moito a esperanza de vida do paciente e prexudican a súa calidade. Os procedementos de diálise son tan desagradables que o 20% das persoas que os someten, ao final, os rexeitan voluntariamente, suicidándose.
A herdanza xoga un papel importante no desenvolvemento de complicacións da diabetes no ril. Se os pais padecían nefropatía diabética, é máis probable que a súa descendencia. Non obstante, se coidas a tempo coa túa saúde, evitar a insuficiencia renal na diabetes tipo 1 e tipo 2 é real, aínda que herdou xenes sen éxito. Para iso, necesitas:
- Controlar estrictamente o azucre no sangue completando un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2;
- cada 3 meses para facer probas de sangue e orina que comproban a función renal;
- ter un bo monitor de presión arterial na casa e medir regularmente a presión arterial, preferentemente unha vez á semana.
Se a hipertensión se desenvolveu e non se pode controlar sen comprimidos "químicos", é preciso ver un médico para que prescriba un medicamento - un inhibidor da ACE ou un bloqueador do receptor da angiotensina-II. Lea máis sobre o tratamento da hipertensión na diabetes. Os fármacos procedentes destas clases non só baixan a presión arterial, senón que teñen un efecto protector probado nos riles. Permiten durante varios anos retrasar a etapa final da insuficiencia renal.
Os cambios no estilo de vida dos pacientes con diabetes tipo 1 e tipo 2 son moito máis eficaces que os fármacos porque eliminan as causas de danos nos riles e non só "molan" os síntomas. Se disciplinas un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2 e mantés un azucre normal no sangue, entón a nefropatía diabética non o ameazará, así como outras complicacións. As actividades que recomendamos levan á normalidade o azucre e a presión sanguínea.
Como se descompoñen os vasos sanguíneos
Se a diabetes está mal controlada, debido a que o paciente ten niveis altos de azucre durante meses e anos, entón isto prexudica as paredes dos vasos sanguíneos desde dentro. Están cubertos de placas ateroscleróticas, o seu diámetro estreitase, o fluxo de sangue polos vasos é perturbado. En pacientes con diabetes tipo 2, normalmente non só hai un exceso de glicosa no sangue, senón tamén exceso de peso e falta de exercicio. Debido a un estilo de vida insalubre, teñen problemas co colesterol sanguíneo e a presión arterial alta. Son factores de risco adicionais que danan os barcos. Non obstante, o aumento do azucre no sangue debido á diabetes tipo 1 ou 2 xoga un papel fundamental no desenvolvemento da aterosclerose. É moitas veces máis perigoso que a hipertensión e as probas de colesterol pobres.
Por que a aterosclerose é tan perigosa e hai que prestar atención para inhibir o seu desenvolvemento? Debido a que os ataques cardíacos, golpes e problemas de pernas na diabetes xorden precisamente porque os vasos están obstruídos con placas ateroscleróticas e o fluxo sanguíneo por eles. Na diabetes tipo 1 e tipo 2, o control de aterosclerose é a segunda medida máis importante despois de manter un azucre no sangue normal estable. O infarto de miocardio é cando morre parte do músculo cardíaco debido a un insuficiente subministro de sangue. Na gran maioría dos casos, antes do inicio dun ataque cardíaco, o corazón da persoa estaba perfectamente saudable. O problema non está no corazón, senón nos vasos que o alimentan con sangue. Do mesmo xeito, as células cerebrais poden morrer debido a unha perturbación no subministro de sangue, e isto chámase ictus.
Dende a década de 1990, descubriuse que o azucre no sangue elevado e a obesidade irritan o sistema inmunitario. Debido a isto, no corpo hai numerosos focos de inflamación, incluídos desde o interior nas paredes dos vasos sanguíneos. O colesterol sanguíneo adhírese ás zonas afectadas. Isto forma placas ateroscleróticas nas paredes das arterias, que medran co paso do tempo. Ler máis sobre "Como se desenvolve a aterosclerose na diabetes". Cando se estableceu a conexión dos procesos inflamatorios coa aterosclerose, este foi un gran avance. Porque atoparon indicadores de inflamación que circulan no sangue.

Agora podes facer análises de sangue por factores de risco cardiovascular e valorar moito máis o risco de ataque cardíaco e vertedura que as probas de colesterol. Hai tamén métodos para suprimir a inflamación, inhibindo así a aterosclerose e reducindo o risco de catástrofe cardiovascular. Ler máis "Prevención de ataques cardíacos, vertedura e insuficiencia cardíaca na diabetes".
Para moitas persoas, o azucre no sangue non se mantén elevado, senón que aumenta só unhas horas despois de cada comida. Os médicos adoitan chamar a esta situación como prediabetes. As subidas de azucre despois de comer causan danos importantes nos vasos sanguíneos. As paredes das arterias quedan pegajosas e inflamadas, medran sobre elas placas ateroscleróticas. A capacidade dos vasos sanguíneos para relaxarse e ampliar o seu diámetro para facilitar o fluxo sanguíneo está deteriorando. A prediabetes significa un risco extremadamente elevado de ataque cardíaco e vertedura. Para curalo eficazmente e non converterse nun diabético "de pleno dereito", cómpre completar os dous primeiros niveis do noso programa de tratamento da diabetes tipo 2. Isto significa - seguir unha dieta baixa en carbohidratos e facer exercicio con pracer.
Complicacións da diabetes e da vida íntima
A diabetes tipo 1 e tipo 2, se está mal controlada, ten un efecto negativo complexo na vida íntima. As complicacións da diabetes reducen o desexo sexual, debilitan as oportunidades e reducen os sentimentos de satisfacción. Na súa maioría, os homes están preocupados por todo isto, e sobre todo a información que se indica a continuación está destinada a eles. Non obstante, hai evidencias de que as mulleres con diabetes padecen anorgasmia debido a unha condución neuronal deteriorada. Ademais, a súa vida íntima vese agravada por frecuentes infeccións vaxinais. Os fungos que causan tordos aliméntanse de azucre e a diabetes mal tratada crea un ambiente favorable para a súa reprodución.
Discutimos os efectos das complicacións da diabetes na vida sexual dos homes e como minimizar os problemas. A erección do pene masculino é un proceso complexo e polo tanto fráxil. Para que todo funcione ben, hai que cumprir as seguintes condicións ao mesmo tempo:
- concentración normal de testosterona no sangue;
- os vasos que enchen o pene de sangue están limpos, libres de placas ateroscleróticas;
- nervios que entran no sistema nervioso autónomo e controlan normalmente unha función de erección;
- a condución de nervios que proporcionan sentimentos de satisfacción sexual non é perturbada.
A neuropatía diabética é un dano nervioso debido ao alto nivel de azucre no sangue. Pode ser de dous tipos. O primeiro tipo é a interrupción do sistema nervioso somático, que serve a movementos e sensacións conscientes. O segundo tipo é o dano aos nervios que entran no sistema nervioso autónomo. Este sistema controla os procesos inconscientes máis importantes do corpo: os latidos do corazón, a respiración, o movemento dos alimentos polos intestinos e moitos outros. O sistema nervioso autónomo controla a erección do pene e o sistema somático controla as sensacións de pracer. Os camiños nerviosos que chegan á área xenital son moi longos. E canto máis longos sexan, maior será o risco de danos na diabetes por un alto nivel de azucre no sangue.
Se o fluxo de sangue nos vasos é prexudicado, no mellor dos casos, unha erección será débil, ou incluso nada funcionará. Comentamos anteriormente como a diabetes dana os vasos sanguíneos e o perigoso que é. A aterosclerose adoita danar os vasos sanguíneos que enchen o pene de sangue antes que as arterias que alimentan o corazón e o cerebro. Así, unha diminución da potencia significa que aumenta o risco de ataque cardíaco e vertedura. Tómese isto o máis serio posible. Fai todos os esforzos para inhibir a aterosclerose (como facelo). Se despois dun ataque cardíaco e un ictus tes que cambiar á discapacidade, os problemas de potencia parecen un disparate.
A testosterona é unha hormona sexual masculina. Para que un home poida manter relacións sexuais e gozar del, debe haber un nivel normal de testosterona no sangue. Este nivel diminúe gradualmente coa idade. A deficiencia de testosterona no sangue adoita atoparse en homes de idade media e maiores, e especialmente en diabéticos. Recentemente, sábese que a falta de testosterona no sangue empeora o curso da diabetes, porque reduce a sensibilidade das células á insulina. Existe un círculo vicioso: a diabetes reduce a concentración de testosterona no sangue, e canto menos testosterona, máis dura é a diabetes. Ao final, o fondo hormonal no sangue dun home está moi perturbado.

Entón, a diabetes golpea a función sexual masculina en tres direccións á vez:
- favorece a obstrución de embarcacións con placas ateroscleróticas;
- crea problemas de testosterona no sangue;
- perturba a condución nerviosa.
Polo tanto, non é de estrañar que os diabéticos masculinos a miúdo experimenten fracasos na súa vida persoal. Máis da metade dos homes que tiveron diabetes tipo 2 durante 5 anos ou máis se queixan de problemas de potencia. Todos os demais experimentan os mesmos problemas, pero non son recoñecidos polos médicos.
En canto ao tratamento, a noticia é boa e mala. A boa noticia é que segues con dilixencia un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2, co tempo, a condución nerviosa restaúrase completamente. Normalizar o nivel de testosterona no sangue tamén é real. Use este propósito os medios prescritos polo médico, pero de ningún xeito mercancías "subterráneas" da sex shop. A mala noticia é que os vasos sanguíneos están danados debido á aterosclerose, é imposible curalo hoxe. Isto significa que a potencia non pode ser restaurada, a pesar de todos os esforzos.
Lea o artigo detallado, Diabetes and Impotence in Men. Nel aprenderás:
- como utilizar correctamente Viagra e os seus "parentes" menos coñecidos;
- cales son os medios para normalizar o nivel de testosterona no sangue;
- As próteses do pene son un último recurso se todo o demais falla.
Pídovos a facer análises de sangue para a testosterona e, se é necesario, consulte a un médico como normalizar o seu nivel. Isto é necesario non só para restaurar a potencia, senón tamén para aumentar a sensibilidade das células á insulina e mellorar o curso da diabetes.
Diabetes e discapacidade da memoria
A diabetes prexudica a memoria e outras funcións cerebrais. Este problema ocorre en adultos e incluso en nenos con diabetes tipo 1 e tipo 2. A principal razón para a perda de memoria na diabetes é o mal control do azucre no sangue. Ademais, a función cerebral normal non se ve afectada só polo aumento do azucre, senón tamén por frecuentes casos de hipoglucemia. Se é moi preguiceiro para tratar a súa diabetes de boa fe, non te sorprendas cando se fai difícil recordar vellas e recordar novas informacións.
A boa nova é que se segues atentamente un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2, a memoria a curto e longo prazo normalmente mellora. Este efecto é o que senten as persoas maiores. Para máis detalles, consulte o artigo “Obxectivos para o tratamento da diabetes tipo 1 e 2. Que esperar cando o azucre no sangue volva á normalidade. " Se pensas que a memoria empeorou, entón o primeiro é facer un control total do azucre no sangue durante 3-7 días. Isto axudará a descubrir onde cometeu erros e por que a súa diabetes se botou de man. Ao mesmo tempo, os diabéticos están envellecendo, ao igual que todas as persoas. E coa idade, a memoria tende a debilitarse incluso en persoas sen diabetes.

O remedio pode ser causado por medicamentos, cuxo efecto secundario é o letargo, a somnolencia. Hai moitos medicamentos deste tipo, por exemplo, analxésicos, que son prescritos para a neuropatía diabética. Se é posible, leva un estilo de vida saudable, intente tomar menos pastillas "químicas". Para manter a memoria normal ao longo dos anos, preste atención á inhibición do desenvolvemento da aterosclerose, como se describe no artigo "Prevención de ataques cardíacos, vertedura e insuficiencia cardíaca na diabetes". A aterosclerose pode provocar un golpe cerebral repentino e antes diso, debilita gradualmente a memoria.
Problemas diabéticos no pé
Os diabéticos tipo 1 e tipo 2 adoitan perder sensación nas pernas debido a neuropatía diabética. Se esta complicación se manifesta, a persoa que ten a pel do pé xa non pode sentir cortes, frotos, frío, queima, espreme debido a zapatos incómodos e outros problemas. Como consecuencia disto, un diabético pode ter feridas, úlceras, abrasións, queimaduras ou xeadas no que non sospeitará ata que comece a gangrena. Nos casos máis graves, os pacientes con diabetes nin sequera prestan atención aos ósos rotos do pé.
Na diabetes, a infección adoita afectar ás feridas nas pernas que non son tratadas. Normalmente, os pacientes teñen unha condución nerviosa deficiente e, ao mesmo tempo, é difícil o fluxo de sangue polos vasos que alimentan as extremidades inferiores. Debido a isto, o sistema inmunitario non pode resistir aos xermes e as feridas a curar mal. Consecuencias graves prodúcense cando a infección se estende a tecidos máis profundos, afecta incluso ós ósos e provoca envelenamento sanguíneo.

Úlceras na sola para a síndrome do pé diabético
A intoxicación sanguínea chámase sepsis e a infección ósea chámase osteomielite. Co sangue, os microorganismos poden estenderse por todo o corpo, infectando outros tecidos. Esta situación pon en perigo a vida. A osteomielite é difícil de tratar. Moitas veces os antibióticos máis potentes non axudan, mesmo cando se administran por vía intravenosa. Neste caso, só a amputación de emerxencia de todo o pé ou perna pode salvar a vida dun diabético.
A neuropatía diabética pode levar a unha violación da mecánica do pé. Isto significa que ao camiñar exercerá presión sobre zonas que non están destinadas a iso. Como resultado, os ósos comezarán a moverse e o risco de fracturas aumentará aínda máis. Tamén, debido á presión desigual, aparecen cornos, úlceras e fisuras na pel das pernas. Para evitar a necesidade de amputar o pé ou a perna enteira, cómpre estudar as regras da atención do pé para a diabetes e seguilas con atención.
A actividade máis importante é seguir un programa de tratamento da diabetes tipo 1 ou un programa de tratamento da diabetes tipo 2 para baixar o azucre no sangue e mantelo normal. Como resultado disto, a condución nerviosa e a sensibilidade nas pernas recuperaranse completamente nunhas semanas, meses ou anos, dependendo da gravidade das complicacións que xa se desenvolveron. Despois disto, a síndrome do pé diabético deixará de estar ameazada.
Podes facer preguntas nos comentarios sobre o tratamento das complicacións da diabetes, a administración do sitio é rápida para responder.