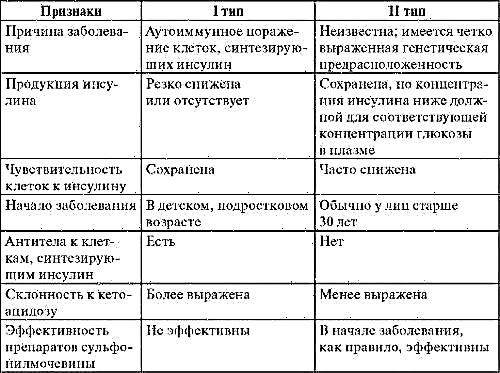
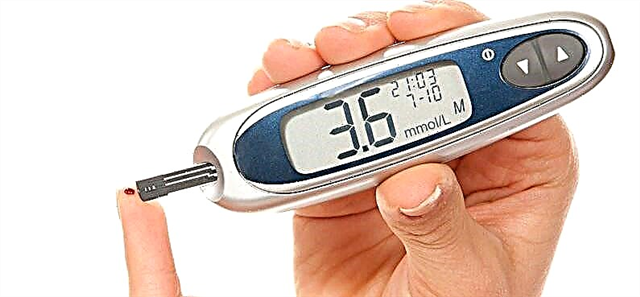
Para desfacerse da diabetes e os seus síntomas, úsanse medicamentos especiais que teñen como obxectivo baixar o nivel de azucre no sangue dunha persoa enferma. Tales axentes antidiabéticos (hipoglucémicos) poden ser de uso parenteral, así como oral.
Os fármacos hipoglicémicos orais normalmente clasifícanse do seguinte xeito:
- derivados da sulfonilurea (estes son Glibenclamida, Glikvidon, Gliklazid, Glimepirid, Glipizid, Clorpropamida);
- inhibidores da alfa glucosidasa ("Acarbose", "Miglitol");
- meglitínidas ("Nateglinida", "Repaglinida");
- biguanidas ("Metformin", "Buformin", "Fenformin");
- tiazolidinediones (Pioglitazona, Rosiglitazon, Tsiglitazon, Englitazon, Troglitazon);
- incretinomiméticos.
Propiedades e acción dos derivados da sulfonilurea
Os derivados das sulfonilureas descubríronse por accidente a mediados do século pasado. A capacidade destes compostos estableceuse nun momento en que resultou que os pacientes que tomaban drogas sulfa para desfacerse de enfermidades infecciosas tamén recibiron unha diminución do azucre no sangue. Así, estas substancias tamén tiveron un forte efecto hipoglucémico nos pacientes.
Por este motivo, iniciouse inmediatamente a busca de derivados de sulfonamidas con capacidade para baixar o nivel de glicosa no corpo. Esta tarefa contribuíu á síntese dos primeiros derivados de sulfonilurea do mundo, que foron capaces de resolver cualitativamente os problemas da diabetes.
A exposición a derivados da sulfonilurea está asociada á activación de células beta pancreáticas específicas, que está asociada á estimulación e ao aumento da produción de insulina endóxena. Un requisito importante para un efecto positivo é a presenza no páncreas de células beta vivas e completas.
É de destacar que, co uso prolongado de derivados da sulfonilurea, pérdese completamente o seu excelente efecto inicial. O fármaco deixa de afectar a secreción de insulina. Os científicos cren que isto se debe a unha diminución do número de receptores das células beta. Tamén se revelou que despois dun parón en tal tratamento, a reacción destas células ao fármaco pódese restablecer completamente.
Algunhas sulfonilureas tamén poden ter un efecto extra-pancreático. Tal acción non ten un valor clínico significativo. Os efectos extra-pancreáticos inclúen:
- maior susceptibilidade dos tecidos dependentes da insulina á insulina de natureza endóxena;
- diminución da produción de glicosa no fígado.
Todo o mecanismo de desenvolvemento destes efectos no organismo débese a que as substancias (en particular, "Glimepirida"):
- aumentar o número de receptores sensibles á insulina na célula diana;
- mellorar cualitativamente a interacción insulina-receptor;
- normalizar a transducción do sinal postreceptor.
Ademais, hai evidencias de que os derivados da sulfonilurea poden converterse nun catalizador para a liberación de somatostatina, o que permitirá suprimir a produción de glucagón.
Sulfonilureas
Existen varias xeracións desta sustancia:
- 1ª xeración: "Tolazamida", "Tolbutamida", "Carbutamida", "Acetohexamida", "Clorpropamida";
- 2ª xeración: Glibenclamida, Glikvidon, Gliksoksid, Glibornuril, Gliklazid, Glipizid;
- 3ª xeración: Glimepiride.
A día de hoxe, no noso país case non se utilizan na práctica as drogas de 1ª xeración.
A principal diferenza entre as drogas de 1ª e 2ª xeración en diferentes graos da súa actividade. A sulfonilurea de segunda xeración pódese usar en doses máis baixas, o que axuda a reducir cualitativamente a probabilidade de varios efectos secundarios.
Falando en número, a súa actividade será 50 ou incluso 100 veces maior. Entón, se a dose media diaria requirida de medicamentos de 1ª xeración debería ser de 0,75 a 2 g, os fármacos de 2ª xeración xa proporcionan unha dose de 0,02-0,012 g.
Algúns derivados hipoglucémicos tamén poden ser diferentes en tolerancia.
As drogas máis populares
Gliclazida - Esta é unha desas drogas que máis veces se prescriben. A droga non só ten un efecto hipoglicémico cualitativo, senón que tamén contribúe á mellora:
- indicadores hematolóxicos;
- propiedades reolóxicas do sangue;
- sistemas hemostáticos, microcirculación do sangue;
- heparina e actividade fibrinolítica;
- tolerancia á heparina.
Ademais, Glyclazide é capaz de evitar o desenvolvemento de microvasculite (dano da retina), suprimir calquera manifestación agresiva de plaquetas, aumenta significativamente o índice de desagregación e presenta as propiedades dun excelente antioxidante.
Glycvidon - un medicamento que se pode prescribir a aqueles grupos de pacientes que teñen unha función renal lixeiramente deteriorada. Noutras palabras, a condición de que os riles excretan o 5 por cento dos metabolitos e os restantes 95 - intestinos
Glipizida Ten un efecto pronunciado e pode representar un grao mínimo de perigo nas reaccións hipoglucémicas. Isto fai posible non acumular e non ter metabolitos activos.
Características do uso de axentes orais
As pílulas antidiabéticas poden ser o principal tratamento para a diabetes tipo 2, independente da inxestión de insulina. Tales fármacos son recomendados para pacientes maiores de 35 anos e sen estas complicacións durante o seu curso:
- cetoacidosis;
- deficiencias nutricionais;
- enfermidades que precisan terapia de insulina urxente.
Os preparativos con sulfonilurea non están indicados para aqueles pacientes que, aínda cunha dieta adecuada, o requisito diario de hormona insulina supera a marca de 40 unidades. Ademais, o médico non as prescribirá se hai unha forma severa de diabetes mellitus, antecedentes de coma diabético e alta glucosuria nos antecedentes dunha terapia dietética adecuada.
A transferencia ao tratamento con sulfonilurea é posible baixo a condición de metabolismo dos carbohidratos deteriorado, compensada por inxeccións adicionais de insulina en doses inferiores a 40 unidades. Se é necesario, ata 10 pezas, farase a transición a derivados deste medicamento.
O uso prolongado de derivados da sulfonilurea pode provocar o desenvolvemento da resistencia, que só se pode superar coa terapia combinada con preparados de insulina. A diabetes tipo 1, unha táctica dará un resultado positivo o suficientemente rápido e axudará a reducir o requirimento diario de insulina, así como mellorará o curso da enfermidade.
Notouse o ralentizamento da progresión da retinopatía por sulfonilurea e a retinopatía diabética é unha complicación grave. Isto pode deberse á actividade angioprotectora dos seus derivados, especialmente dos que pertencen á 2ª xeración. Non obstante, hai unha certa probabilidade do seu efecto ateróxeno.
Cómpre sinalar que os derivados deste fármaco poden combinarse con insulina, así como biguanidas e "Acarbosa". Isto é posible nos casos en que a saúde do paciente non mellora nin sequera coas 100 unidades de insulina prescritas por día.
Usando medicamentos para a redución do azucre sulfonamida, convén lembrar que a súa actividade pode ser retardada:
- anticoagulantes indirectos;
- salicilados;
- "Butadion";
- Etionamida;
- Ciclofosfamida;
- tetraciclinas;
- Cloramfenicol.
Ao usar estes fondos ademais de drogas sulfa, o metabolismo pode verse prexudicado, o que levará ao desenvolvemento de hiperglicemia.
Se combinas derivados de sulfonilurea con diuréticos tiazídicos (por exemplo, "Hidroclorotiazodo") e BKK ("Nifedipina", "Diltiazem") en grandes doses, pode comezar a desenvolverse antagonismo. Os tiazidas bloquean a eficacia dos derivados da sulfonilurea abrindo canles de potasio. Os LBC provocan interrupcións no subministro de ións de calcio ás células beta do páncreas.
Os derivados das sulfonilureas potencian moito o efecto e a tolerancia das bebidas alcohólicas. Isto débese a un atraso no proceso de oxidación do acetaldehído. Tamén é posible a manifestación de reaccións similares aos antabusos.
Ademais da hipoglucemia, consecuencias indesexables poden ser:
- trastornos dispepticos;
- ictericia colestática;
- aumento de peso;
- anemia aplástica ou hemolítica;
- o desenvolvemento de reaccións alérxicas;
- leucopenia reversible;
- trombocitopenia;
- agranulocitose.
Meglitínidos
Baixo meglitinidas deben entenderse os reguladores prandiais.
"Repaglinida" é un derivado do ácido benzoico. A droga é diferente na estrutura química dos derivados da sulfonilurea, pero teñen o mesmo efecto no corpo. Repaglinida bloquea as canles de potasio dependentes do ATP nas células beta activas e promove a produción de insulina.
A resposta do corpo chega media hora despois de comer e maniféstase por unha diminución do azucre no sangue. Entre as comidas, a concentración de insulina non cambia.
Do mesmo xeito que os medicamentos baseados en derivados da sulfonilurea, a principal reacción adversa é a hipoglucemia. Extremadamente coidadoso, o medicamento pode ser recomendado para aqueles pacientes con insuficiencia renal ou hepática.
A nateglinida é un derivado da D-fenilalanina. A droga difire doutras similares en eficiencia máis rápida, pero menos estable. É necesario usar a droga para a diabetes mellitus tipo 2 para reducir cualitativamente a hiperglicemia postprandial.
Os biguanidas son coñecidos desde os anos 70 do século pasado e foron prescritos para a secreción de insulina polas células beta do páncreas. A súa influencia vén determinada pola inhibición da gluconeoxénese no fígado e un aumento da capacidade de excretar a glicosa. Ademais, a ferramenta pode retardar a inactivación da insulina e aumentar a súa unión aos receptores de insulina. Neste proceso aumenta o metabolismo e a absorción de glicosa.
Os biguanidas non baixan o nivel de azucre no sangue dunha persoa sa e os que sofren diabetes mellitus tipo 2 (previo xaxún nocturno).
Os biguanuros hipoglicémicos pódense usar no desenvolvemento da diabetes tipo 2. Ademais de reducir o azucre, esta categoría de medicamentos co seu uso prolongado afecta favorablemente ao metabolismo da graxa.
Como resultado do consumo de drogas deste grupo:
- a lipólise está activada (o proceso de dividir graxas);
- diminución do apetito;
- o peso volve gradualmente á normalidade.
Nalgúns casos, o seu uso vén acompañado dunha diminución do contido de triglicéridos e colesterol no sangue, pódese dicir que os biguanidas son comprimidos para baixar o azucre no sangue.
Na diabetes mellitus tipo 2, o metabolismo dos carbohidratos deteriorado aínda pode estar asociado a problemas no metabolismo da graxa. En aproximadamente o 90 por cento dos casos, os pacientes teñen sobrepeso. Por este motivo, co desenvolvemento da diabetes, xunto coa obesidade activa, é necesario empregar medicamentos que normalicen o metabolismo dos lípidos.
A principal indicación para o uso de biguanidas é a diabetes tipo 2. A droga é especialmente necesaria fronte ao exceso de peso e a terapia dietética ineficaz ou a eficacia insuficiente dos preparados de sulfonilurea. A acción dos biguanuros non se manifesta na ausencia de insulina no sangue.
Os inhibidores da glicosa alfa inhiben a ruptura de polisacáridos e oligosacáridos. A absorción e a produción de glicosa é reducida e por iso hai un aviso sobre o desenvolvemento da hiperglicemia postprandial. Todos os hidratos de carbono que se tomaron con alimentos, no seu estado inalterado, entran nas seccións inferiores do intestino delgado e do groso. A absorción de monosacáridos ten unha duración de ata 4 horas.
A diferenza dos fármacos sulfa, os inhibidores da glicosa alfa non aumentan a liberación de insulina e non poden provocar hipoglucemia.
Como resultado de estudos, demostrouse que a terapia coa axuda de "Acarbose" pode estar acompañada dunha diminución da probabilidade de desenvolver graves cargas de aterosclerose.
O uso de tales inhibidores pode ser en forma de monoterapia e tamén combinalos con outros fármacos orais que reducen o azucre no sangue. A dose inicial normalmente é de 25 a 50 mg inmediatamente antes ou durante as comidas. Co posterior tratamento, a dosificación pódese aumentar ata un máximo (pero non superior a 600 mg).
As principais indicacións para o nomeamento de inhibidores da alfa-glucosidasa son: diabetes mellitus tipo 2 con terapia dietética deficiente, diabetes mellitus tipo 1, pero suxeita a terapia combinada.