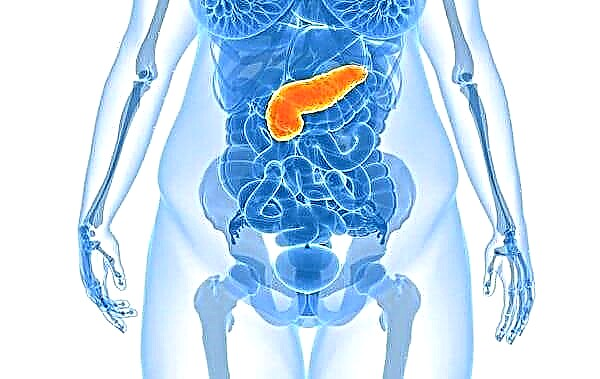
O páncreas é un órgano endocrino complexo que produce tres grandes hormonas e polo menos outros cinco compostos enzimáticos responsables da función dixestiva no corpo.
Estruturalmente, o páncreas está constituído pola parte exocrina da glándula e a parte endócrina - en forma de illotes de Langerhans.
As illas Langerhans están compostas por varios tipos de células.
Como parte destas entidades, hai:
- células alfa - producen o hormón glucagón;
- células beta - son as responsables da secreción de insulina;
- As células do Delta - producen somatostatina.
A insulina e o glucagón son hormonas antagonistas que determinan o contido de azucre no corpo. A función endocrina do páncreas está regulada pola glicosa, o principal sustrato afectado pola glándula pancreática. Un aumento do nivel de glicosa no sangue promove a liberación de insulina no sangue, se baixa o nivel de azucre, entonces a concentración de insulina baixa e chega o momento da actividade do glucagón.
Pola súa natureza, a insulina é unha estrutura proteica que actúa como condutor da glicosa dentro da célula; esta hormona, que interactúa cos receptores celulares, permite que o azucre entre na célula a gran velocidade. O fluxo de glicosa no espazo plasmático da célula é posible sen exposición á insulina, por exemplo, usando un transporte activo, pero este proceso leva moito máis tempo e o azucre, chegando ao torrente sanguíneo, comeza a destruír os vasos sanguíneos.
As principais hormonas do páncreas
O glágono existe para o proceso inverso - a súa vocación é aumentar a glicosa no sangue. O corpo, e especialmente o cerebro humano, son moi sensibles á falta de glicosa, xa que é o principal sustrato enerxético, polo que o glucagón, pode dicir, é a hormona de primeiros auxilios.
 A súa función é romper o glicóxeno, unha sustancia que contén glicós, que está almacenada no fígado. Ademais, o glucagón é un factor para estimular a gluconeoxénese - o proceso de creación de glicosa no fígado a partir doutro substrato.
A súa función é romper o glicóxeno, unha sustancia que contén glicós, que está almacenada no fígado. Ademais, o glucagón é un factor para estimular a gluconeoxénese - o proceso de creación de glicosa no fígado a partir doutro substrato.
Mirando só á función destas dúas hormonas, é difícil sobreestimar o papel do páncreas no metabolismo.
Os efectos da somatostatina deixan claro que o páncreas é necesario non só para a dixestión e a regulación do azucre. Esta hormona afecta o funcionamento doutras glándulas endócrinas. A somatostatina ten un efecto sobre o hipotálamo - o órgano endocrino central. Ao actuar sobre ela, a somatostatina regula a produción de hormona de crecemento, hormona estimulante da tiroides.
As células do hormona delta tamén reducen a secreción de glucagón, insulina, seratotnina e colecistokinina.
Outras hormonas e disfunción endocrina do páncreas
A función endócrina do páncreas, así como a función exocrina afecta o metabolismo no sistema dixestivo de moitos xeitos
Parte das células do páncreas producen hormonas específicas que están implicadas na regulación da dixestión.
Secreos de glándulas pancreáticas:
- O Ghrelin é unha hormona da fame, cuxa secreción estimula o apetito.
- Polipéptido pancreático: unha sustancia cuxa fisioloxía de influencia consiste en inhibir a secreción do páncreas e estimular a produción de zume gástrico.
- A bomesina: responsable da saturación de alimentos e tamén estimula a secreción de pepsina polo estómago.
- A lipocaína é unha hormona cuxo significado é a mobilización de graxa depositada.
Así, cando o páncreas funciona en condicións normais e cumpre todas as súas funcións, minimízase o risco de desenvolver obesidade e diabetes. Se está constantemente exposto a ataques externos en forma de exposición ao alcol, á influencia de alimentos graxos, poden producirse violacións asociadas tanto á disfunción exocrina como endocrina.
A pancreatite é unha inflamación do tecido pancreático que afecta a todas as súas partes, polo que os problemas comezan a aparecer a moitos niveis.
Brevemente, a patoloxía da parte endocrina da glándula pancreática pódese dividir en:
- conxénita;
- e adquirida.
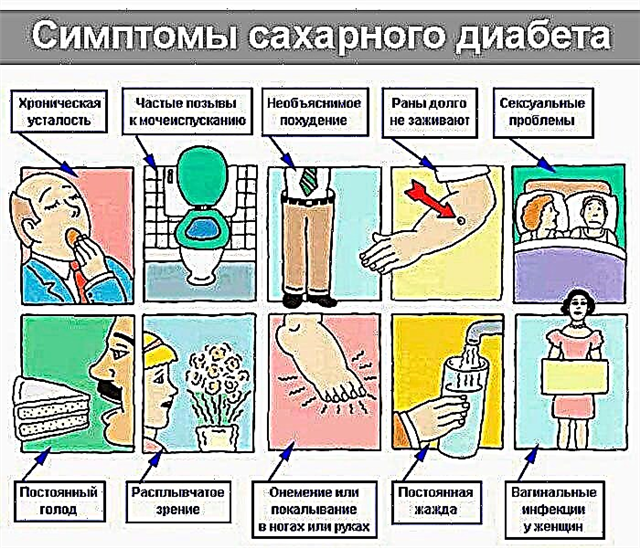
 A enfermidade conxénita máis común considérase diabete mellitus dependente da insulina. O problema é a falta de células beta nos illotes de Langerhans ou unha violación da súa función secretora. Estes nenos están obrigados toda a vida 4-6 veces ao día a inxectarse insulina por vía subcutánea, así como medir o nivel de azucre cun glucómetro.
A enfermidade conxénita máis común considérase diabete mellitus dependente da insulina. O problema é a falta de células beta nos illotes de Langerhans ou unha violación da súa función secretora. Estes nenos están obrigados toda a vida 4-6 veces ao día a inxectarse insulina por vía subcutánea, así como medir o nivel de azucre cun glucómetro.
As patoloxías adquiridas xorden como reacción ao dano ao páncreas: o seu trauma, a exposición a substancias tóxicas. Tales violacións poden producirse baixo un proceso crónico de diabetes mellitus non dependente da insulina cunha lixeira violación da secreción de insulina. Tal paciente é suficiente para seguir unha dieta. O dano ao páncreas tamén pode producirse de forma aguda co desenvolvemento de necrose do páncreas, unha condición que pode poñer en risco a vida que require unha intervención cirúrxica inmediata.
Toda a endocrinoloxía está a buscar formas de previr trastornos pancreáticos conxénitos, así como métodos de protección da glándula contra efectos negativos.
Tratamento da patoloxía pancreática
Diabetes mellitus insulinodependentes. O único xeito de tratar esta enfermidade é a través da terapia con insulina. Era de orixe animal, agora liberan insulina humana purificada ou sintética.
Esta sustancia ten dúas formas: acción curta e prolongada. A insulina de acción rápida úsase 4 veces ao día 15 minutos antes das comidas, é unha poderosa sustancia que axuda a afrontar o aumento da carga de glicosa.
 As formas prolongadas de insulina son inxectadas dúas veces ao día, pola mañá e pola noite, esta forma evita a flutuación da glicosa no sangue ante o fondo de estrés, esforzo físico e emocións.
As formas prolongadas de insulina son inxectadas dúas veces ao día, pola mañá e pola noite, esta forma evita a flutuación da glicosa no sangue ante o fondo de estrés, esforzo físico e emocións.
Hai bombas de insulina que se sutúran na pel, estes dispositivos están programados para un patrón específico de secreción de insulina. O punto positivo do seu uso é a falta de necesidade de inxeccións constantes, entre os menos o elevado custo e descoido dos pacientes que deixan de controlar os niveis de azucre no sangue, confiando a súa vida na bomba.
Diabetes mellorais non dependentes da insulina. O obxectivo principal no tratamento desta enfermidade é a corrección do modo de vida: isto é a nutrición dietética e a perda de peso e un alto nivel de actividade física.
Con niveis altos de glicosa, úsanse internamente medicamentos que reducen a glicosa oral, como a glibenclamida. O efecto biolóxico dos fármacos deste grupo é estimular a secreción de insulina por células beta dos illotes de Langerhans, xa que neste tipo de diabete a función da glándula pancreática aínda se conserva, aínda que é reducida.
Utilízanse substitutos do azucre: fructosa, sorbitol. Isto permite aos pacientes non negarse os doces e controlar os niveis de glicosa e a súa saúde.
Condicións de risco para a vida
 O papel endocrino do páncreas, como xa se dixo, é de gran importancia para o funcionamento normal do cerebro.
O papel endocrino do páncreas, como xa se dixo, é de gran importancia para o funcionamento normal do cerebro.
O estado xeral do corpo depende do funcionamento normal deste órgano.
Ademais de afectar o funcionamento do cerebro, o páncreas ten un efecto sobre un gran número de reaccións bioquímicas nas células do tecido.
Polo tanto, se se vulnera a súa función, poden ocorrer condicións de risco para a vida, que inclúen:
- A coma hipoglicémica é a condición máis difícil para a actividade cerebral; ocorre cunha sobredose de insulina ou se o paciente non comeu despois dunha inxección de insulina. Clínicamente maniféstase por debilidade, aumento da perda de transpiración de conciencia. Primeiros auxilios para darlle a unha persoa algo doce ou beber té doce. Se a condición é tan grave que unha persoa perde a consciencia, adminístrase unha solución de glicosa por vía intravenosa en forma de inxección ou contagotas;
- Coma cetoacidótica: a razón é a insulina insuficiente, o cerebro está afectado polos produtos de descomposición da glicosa. Podes sospeitar dunha condición se unha persoa está enferma, vomita, hai un cheiro picante de acetona da boca. Podes axudar a unha persoa administrando insulina;
- O coma hiperosmolar é un grao máis grave de exceso de glicosa no sangue. Por razóns de aumento da concentración de azucre no torrente sanguíneo, a presión osmótica do fluído aumenta, o que leva a que a auga se desprace dentro das células. O exceso de líquido intracelular é edema. O edema cerebral, por suposto, pode tratarse prescribindo diuréticos, ás veces incluso sen efectos residuais para o paciente. Pero a maioría das veces, aínda que se pode salvar unha persoa nesta afección, terá graves trastornos neurolóxicos.
Por iso, é importante sospeitar dunha condición patolóxica a tempo en pacientes con trastornos pancreáticos endocrinos. Comer doces a tempo pode salvar a vida dunha persoa.
A información sobre a función pancreática inclúese no vídeo neste artigo.