A diabetes tipo 2 é unha enfermidade independente da insulina. Non obstante, as realidades actuais obrigan ás persoas a amosar un interese crecente pola diabetes tipo 2, os síntomas e o tratamento, xa que arredor do 90% dos casos de enfermidade diabética caen no segundo tipo.
Esta é unha enfermidade endócrina asociada a unha diminución da sensibilidade do corpo á insulina. Como resultado, o metabolismo dos carbohidratos queda interrompido e aumenta o nivel de glicosa no sangue nunha persoa.
O mundo enteiro sofre esta enfermidade, polo tanto, a diabetes non é en balde recoñecida como unha epidemia do século XXI.
Causas da enfermidade e grupos de risco
Os científicos aínda non poden determinar a razón pola que as células e os tecidos humanos non responden completamente á produción de insulina. Non obstante, grazas a moitos estudos, puideron identificar os principais factores que aumentan as posibilidades de desenvolver a enfermidade:
- Violación do fondo hormonal durante a puberdade, asociada á hormona do crecemento.
- O exceso de peso, o que leva a un aumento do azucre no sangue e á deposición de colesterol nas paredes dos vasos sanguíneos, causando a aterosclerose.
- O xénero da persoa. Os estudos demostraron que as mulleres teñen máis probabilidades de padecer diabetes tipo 2.
- Carreira. A diabetes tipo 2 demostrou ser un 30% máis común na raza negra.
- Herdanza. Se ambos pais teñen diabetes tipo 2, entón cunha probabilidade do 60-70% desenvolverse no seu fillo. En xemelgos nun 58-65% dos casos, esta enfermidade desenvólvese de xeito simultáneo, en xemelgos nun 16-30% dos casos.
- Violación do funcionamento do fígado con cirrosis, hemocromatosis, etc.
- Trastornos das células beta do páncreas.
- Medicamento con beta-bloqueantes, antipsicóticos atípicos, glucocorticoides, tiazidas, etc.
- O período de parto dun fillo. Durante o embarazo, os tecidos do corpo son máis sensibles á produción de insulina. Esta condición chámase diabetes gestacional, despois do parto, desaparece, en poucas ocasións, entra na diabetes tipo 2.
- Malos hábitos: fumar activo e pasivo, alcol.
- Nutrición inadecuada.
- Estilo de vida inactivo.
O grupo de risco para o desenvolvemento desta enfermidade inclúe persoas:
- cunha predisposición hereditaria;
- Obesidade
- tomando constantemente glucocorticoides;
- co desenvolvemento de cataratas;
- que padecen enfermidades: Itsenko-Cushing (tumor da glándula suprarrenal) e acromegalia (tumor hipofisario);
- padecen aterosclerose, angina pectoral, hipertensión;
- con enfermidades alérxicas, por exemplo, eczema, neurodermatite, etc .;
- cun aumento do azucre no sangue debido a un ataque cardíaco, vertedura, infección ou embarazo;
O grupo de risco inclúe mulleres que tiveron un embarazo patolóxico ou o peso do neno ao nacer superior a 4 kg.
Síntomas da diabetes tipo 2
 Co desenvolvemento da diabetes tipo 2, os síntomas e o tratamento son en gran medida similares aos síntomas e ao tratamento da diabetes tipo 1. Moitas veces, os primeiros signos de diabetes tipo 2 aparecen só despois duns meses, e ás veces despois duns anos (unha forma latente da enfermidade).
Co desenvolvemento da diabetes tipo 2, os síntomas e o tratamento son en gran medida similares aos síntomas e ao tratamento da diabetes tipo 1. Moitas veces, os primeiros signos de diabetes tipo 2 aparecen só despois duns meses, e ás veces despois duns anos (unha forma latente da enfermidade).
A primeira vista, os síntomas da diabetes tipo 2 non son diferentes da diabetes tipo 1. Pero aínda hai diferenza. Durante o desenvolvemento da diabetes tipo 2 nunha persoa, os síntomas:
- Grande sede, desexo constante de aliviar a necesidade. A manifestación de tales síntomas está asociada a un aumento da carga nos riles, o que debería eliminar o exceso de azucre no corpo. Dado que carecen de auga para este proceso, comezan a tomar líquido dos tecidos.
- Fatiga, irritación, mareos. Dado que a glicosa é un material enerxético, a súa falta leva a unha falta de enerxía nas células e tecidos do corpo. As mareas están asociadas ao traballo do cerebro, o primeiro en sufrir cunha cantidade insuficiente de glicosa no sangue.
- Insuficiencia visual que provoca o desenvolvemento da enfermidade - retinopatía diabética. As violacións no funcionamento dos vasos nos globos oculares ocorren, polo tanto, se aparecen na imaxe puntos negros e outros defectos, debes consultar inmediatamente a un médico.
- Fame, mesmo con grandes cantidades de comida.
- Secado na cavidade oral.
- Diminución da masa muscular.
- Coceira e pel erupcións cutáneas.
Cun curso prolongado da enfermidade, os síntomas poden empeorar.
Os pacientes poden queixarse de síntomas da diabetes tipo 2, como infeccións por levadura, dor e inchazo das pernas, entumecemento das extremidades e curación prolongada das feridas.
Posibles complicacións no desenvolvemento da enfermidade
Pódense producir diversas complicacións ao non observar unha alimentación adecuada, malos hábitos, estilo de vida inactivo, diagnóstico e terapia prematura. O paciente pode padecer tales enfermidades e consecuencias na diabetes tipo 2:
- Coma diabético (hipersmolar), que precisa hospitalización e reanimación urxente.
- Hipoglucemia: unha forte diminución da glicosa no sangue.
- A polineuropatía é un deterioro da sensibilidade das pernas e dos brazos debido ao deterioro funcionamento das terminacións nerviosas e dos vasos sanguíneos.
- A retinopatía é unha enfermidade que afecta á retina e leva ao seu desprendemento.
- Gripe frecuente ou SARS debido a unha diminución das defensas do corpo.
- A enfermidade periodontal é unha enfermidade das enxivas asociada á deterioración da función vascular e ao metabolismo dos carbohidratos.
- A presenza de úlceras tróficas debido á longa curación de feridas e arañazos.
- Disfunción eréctil nos machos, ocorrendo 15 anos antes que nos compañeiros. A probabilidade de que se produza entre o 20 e o 85%.
Con base no anterior, queda claro por que hai que detectar a diabetes tipo 2 o antes posible.
Diagnóstico da enfermidade
 Para comprobar a presenza ou ausencia de diabetes mellitus tipo 2, é necesario superar unha das probas varias veces: unha proba de tolerancia á glicosa ou un estudo de plasma sobre o estómago baleiro. A análise única é posible que non sempre mostre o resultado correcto. Ás veces unha persoa pode comer moitos doces ou estar nerviosa, polo que o nivel de azucre subirá. Pero isto non estará asociado ao desenvolvemento da enfermidade.
Para comprobar a presenza ou ausencia de diabetes mellitus tipo 2, é necesario superar unha das probas varias veces: unha proba de tolerancia á glicosa ou un estudo de plasma sobre o estómago baleiro. A análise única é posible que non sempre mostre o resultado correcto. Ás veces unha persoa pode comer moitos doces ou estar nerviosa, polo que o nivel de azucre subirá. Pero isto non estará asociado ao desenvolvemento da enfermidade.
O exame de tolerancia á glicosa determina a cantidade de glicosa no sangue. Para iso, cómpre beber auga (300 ml), tendo previamente disolto azucre nel (75 g). Despois de 2 horas, faise unha análise, se obtés un resultado superior a 11,1 mmol / l, podes falar de diabetes.
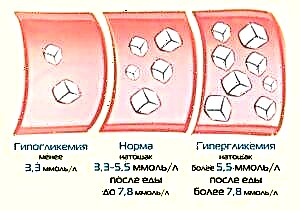
Un estudo da glicosa plasmática mostra o desenvolvemento de hiper- e hipoglucemia. Faise unha análise para un estómago baleiro pola mañá. Ao obter resultados, considérase que a norma nun adulto é unha gama de valores de 3,9 a 5,5 mmol / L, un estado intermedio (prediabetes) - de 5,6 a 6,9 mmol / L e diabetes mellitus - de 7 mmol / L ou máis.
Moitos pacientes con diabetes tipo 2 teñen un dispositivo especial para determinar o contido de azucre - un glucómetro. O nivel de glicosa debe determinarse polo menos tres veces ao día (pola mañá, unha hora despois de comer e pola noite).
Antes de usalo, debes ler atentamente as instrucións adxuntas.
Recomendacións para o tratamento da diabetes tipo 2
 Antes de tomar medicamentos, ten que mellorar o seu estilo de vida.
Antes de tomar medicamentos, ten que mellorar o seu estilo de vida.
O médico asistente prescribe a miúdo un curso de terapia, tendo en conta as características individuais do paciente.
Hai que observar unha enfermidade como a diabetes mellitus 4 puntos obrigatorios durante o tratamento. Estes puntos son os seguintes:
- Nutrición adecuada. Para os diabéticos, o médico prescribe unha dieta especial. Moitas veces inclúe verduras e froitas, alimentos que conteñen fibra e hidratos de carbono complexos. Teña que renunciar a doces, pastelería, produtos de panadaría e carne vermella.
- A combinación de terapia de relaxación e exercicio. Un estilo de vida activo é unha panacea, en particular para a diabetes. Podes facer ioga, trotar pola mañá ou simplemente ir a dar un paseo.
- Tomar medicamentos antidiabéticos. Algúns pacientes poden prescindir de drogas, observando unha dieta especial e un estilo de vida activo. A auto-medicación está prohibida, só un médico pode prescribir certos medicamentos, indicando a dosificación correcta.
- Seguimento constante dos niveis de azucre, o paciente poderá evitar a hipoxecemia ou a hiperglicemia.
Só observando estes requisitos, o uso de medicamentos será efectivo e o estado do paciente mellorará.
Realización de terapia farmacológica
Con diabetes tipo 2, a maioría dos pacientes pregúntanse que medicamentos deben tomarse. Hoxe en día, no tratamento da diabetes avanzouse a medicina moderna. Débese ter en conta que non pode dedicarse a auto-medicamentos. O médico pode prescribir:
- Medicamentos que aumentan a produción de insulina - Diabeton, Amaril, Tolbutamida, Novonorm, Glipizid. A xente maiormente nova e madura normalmente tolera estes fondos, pero as críticas de persoas maiores non son moi positivas. Nalgúns casos, un medicamento desta serie pode causar alerxias e un mal funcionamento da glándula suprarrenal.
- Un axente que reduce a absorción de glicosa no intestino. Cada comprimido do medicamento desta serie contén a substancia activa: metformina. Estes inclúen Gliformin, Insufor, Formin Pliva, Diaformin. A acción dos fármacos está dirixida a estabilizar a síntese de azucre no fígado e aumentar a sensibilidade dos tecidos á insulina.
- Inhibidores da glicosidasa, que inclúen a acarbosa. A droga afecta a encimas que axudan a descompoñer carbohidratos complexos á glicosa, bloqueándoos. Como resultado, inhiben os procesos de absorción de glicosa.
- O fenofibrato é un medicamento que activa os receptores alfa para retardar a progresión da aterosclerose. Esta droga fortalece as paredes dos vasos sanguíneos, mellora a circulación sanguínea e evita a aparición de complicacións graves como retinopatía e nefropatía.
Co tempo, a eficacia de tales medicamentos diminúe. Polo tanto, o médico asistente pode prescribir insulinoterapia.
A diabetes tipo 2 pode levar a varias complicacións, polo que se prescribe insulina para compensar o azucre no sangue.
Remedios populares para a diabetes tipo 2
 A medicina tradicional no tratamento da diabetes tipo 2 pódese usar en paralelo co tratamento principal da terapia.
A medicina tradicional no tratamento da diabetes tipo 2 pódese usar en paralelo co tratamento principal da terapia.
Fortalece a inmunidade do paciente e non ten efectos secundarios.
As seguintes receitas populares axudarán a estabilizar o contido de azucre:
- Unha infusión de cortiza de aspen é un remedio eficaz na fase inicial da diabetes. En auga fervendo (0,5 l) botar unha culler de sopa de cortiza, deixar ferver uns 15 minutos e arrefriar. Tal decocción debe tomarse 50 ml antes das comidas tres veces ao día.
- Unha bebida especial para diabéticos, probada por moitas xeracións. Para prepararse, necesitas follas de arándano seco, follas de faba e raíz de bardana, 15 mg cada unha. Mestura e verte todos os ingredientes con auga fervendo, deixe aproximadamente 10 horas. Unha decocción é bebida tres veces ao día durante 0,5 cuncas. O curso da terapia é de 1 mes, logo faise unha pausa durante 2 semanas.
- A decocción de canela é un excelente medicamento alternativo para a diabetes tipo 2, que mellora a sensibilidade das células á insulina e elimina a inflamación no corpo. Para preparar a infusión, verter auga fervendo unha cucharadita de canela, insistir durante media hora, despois engadir 2 culleres de té de mel e mesturar ben. O medicamento debe dividirse en dúas doses - pola mañá e pola noite. Tamén pode usar kefir con canela para baixar o azucre no sangue.
Para comprender como se trata a diabetes, podes ver unha foto e vídeo que narra detalladamente sobre a diabetes tipo 2.
Ata o de agora, a medicina moderna non proporciona resposta á pregunta de como se pode tratar a diabetes tipo 2 para desfacerse completamente dela. Por desgraza, este é un diagnóstico para a vida. Pero sabendo cal é a diabetes tipo 2, os seus síntomas e o tratamento da enfermidade, pode levar toda a vida.
Un experto no vídeo neste artigo falará sobre os síntomas e o tratamento da diabetes tipo 2.