O mantemento dos niveis normais de azucre no sangue conséguese a través do traballo do sistema endocrino. Se o metabolismo dos carbohidratos está alterado, isto orixina perturbacións no funcionamento do sistema nervioso, incluído o cerebro, así como danos sistémicos nos vasos sanguíneos.
O azucre no sangue está elevado constantemente como o principal signo diagnóstico da diabetes. Para determinala realízase unha proba de sangue nun estómago baleiro e despois dunha carga de azucre, o que permite identificar a enfermidade nun estadio temperán.
O control continuo das lecturas de azucre no sangue axuda ao tratamento correcto da diabetes e á prevención de coma agudo e condicións crónicas, que inclúen nefropatía, pé diabético, retinopatía, así como patoloxías cardiovasculares.
De que depende o índice de azucre?
 Garantir a xeración continua de enerxía polas células do corpo é posible cunha cantidade adecuada de glicosa no sangue e o seu fluxo sen obstáculos cara á célula. Calquera violación deste mecanismo maniféstase en forma de desviacións da norma: hipoglucemia cunha diminución do azucre no sangue ou hiperglicemia co seu crecemento.
Garantir a xeración continua de enerxía polas células do corpo é posible cunha cantidade adecuada de glicosa no sangue e o seu fluxo sen obstáculos cara á célula. Calquera violación deste mecanismo maniféstase en forma de desviacións da norma: hipoglucemia cunha diminución do azucre no sangue ou hiperglicemia co seu crecemento.
O indicador normal do metabolismo dos carbohidratos é 3,3 - 5,5 mmol / l á hora de determinar a glicosa en sangue. As flutuacións dentro do 30% deste límite considéranse insignificantes e, se non están causadas por unha enfermidade, o organismo devolveralas en breve aos límites indicados.
Isto pode ser durante unha comida (hiperglicemia despois de comer), sobrecarga emocional ou física (hiperglicemia durante o estrés) ou unha caída de azucre durante a fame curta.
Os niveis de azucre no sangue están estabilizados polo traballo coordinado do páncreas e do sistema nervioso central. As hormonas das glándulas suprarrenais, o estado dos intestinos, riles e fígado tamén afectan o nivel de glicemia. Os principais consumidores de azucre son o cerebro e o músculo, así como o tecido adiposo.
Existen varios tipos de regulación do metabolismo dos carbohidratos:
- Nervioso.
- Substrato.
- Hormonal
- Renal.
A vía neural da regulación ocorre deste xeito: por excitación de fibras simpáticas.
Isto leva a un aumento das catecolaminas no sangue, que provocan a ruptura do glicóxeno e o aumento da glicemia.
Se se activa o departamento parasimpático, este vén acompañado da síntese activa de insulina e a entrada acelerada de moléculas de glicosa nos tecidos dependentes da insulina, o que reduce a glicosa no sangue.
A regulación do substrato do metabolismo da glicosa depende do seu nivel no sangue. O nivel límite de concentración en que a súa formación no fígado é igual ao consumo de tecidos é de 5,5-5,8 mmol / L.
A un nivel máis baixo, o fígado comeza a subministrar glicosa ao sangue (a descomposición do glicóxeno está activada). Se as lecturas de azucre son maiores, predomina a síntese de glicóxeno nas células musculares e hepáticas.
A regulación hormonal prodúcese debido ao traballo de todo o sistema endócrino, pero a insulina ten un efecto de baixada único sobre os niveis de azucre, mentres que o resto aumenta. A formación de insulina prodúcese en forma dunha molécula grande, que está inactiva e chámase proinsulina.
O lugar de produción de proinsulina é o tecido illote do páncreas. Cun aumento do azucre no sangue, actúanse os receptores da glicosa. Despois disto, a molécula de proinsulina pódese dividir en insulina e unha proteína de unión chamada péptido C.
A regulación renal ocorre durante a filtración da glicosa nos glomérulos e a súa absorción inversa nos túbulos renales. Como resultado deste proceso, non hai glicosa na orina secundaria, que se excreta do corpo.
Se o sistema excretor renal se sobrecarga cunha alta concentración plasmática de glicosa, entón excrétase na urina. A glucosuria ocorre despois de que se supera o nivel limiar de glicosa no sangue que circula.
Isto sucede se o azucre no sangue é superior a 9 mmol / L.
Proba de glicosa en sangue
 Para realizar un estudo do estado do metabolismo dos carbohidratos, analízanse as indicacións de glicemia en xaxún e despois de comer. Para iso utilízase un método de laboratorio ou un glucómetro, que se pode empregar na casa.
Para realizar un estudo do estado do metabolismo dos carbohidratos, analízanse as indicacións de glicemia en xaxún e despois de comer. Para iso utilízase un método de laboratorio ou un glucómetro, que se pode empregar na casa.
A análise realízase despois dunha pausa de 10 horas na alimentación, coa excepción da actividade física, fumar, comer comida ou bebidas, é mellor usar auga potable limpa en pequena cantidade para saciar a sede.
Se o paciente usa medicamentos, entón a súa retirada debe acordarse primeiro co médico asistente para obter resultados fiables. O valor diagnóstico é unha proba de sangue realizada dúas veces en días diferentes.
Valores de azucre en mmol / l no estudo do sangue venoso enteiro:
- Ata 3,3 - hipoglucemia.
- 3-5,5 - o azucre no sangue é normal.
- 6-6.1 - prediabetes.
- Por riba do 6.1 hai diabetes.
Se sospeitas dunha violación do metabolismo dos carbohidratos, TSH realízase - unha proba de tolerancia á glicosa. Debe prepararse para iso - para excluír o estrés emocional en tres días, non debe haber cambios na nutrición e enfermidades infecciosas.
O día do exame, non implique deportes nin traballo físico duro, non fume.
A proba da tolerancia á glicosa está indicada en presenza de factores de risco para a diabetes mellitus, lévase a cabo con hipertensión persistente alta, colesterol en sangue elevado, mulleres que teñen diabetes gestacional, ovarios poliquísticos, un neno que nace cun peso corporal superior a 4,5 kg, con obesidade, cargada pola herdanza, despois dos 45 anos.
Realizar TSH implica un exame de glucosa en sangue, tomando 75 g de glicosa con auga, entón o paciente debe estar en repouso durante 2 horas e debe someterse a unha segunda proba de sangue.
Os resultados das probas de carga de azucre avalíanse do seguinte xeito:
- Diabete mellitus latente: antes da proba 6,95 mmol / l, despois da inxestión de glicosa - 7,8 - 11,1 mmol / l.
- Glucosa xaxún deteriorada: 1 medida - 6,1-7 mmol / L, segundo resultado: menos de 7,8 mmol / L.
- Diabetes mellitus: antes da carga - máis de 6,95 e despois - 11,1 mmol / l.
- Norma: con estómago baleiro - menos de 5,6 mmol / l, despois da carga - menos de 7,8 mmol / l.
Glicosa baixa
 A hipoglicemia faise sentir se a redución de azucre alcanza os 2,75 mmol / L. Unha persoa sa non pode sentir unha concentración menos pronunciada ou os síntomas son mínimos. Cun nivel de azucre constantemente elevado, pódense producir manifestacións de hipoglucemia cun contido normal en glicosa.
A hipoglicemia faise sentir se a redución de azucre alcanza os 2,75 mmol / L. Unha persoa sa non pode sentir unha concentración menos pronunciada ou os síntomas son mínimos. Cun nivel de azucre constantemente elevado, pódense producir manifestacións de hipoglucemia cun contido normal en glicosa.
O normal pode ser unha hipoglucemia fisiolóxica con interrupcións prolongadas na inxestión de alimentos ou traballo físico prolongado sen unha alimentación adecuada. Unha diminución patolóxica do azucre está asociada á toma de medicamentos ou alcol, así como ás enfermidades.
Os nenos non congénitos son máis susceptibles á hipoglucemia porque teñen unha maior relación entre o peso cerebral e o peso corporal e o cerebro consume a maior parte de glicosa. Ao mesmo tempo, os bebés non poden substituír a glicosa por corpos cetonas, xa que teñen cetoxénese orgánica.
Polo tanto, incluso unha caída de azucre relativamente pequena, se se produce durante un período prolongado de tempo, pode causar un desenvolvemento intelectual prexudicado. A hipoglicemia é característica de bebés prematuros (ata 2,5 kg de peso) ou, se a nai ten diabetes.
A hipoglucemia en xaxún ocorre con tales condicións patolóxicas:
- Insuficiencia cortical suprarenal.
- Sobredose de preparados de sulfonilurea ou insulina.
- Exceso de insulina con insulinoma.
- Hipotiroidismo
- Anorexia
- Enfermidades graves de fígado ou riles.
- Febre prolongada.
- Trastornos de absorción nos intestinos, cirurxía no estómago.
- Procesos tumorais, esgotamento do cancro.
A hipoglucemia aguda maniféstase por debilidade, deficiencia visual, cefalea, letargia, mareos, entumecemento das partes do corpo, convulsións. Estes síntomas están limitados á desnutrición cerebral.
O segundo grupo de síntomas desenvólvese con activación compensatoria da liberación de hormonas do estrés: taquicardia, sudoración, palpitacións, fame, tremor de mans, palidez, formigueo de dedos e beizos. Se a caída de azucre progresa, aparece un coma hipoglucémico.
Os síntomas clínicos da hipoglucemia crónica prodúcense cunha diminución moderada do azucre, que se repite durante un longo período. Estes inclúen: cambio de personalidade, perda de memoria, demencia, psicose, en nenos, isto é un atraso no desenvolvemento, retraso mental.
Hiperglicemia
 A hiperglicemia considérase un aumento da concentración de glicosa por encima dos 5,5 mmol / L. Pode asociarse á inxestión de hidratos de carbono, que se absorben rapidamente. Esta variedade chámase alimentaria ou posprandial. O aumento do estrés no azucre débese á influencia das hormonas: glucocorticoides e catecolaminas formadas durante este período.
A hiperglicemia considérase un aumento da concentración de glicosa por encima dos 5,5 mmol / L. Pode asociarse á inxestión de hidratos de carbono, que se absorben rapidamente. Esta variedade chámase alimentaria ou posprandial. O aumento do estrés no azucre débese á influencia das hormonas: glucocorticoides e catecolaminas formadas durante este período.
A hiperglucemia patolóxica desenvólvese cun aumento da función ou proceso tumoral nos órganos do sistema endócrino - a glándula hipofisaria, o páncreas, as glándulas suprarenais ou a glándula tiroides. A diabetes mellitus é unha das causas máis comúns de aumento sostido do azucre.
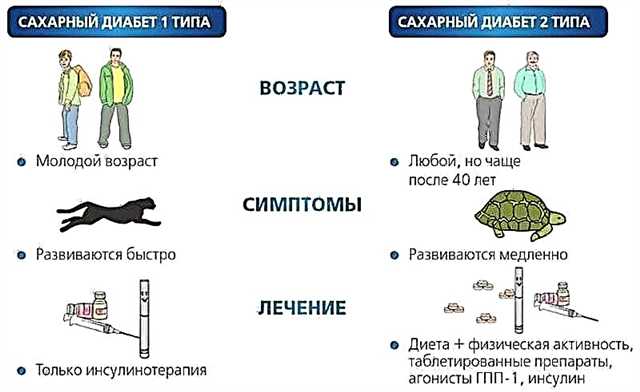
O mecanismo de desenvolvemento da hiperglicemia na diabetes depende do que a causa. O primeiro tipo de enfermidade ocorre nun contexto de destrución autoinmune de células secretantes de insulina. Para a diabetes do segundo tipo, o papel principal é a resistencia á insulina tisular que se produce durante os trastornos metabólicos, o principal é a obesidade.
Con manifestacións típicas de hiperglicemia, no complexo dos síntomas desenvólvese no corpo:
- A sede aumentada.
- Esgotamento, a pesar de que unha persoa come ben.
- Salida de orina frecuente e copiosa.
- Cefalea.
- Debilidade, fatiga.
- Visión inferior.
- Coceira da pel e das mucosas secas.
As flutuacións no peso corporal pódense manifestar non só pola perda de peso (con diabetes tipo 1), senón tamén por sobrepeso persistente no segundo tipo de enfermidade. Isto débese a que a insulina promove a deposición de graxa no tecido subcutáneo. Coa diabetes tipo 1, hai pouca cousa no sangue, e o segundo tipo caracterízase por hiperinsulinemia, especialmente no inicio da enfermidade.
Un aumento prolongado do azucre no sangue leva a unha diminución da inmunidade, ao desenvolvemento de enfermidades infecciosas, candidiasis e unha curación lenta de feridas e defectos ulcerativos. A subministración de sangue deteriorada e o dano ás fibras nerviosas levan a unha sensibilidade reducida das extremidades inferiores, o desenvolvemento da polineuropatía.
As complicacións típicas da diabetes mellitus que se desenvolven cun exceso crónico da glicosa anormal no sangue son danos nos riles, na retina do ollo e na destrución das paredes dos vasos sanguíneos grandes e pequenos.
A hiperglicemia tamén causa complicacións agudas máis graves da diabetes, incluída a cetoacidosis, coma hipersmolar, na que os niveis de glicosa poden alcanzar os 32 mmol / L e superiores.
A hiperglucemia é de gravidade variable segundo a concentración de glicosa no sangue (en mmol / l):
- Luz - 6,7-8,2.
- Gravedade moderada - 8.3-11.
- Pesado - Por riba do 11.1
- O precoma ocorre ás 16,5 e as taxas máis altas levan a coma.
A hiperglucemia en diabéticos prodúcese cando se salta tomando pastillas para baixar azucre ou inxectar insulina e tamén se a súa dose é insuficiente.
Esta condición pode ocorrer co uso de alimentos ricos en carbohidratos, o apego dunha enfermidade infecciosa ou outra, o estrés, unha diminución do nivel habitual de actividade física.
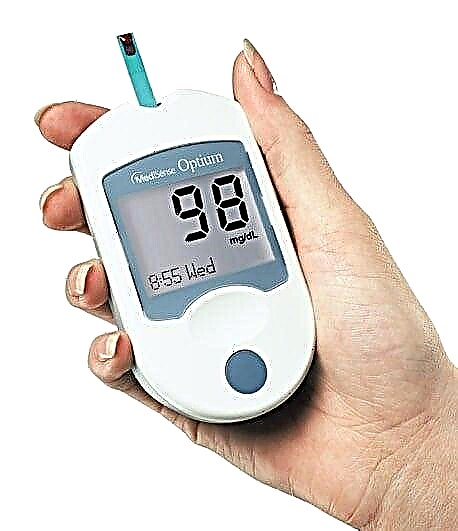
Autocontrol do azucre
 Ao usar un dispositivo para medir a glicosa no sangue, debes cumprir a tecnoloxía correcta para o estudo do sangue e a frecuencia das probas. Na diabetes mellitus do primeiro tipo, os pacientes deben determinar a glicemia polo menos 4 veces ao día: tres veces antes das comidas e antes de durmir.
Ao usar un dispositivo para medir a glicosa no sangue, debes cumprir a tecnoloxía correcta para o estudo do sangue e a frecuencia das probas. Na diabetes mellitus do primeiro tipo, os pacientes deben determinar a glicemia polo menos 4 veces ao día: tres veces antes das comidas e antes de durmir.
Tamén poden ser necesarias medicións adicionais durante a noite, despois dunha intensa actividade física ou cambios significativos na nutrición. Tamén se recomenda que o autocontrol do azucre se faga periódicamente despois de comer (despois de 2 horas).
No segundo tipo, os pacientes poden estar en insulinoterapia ou tomar pílulas anti-diabéticas, e tamén se realiza terapia combinada con insulina de acción longa e pílulas para reducir o azucre.
Se ao paciente se lle prescribe terapia con insulina intensificada, o réxime de estudo é o mesmo que co primeiro tipo de diabetes. Se recibe unha inxección ao día ou só comprimidos, normalmente é suficiente para medir o azucre unha vez, pero en diferentes horas do día.
Cando se empregan preparados de insulina, que conteñen insulina prolongada e curta, o control realízase dúas veces ao día. Con calquera opción de tratamento, deberase elaborar un gráfico unha vez por semana, que reflicte as medidas de 4 veces da glicemia.
Se o curso da diabetes vai acompañado de fortes flutuacións no nivel de azucre, entón a frecuencia de medición debería ser maior, deberá aconsellala un médico. Tamén determina o nivel de glicosa obxectivo para cada paciente, segundo a idade, o estilo de vida, o peso corporal.
As regras básicas para realizar un autocontrol do azucre no sangue:
- O sangue dos dedos é o máis adecuado para a súa análise, pero hai que cambiar o sitio de punción.
- A inxección realízase desde o lateral, a profundidade non debe ser superior a 2-3 milímetros.
- Todos os consumibles deben ser estériles e sempre individuais.
- Con mala circulación sanguínea, antes da análise, masaxea o dedo e lave as mans con auga morna e seca.
- Antes de medir, debes verificar o código na botella con tiras de proba e na pantalla do contador.
- A primeira gota para a investigación non se usa, hai que eliminar cun almofada seca de algodón.
- A forte compresión do dedo leva á mestura de sangue con fluído tisular, que distorsiona o resultado.
Aplique unha gota de sangue só no bordo da tira de proba, que está marcado en negro. Antes da medición, a tira de proba debe estar nunha botella ben pechada, xa que é sensible á humidade. Non se pode sacar da botella cos dedos húmidos. Ademais, non pode cambiar os lugares de almacenamento das bandas de proba, porque o embalaje orixinal contén un dessecante.
As tiras deben almacenarse nun lugar seco a temperatura ambiente, antes do uso, cómpre asegurarse de que non transcorreu a data de caducidade indicada no paquete. Despois da súa conclusión, estas tiras de proba poden distorsionar o resultado da medición.
Para o diagnóstico rápido, úsanse tiras visuais para determinar o azucre no sangue, pódense usar en ausencia dun glucómetro. Tamén pode concentrarse no resultado da determinación usando tales tiras ao detectar corpos cetonas no sangue e na orina.
O vídeo neste artigo mostra como medir de xeito independente o azucre no sangue.