A diabetes mellitus ocorre nun contexto de un mal funcionamento nos procesos metabólicos, nos que o paciente ten un azucre no sangue constantemente alto. Hai dúas formas principais da enfermidade. No primeiro caso, o páncreas non produce insulina, no segundo: a hormona prodúcese, pero non é percibida polas células do corpo.
A peculiaridade da diabetes é que as persoas non morren pola enfermidade en si, senón polas complicacións que causa unha hiperglicemia crónica. O desenvolvemento de consecuencias está interconectado co proceso microangiopático e glicosación das proteínas dos tecidos. Como resultado de tal violación, o sistema inmune non cumpre as súas funcións protectoras.
Na diabetes, tamén se producen cambios nos capilares, glóbulos vermellos e metabolismo do osíxeno. Isto fai que o corpo sexa susceptible a infeccións. Neste caso, calquera órgano ou sistema, incluídos os pulmóns, pode verse afectado.
A neumonía na diabetes ocorre cando o sistema respiratorio se infecta. Moitas veces a transmisión do patóxeno é realizada por pingas transportadas polo aire.
Causas e factores de risco
Moitas veces, a neumonía desenvólvese no fondo dun resfriado ou gripe estacional. Pero hai outras causas de pneumonía nos diabéticos:
- hiperglicemia crónica;
- debilitado da inmunidade;
- microangiopatía pulmonar, na que se producen cambios patolóxicos nos vasos dos órganos respiratorios;
- todo tipo de enfermidades concomitantes.
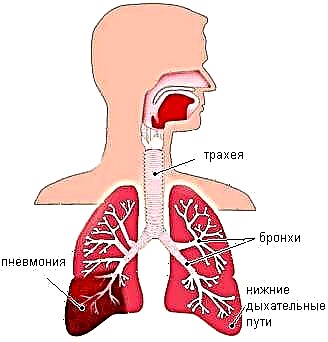 Dado que o azucre elevado crea un ambiente favorable no corpo do paciente para a penetración da infección, os diabéticos deben saber que patóxenos poden desencadear inflamacións pulmonares.
Dado que o azucre elevado crea un ambiente favorable no corpo do paciente para a penetración da infección, os diabéticos deben saber que patóxenos poden desencadear inflamacións pulmonares.
O axente causante máis común de pneumonía de natureza nosocomial e comunitaria é o Staphylococcus aureus. E a pneumonía bacteriana en diabéticos é causada non só pola infección estafilocócica, senón tamén por Klebsiella pneumoniae.
A miúdo con hiperglucemia crónica, desenvólvese por primeira vez unha pneumonía atípica causada por virus. Despois dunha infección bacteriana únese a ela.
A peculiaridade do curso do proceso inflamatorio nos pulmóns con diabetes é a hipotensión e un cambio no estado mental, mentres que en pacientes comúns os síntomas da enfermidade son similares aos signos dunha simple infección respiratoria. Ademais, en diabéticos, o cadro clínico é máis pronunciado.
Ademais, con enfermidades, como a hiperglicemia na diabetes mellitus, o edema pulmonar ocorre máis a miúdo. Isto débese a que os capilares fanse máis penetrantes, a función dos macrófagos e dos neutrófilos distórtase e o sistema inmunitario tamén se debilita.
Cabe destacar que a neumonía causada por fungos (Coccidioides, Cryptococcus), estafilococo e Klebsiella en persoas con insuficiencia da produción de insulina é moito máis difícil que en pacientes que non teñen problemas metabólicos. A probabilidade de tuberculose tamén aumenta significativamente.
Incluso os fallos metabólicos teñen un efecto adverso sobre o sistema inmunitario. Como resultado, aumenta a probabilidade de desenvolver un absceso dos pulmóns, bacteremia asintomática e incluso a morte.
Simptomatoloxía
O cadro clínico da pneumonía en diabéticos é similar aos signos da enfermidade en pacientes comúns. Pero os pacientes anciáns adoitan non ter temperatura, xa que o seu corpo está moi debilitado.
Os principais síntomas da enfermidade:
- calafríos;
- tose seca, co tempo convértese en mollada;
- febre, cunha temperatura de ata 38 graos;
- fatiga;
- dor de cabeza
- falta de apetito;
- falta de respiración
- molestias musculares;
- Mareos
- hiperhidrose.
 Ademais, pode producirse dor no pulmón afectado, aumentando durante a tose. E nalgúns pacientes, obsérvase unha turbulencia da conciencia e cianose do triángulo nasolabial.
Ademais, pode producirse dor no pulmón afectado, aumentando durante a tose. E nalgúns pacientes, obsérvase unha turbulencia da conciencia e cianose do triángulo nasolabial.
Cabe destacar que unha tose diabética con enfermidades inflamatorias do tracto respiratorio pode non desaparecer durante máis de dous meses. E os problemas de respiración prodúcense cando se acumula exudado fibroso nos alvéolos, encher o lumen do órgano e interferir no seu funcionamento normal. O fluído nos pulmóns acumúlase debido a que as células inmunes son enviadas ao foco inflamatorio para evitar a xeneralización da infección e destruír virus e bacterias.
En diabéticos, as partes posteriores ou inferiores dos pulmóns son as máis frecuentes. Ademais, na maioría dos casos, a inflamación ocorre no órgano dereito, o que se explica polas características anatómicas, porque o patóxeno é máis fácil penetrar no bronquio amplo e curto dereito.
O edema pulmonar vai acompañado de cianose, falta de respiración e sensación de constricción no peito. Ademais, a acumulación de fluído nos pulmóns é unha ocasión para o desenvolvemento da insuficiencia cardíaca e o inchazo da bolsa cardíaca.
No caso da progresión do edema, signos como:
- taquicardia;
- dificultade para respirar
- hipotensión;
- tose grave e dor no peito;
- descarga abundante de moco e esputo;
- asfixia
Tratamento e prevención
 A base da terapia para a pneumonía é un curso de tratamento antibacteriano. Ademais, é extremadamente importante que se complete ata o final, se non, poden ocorrer recaídas.
A base da terapia para a pneumonía é un curso de tratamento antibacteriano. Ademais, é extremadamente importante que se complete ata o final, se non, poden ocorrer recaídas.
Unha forma leve da enfermidade é frecuentemente tratada con fármacos ben aceptados polos diabéticos (Amoxicilina, Azitromicina). Non obstante, durante o período de captación deste tipo de fondos, é importante controlar de preto os indicadores de glicosa, que evitarán o desenvolvemento de complicacións.
As formas máis graves da enfermidade son tratadas con antibióticos, pero hai que lembrar que a combinación - diabetes e antibiótico, son prescritas exclusivamente polos médicos asistentes.
Tamén con pneumonía pódense prescribir os seguintes medicamentos:
- antitusivo;
- analxésicos;
- antipirético.
Se é necesario, prescríbense medicamentos antivirais - Acyclovir, Ganciclovir, Ribavirin. É importante observar descanso na cama, o que evitará o desenvolvemento de complicacións.
Se unha gran cantidade de líquido se acumula nos pulmóns, é posible que necesite ser eliminada. Para facilitar a respiración úsase un respirador e unha máscara de osíxeno. Para facilitar o paso do moco dos pulmóns, o paciente necesita beber moita auga (ata 2 litros), pero só se non hai insuficiencia renal ou cardíaca. O vídeo neste artigo fala sobre a pneumonía diabética.