Nunha persoa sa, os niveis de azucre en xaxún oscilan entre 3,3 e 5,5 mmol / L. Non obstante, estes indicadores non sempre son estables, polo tanto, poden producirse saltos de glicosa durante o día.
Os niveis de azucre máis baixos obsérvanse pola noite e á primeira hora da mañá. Despois do almorzo, a concentración aumenta e á noite alcánzase a súa máxima concentración. A continuación, o nivel descende ata o seguinte lanche. Pero ás veces a glicemia supera os valores normais despois de tomar alimentos en carbohidratos e despois de 2-3 horas a afección estabilízase de novo.
Por varios motivos prodúcense saltos de glicosa no sangue. Se se observa este fenómeno constantemente, entón isto pode indicar a presenza de diabetes mellitus e outros problemas de saúde. Polo tanto, é necesario someterse a un exame minucioso e doar sangue para o azucre.
Por que fluctúa a glicosa no sangue?
 As razóns polas que aumenta o azucre son múltiples. Este fenómeno pode suceder despois de tomar bebidas con cafeína (té, café, enerxía). Non obstante, o corpo reacciona a el de forma diferente, aínda que nalgúns casos, o café incluso impide o desenvolvemento de diabetes tipo 2.
As razóns polas que aumenta o azucre son múltiples. Este fenómeno pode suceder despois de tomar bebidas con cafeína (té, café, enerxía). Non obstante, o corpo reacciona a el de forma diferente, aínda que nalgúns casos, o café incluso impide o desenvolvemento de diabetes tipo 2.
Ademais, o contido en glicosa pode aumentar despois de comer pratos exóticos. Por exemplo, polo en salsa amarga e doce con arroz picante ou carne con especias quentes.
Ademais, a hipoglucemia ocorre cando a xente consume grandes cantidades de alimentos graxos. Os produtos que causan esta condición inclúen:
- patacas fritas;
- Pizza
- doces diversos;
- galletas, patacas fritas.
É de destacar que os niveis de glicosa poden aumentar non só a partir de produtos que conteñen azucre. En diabéticos, tamén sobe despois de comer alimentos ricos en almidón e carbohidratos.
Pero por que salta o azucre se unha persoa segue unha dieta? Os nenos e adultos con inmunidade debilitada adoitan padecer arrefriados, durante os que as defensas do corpo se agotan aínda máis. Ao mesmo tempo, pódense prescribir aos pacientes antibióticos e descongestionantes, que tamén provocan cambios de glicosa.
Tamén o azucre no sangue pode aumentar despois de tomar antidepresivos e corticosteroides, por exemplo, a prednisona. Estes últimos remedios son moi perigosos para os diabéticos, especialmente porque poden provocar hipoglucemia nun neno.
O estrés tamén leva á hiperglucemia, que ocorre moitas veces coa diabetes tipo 2. Por iso, é importante poder controlar a súa saúde emocional coa axuda de exercicios especiais, ioga ou varias técnicas, como exercicios de respiración para a diabetes.
Hoxe en día, moitos diabéticos implicados no deporte adoitan tomar bebidas para axudar a restaurar o equilibrio hídrico. Non obstante, poucos saben que algúns deles conteñen moito azucre e outros compoñentes perigosos para a saúde dunha persoa enferma.
Os niveis de glicosa no sangue poden aumentar por causas máis globais. Estes inclúen:
- alteracións hormonais;
- problemas co páncreas (tumor, pancreatite);
- trastornos endocrinos;
- enfermidades hepáticas (hepatite, tumores, cirrosis).
Os factores ambiguos que poden provocar saltos de azucre son o sono, a calor e o alcol. O alcohol provoca hipoglucemia, xa que contén moitos hidratos de carbono, pero moitas veces despois das 2-4 horas despois do seu uso, a concentración de glicosa, pola contra, diminúe drasticamente.
Pero a partir de que pode diminuír o contido en azucre? A aparición de hiperglicemia está promovida por unha actividade física intensa. Isto maniféstase pola debilidade, a fatiga e a sensación de estar desbordados.
Ademais, pódese producir un salto no azucre durante o xaxún e a comida irregular. Por iso, para previr a hipoglucemia, é importante comer 5 veces ao día e en pequenas porcións. Se non, pronto o paciente terá problemas cos intestinos e o páncreas.
Os diuréticos tamén provocan que se salta o azucre. Ao final, se as bebes constantemente, a glicosa será lavada do corpo, sen ter tempo para ser absorbida polas células.
Ademais, a hipoglucemia pode desenvolverse en tales casos:
- trastornos hormonais;
- convulsións e convulsións epilépticas;
- estrés
- enfermidades infecciosas e virais nas que sube a temperatura.
Signos que acompañan as flutuacións do azucre no sangue
 Cando o azucre comeza a saltar cara arriba, unha persoa ten moita sede, quere querer ouriñar, especialmente pola noite. Neste caso, a deshidratación leva a un mal funcionamento dos riles. Con condición patolóxica, o que sucede coa diabetes tipo 1, non é posible saciar a sede ata que se normalice o nivel de glicosa.
Cando o azucre comeza a saltar cara arriba, unha persoa ten moita sede, quere querer ouriñar, especialmente pola noite. Neste caso, a deshidratación leva a un mal funcionamento dos riles. Con condición patolóxica, o que sucede coa diabetes tipo 1, non é posible saciar a sede ata que se normalice o nivel de glicosa.
Ademais, a pel do paciente queda pálida, o que se produce nun contexto de trastornos circulatorios. E a súa derme faise máis sensible e calquera dano a ela cura por moito tempo.
Ademais, cun aumento da concentración de azucre no sangue, os síntomas poden incluír fatiga, malestar e diminución do rendemento. Isto é debido a que a glicosa non entra nas células e o corpo non recibe bastante enerxía. A miúdo este fenómeno ocorre con diabetes tipo 2.
No contexto da hiperglucemia crónica, unha persoa pode perder peso de xeito dramático cun bo apetito. Ao final, o corpo comeza a usar graxa e tecido muscular como fonte de enerxía.
Ademais, un alto indicador de azucre vai acompañado de signos como:
- dores de cabeza
- empeoramento das náuseas entre comidas;
- discapacidade visual;
- Mareos
- vómitos súbitos.
Se o azucre se eleva durante moito tempo, o paciente ponse nervioso, desatento e a súa memoria empeora. Tamén perde moito peso e prodúcense perturbacións irreversibles no seu cerebro. No caso da adición de factores adversos (estrés, infección), o paciente pode desenvolver cetoacidosis diabética.
Os signos de hipoglucemia ocorren cando o nivel de glicosa está por baixo dos 3 mmol / L. Aparecen síntomas como calafríos, frecuencia cardíaca rápida, mareos, palidez da pel e fame. Tamén aparecen nerviosismo, dor de cabeza, interrupcións na concentración e coordinación de movementos.
Un forte salto no azucre no sangue na diabetes pode levar á perda de coñecemento. Ás veces unha persoa cae en coma diabético.
Hai 3 graos de severidade da hipoglucemia, que se acompañan de síntomas característicos:
- Leves - ansiedade, náuseas, irritabilidade, taquicardia, fame, adormecemento dos beizos ou dedos dos dedos, calafríos.
- Medio: nerviosismo, falta de concentración, conciencia borrosa, mareos.
- Graves - convulsións, convulsión epiléptica, perda de consciencia e baixada da temperatura corporal.
Síntomas como fame severa, ansias por doces, dores de cabeza e intolerancia a longas paradas entre as comidas axudarán a sospeitar dun salto de azucre nun neno.
Ademais, en nenos con diabetes latente, a visión adoita empeorar, a periodontite e as enfermidades da pel (piroderma, ictiose, furunculose e outras) desenvolven.
Como normalizar a afección?
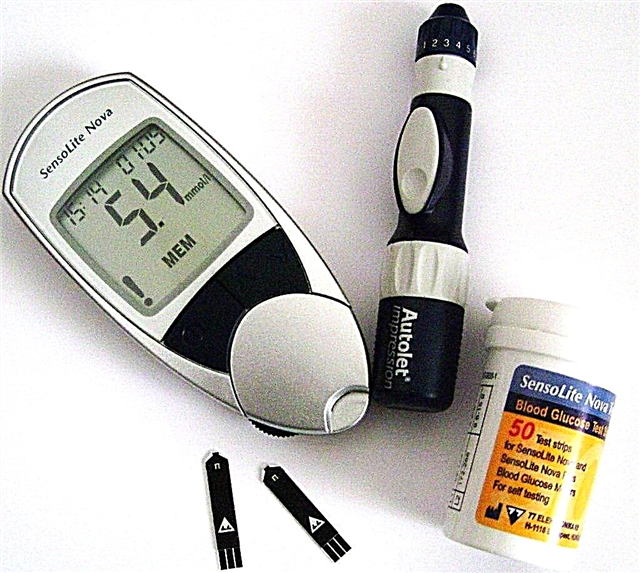
 O primeiro paso é determinar canto salta o azucre no sangue. Para iso utilízase un glucómetro na casa. Tamén pode consultar un médico e facer probas de laboratorio, especialmente se se producen cambios nos niveis de glicosa nun neno.
O primeiro paso é determinar canto salta o azucre no sangue. Para iso utilízase un glucómetro na casa. Tamén pode consultar un médico e facer probas de laboratorio, especialmente se se producen cambios nos niveis de glicosa nun neno.
Se a hiperglicemia ou hipoglucemia ocorre de súpeto, é posible que necesite tomar medicamentos especiais. Non obstante, a desvantaxe de tales fármacos é que a condición do paciente se estabiliza só durante a duración da súa acción. Por iso, é mellor previr cambios na concentración de glicosa empregando medios que normalicen o estado xeral do paciente, como a metformina.
A hipoglucemia leve é moito máis fácil de eliminar. Para iso, come un produto doce. Ademais, o propio corpo suxire en que momento necesita comida rica en carbohidratos. Non obstante, este método é adecuado só para persoas saudables, polo que os diabéticos non deben recorrer a el.
Para que os indicadores de glicosa sexan normais, unha persoa terá que reconsiderar completamente o seu estilo de vida. Así, para previr a hiperglicemia, axudarán as seguintes accións:
- normalización do peso;
- o uso de carbohidratos lentamente dixeribles;
- rexeitamento da fariña, doce, tabaco e alcol;
- cumprimento do réxime hídrico;
- dieta equilibrada (proteínas, hidratos de carbono, graxas vexetais);
- comer pequenas comidas 5-6 veces ao día;
- contando calorías.
A prevención da hipoglucemia tamén consiste en manter unha dieta equilibrada, o que implica o rexeitamento de dietas baixas en calorías. E as persoas implicadas nos deportes non deben esgotar o corpo a través dun adestramento demasiado longo e intenso.
Tamén é importante un estado emocional estable.
Coma por fluctuacións de azucre en diabéticos
Se o azucre no sangue salta bruscamente, o paciente pode desenvolver coma diabético. Na diabetes tipo 1, esta condición chámase cetoacidosis. E o segundo tipo de enfermidade vai acompañado de coma hiperosmolar.
A cetoacidosis aparece lentamente, caracterízase por un aumento do contido de acetona na orina. Na fase inicial, o corpo enfronta de forma independente a carga, pero a medida que se produce o coma, aparecen signos de embriaguez, somnolencia, malestar e polidepsia. Como resultado, unha persoa perde a conciencia, que ás veces acaba en coma.
A síndrome hiperosmolar desenvólvese durante 2-3 semanas. Os signos desta condición son similares aos síntomas da cetoacidosis, pero aparecen máis lentamente. Como resultado, unha persoa perde a mente e cae en coma.
Estes dous casos requiren atención médica urxente. Despois do hospitalización e un diagnóstico rápido, o paciente normalizado mostrou glicosa. En caso de coma hiperglicémico, adminístrase insulina ao paciente e, en caso de coma hipoglucémico, solución de glicosa.
Xunto con isto, móstrase a implementación do tratamento por infusión, consistente na introdución no corpo de medicamentos especiais con contagotas e inxeccións. A miúdo úsanse purificadores de sangue e medicamentos que restablecen o electrólito e o equilibrio hídrico no corpo.
A rehabilitación dura 2-3 días. Despois o paciente é trasladado ao departamento de endocrinoloxía, onde se toman medidas para estabilizar o seu estado.
 Moitas veces as persoas con primeiro ou segundo tipo de diabetes permiten que os niveis de azucre no sangue baixen ou baixen. Isto sucede cando os pacientes non se adican ao tratamento prescrito polo médico, non seguen as regras de nutrición ou abusan de malos hábitos. Estes pacientes deben reconsiderar o seu estilo de vida, así como escoitar todas as recomendacións do médico, o que evitará o desenvolvemento ou notará a progresión de complicacións.
Moitas veces as persoas con primeiro ou segundo tipo de diabetes permiten que os niveis de azucre no sangue baixen ou baixen. Isto sucede cando os pacientes non se adican ao tratamento prescrito polo médico, non seguen as regras de nutrición ou abusan de malos hábitos. Estes pacientes deben reconsiderar o seu estilo de vida, así como escoitar todas as recomendacións do médico, o que evitará o desenvolvemento ou notará a progresión de complicacións.
Moitas veces, co fin de evitar o desenvolvemento de hiperglicemia ou hipoglucemia, moitos médicos prescriben Metformina. Trátase dun medicamento antidiabético pertencente á clase de biguanidas.
Tomo a Metformina como un remedio adicional para a terapia con insulina ou a substituín por outras drogas antiglicémicas. Tamén se pode usar como fármaco principal para a diabetes tipo 1, pero só con insulina. Na maioría das veces, os comprimidos son prescritos en caso de obesidade, cun seguimento constante da concentración de glicosa.
Beben metformina dúas veces ao día despois das comidas por cantidade de 1000 mg por día. Dividir a dosificación minimiza o risco de reaccións adversas do sistema dixestivo.
No 10-15 día de terapia, a dosificación pódese aumentar a 2000 mg por día. A cantidade admisible de biguanidas por día é de 3000 mg.
O pico da actividade terapéutica conséguese 14 días despois do inicio do tratamento. Pero se a metformina é prescrita para anciáns, é necesario o seguimento da función renal destes pacientes.
Ademais, os comprimidos deben combinarse coidadosamente con insulina e sulfonilureas. Se non, pode producirse unha hipoglucemia.
Para que o azucre no sangue non exceda os límites normais, é importante controlar a súa dieta, supervisando o seu equilibrio e utilidade. Tamén é importante levar un estilo de vida saudable, non te esquezas de actividade física moderada e consulte un médico a tempo. O vídeo neste artigo indicaralle cales deben ser os indicadores de azucre.