Esta enfermidade ten moitos nomes: o doce asasino, a principal enfermidade dos nosos tempos e incluso a praga do século XXI. Non foi en balde que a diabetes recibise todos os seus "títulos": cada ano o número de persoas con esta patoloxía está a medrar constantemente.
E o que é especialmente triste, incluso os preescolares entran en estatísticas. Como se desenvolve a diabetes?
Ata o de agora, os médicos non teñen unha resposta final, pero estudando constantemente a enfermidade, podemos identificar as principais causas e tratar de impedir o seu desenvolvemento.
Que causa a diabetes?
Precisamente establécense 2 razóns para o inicio da diabetes:

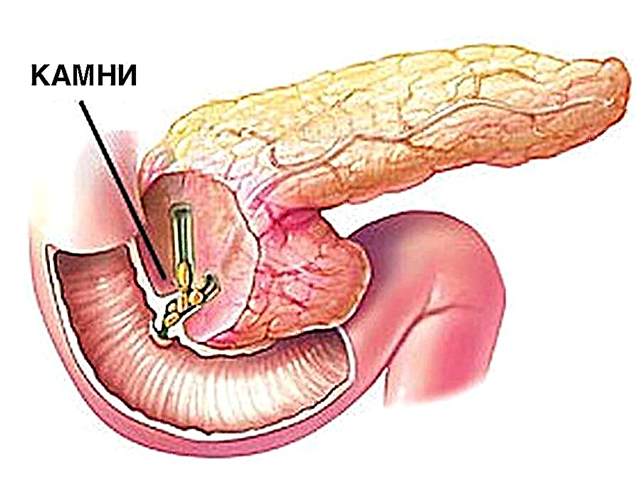
- morte de células beta. Son producidos polo páncreas (páncreas). Son estas células as que inducen a insulina. E o motivo da súa morte está no "erro" da inmunidade. Por razóns que aínda non están claras, toma células saudables para células estranxeiras e busca destruílas. O diagnóstico é diabetes tipo 1. Tamén se denomina xuvenil;
- inmunidade por células de insulina. Este patrón normalmente obsérvase en persoas obesas, xa que consumen cantidades excesivas de carbohidratos. O diagnóstico é diabetes tipo 2.
Tipo 1 (dependente da insulina)
Este tipo de diabetes afecta con máis frecuencia aos mozos (menores de 40 anos), propensos a delgadez. O cadro clínico é difícil, necesítanse inxeccións constantes de insulina para o tratamento. Por desgraza, non debes contar cunha recuperación completa, xa que a natureza do efecto destrutivo da inmunidade no traballo do páncreas non se entende por completo.
2 tipos (non independentes de insulina)
 Neste caso, as persoas convértense no "obxectivo". Por regra xeral, todos son obesos. Do nome está claro que se pode evitar a inxección neste caso.
Neste caso, as persoas convértense no "obxectivo". Por regra xeral, todos son obesos. Do nome está claro que se pode evitar a inxección neste caso.
Cando se fai o diagnóstico, en primeiro lugar, desenvólvese unha dieta especial para o paciente. A tarefa do paciente é observala e normalizar o seu peso.
Se estas medidas non son suficientes, recíbense pílulas especiais e a insulina é moi rara, só como último recurso.
Xestacional
 Esta enfermidade é característica só das mulleres embarazadas, como o nome indica. Despois de todo, a xestación é o período enteiro do parto.
Esta enfermidade é característica só das mulleres embarazadas, como o nome indica. Despois de todo, a xestación é o período enteiro do parto.
Este tipo de diabetes só se diagnostica no 3-5% dos casos. Neste caso, a nai expectante antes do embarazo, o nivel de glicosa adoita ser normal.
A diabetes gestacional normalmente remata despois do nacemento. Pero segue a haber un perigo que poida desenvolverse durante o seguinte embarazo. O risco é moi elevado - 70%.
Esteroides
 O tipo de esteroide diabete ten outro nome - terapéutico. O feito é que o seu aspecto vai precedido dunha inxestión prolongada de drogas hormonais por parte do paciente.
O tipo de esteroide diabete ten outro nome - terapéutico. O feito é que o seu aspecto vai precedido dunha inxestión prolongada de drogas hormonais por parte do paciente.
Como resultado, o corpo acumula unha gran cantidade de corticoides. Se o paciente ten un metabolismo normal en carbohidratos, unha sobredose de drogas só causará unha forma leve da enfermidade, que desaparecerá completamente despois da retirada de drogas.
Pero se hai diabetes tipo 2, no 60% dos casos a enfermidade se converterá nunha forma dependente da insulina.
Diabetes en nenos
Na maioría das veces, en nenos de 6-11 anos, diagnostícase 1 tipo de diabetes. Hai casos da enfermidade en recentemente nados. A razón é unha predisposición xenética vinculada cunha grave infección viral. A enfermidade do tipo 2 atópase en nenos con sobrepeso.
Quen pode enfermarse: factores de risco
A enfermidade do azucre pode desenvolverse se hai:

- factor hereditario, cando o próximo dos parentes ten diabetes de calquera tipo. Se o pai está enfermo, o risco de desenvolver a patoloxía no neno é do 10%, se a nai é só do 2%;
- lesións graves ou danos no páncreas;
- infección viral e estar con sobrepeso;
- uso prolongado de certos tipos de drogas;
- estrés constante;
- pequena carga física;
- idade: canto maior sexa, máis altos son os riscos.
Que pasa coa diabetes co corpo?
A esencia da patoloxía é a incapacidade do páncreas para crear insulina. E por que se necesita esta hormona?A verdade é que a célula está deseñada de tal xeito que por si soa non pode absorber a glicosa, a nutrición necesaria para a súa existencia.
Pero a insulina pode facelo. Serve como a clave que "abre" a célula para a insulina.
Cando hai pouca hormona no sangue, a glicosa (despois de reaccións bioquímicas complexas procesadas dos alimentos) non pode entrar nas células e acumularse en exceso. A situación é paradóxica: co exceso de azucre, as células seguen pasando fame.
Que pasa coa glicosa despois? É absorbido por tecidos que non precisan "servizos" de insulina. E se a glicosa acumula moito, absorbe en exceso.
Estamos falando das células da cabeza e das terminacións nerviosas. Son os primeiros en ser atinxidos. Polo tanto, os síntomas iniciais da enfermidade maniféstanse en xaquecas, deficiencia da visión e fatiga.
Así que, con diabetes, hai trastornos como:

- a falta dalgunhas hormonas e un exceso doutras: carece de insulina de xeito crítico e a hemoglobina glicada (confitada), pola contra, faise máis do necesario;
- trastorno metabólico Normalmente, os carbohidratos proporcionan enerxía (nutrición) a todas as células do corpo. Se se produce un fracaso metabólico, o nivel de azucre no sangue desvirtúase: aumenta ou diminúe;
- violación das funcións do páncreas e outros órganos.
Normalmente, o páncreas produce insulina en 2 modos:
- pola noite e entre as comidas. Neste momento, a síntese da hormona vai sen problemas e constantemente;
- despois de comer, cando a secreción da hormona aumenta tanto como sexa necesario para manter o azucre normal.
Debido á disfunción do páncreas, prodúcese glicosilación das proteínas da membrana. E esta é a principal causa de trastornos posteriores da maioría dos órganos e tecidos.
Canto rápido avanza a enfermidade?
 O curso da enfermidade do tipo 1 ocorre moi rápido e duro - en poucos días.
O curso da enfermidade do tipo 1 ocorre moi rápido e duro - en poucos días.
Acontece que neste caso unha persoa pode caer en coma e será necesaria a súa hospitalización de urxencia. A diferenza entre a diabetes tipo 2 está no desenvolvemento sen présas, estendéndose ao longo dos anos.
Se experimenta debilidade frecuente, perda de visión e discapacidade da memoria, o paciente pode non darse conta de que estes son síntomas da diabetes.
O cadro clínico da diabetes
Hai 2 tipos de síntomas: primario e secundario.
Os síntomas clave inclúen:

- poliuria (o paciente adoita ouriñar, especialmente pola noite). Así, o corpo desfacerse do exceso de azucre;
- polifaxiacando o paciente quere comer todo o tempo;
- polidipsia. Debido a unha micción frecuente, prodúcese deshidratación;
- perda de peso. A miúdo observado con enfermidade de tipo 1. A pesar do excelente apetito, o paciente perde quilogramos.
Síntomas secundarios:
- coceira da pel e vaxina;
- debilidade muscular e calambres;
- formigueiro e / ou adormecemento das extremidades;
- visión borrosa;
- dores de cabeza
- acetona de urina (para diabetes tipo 1);
- curar feridas mal.
O cadro clínico da enfermidade nos bebés non é tan obvio. Os peitos están dispostos a mamarlles os seos, poden pesar mal e a micción frecuente parece unha fisioloxía normal. Pero as nais prestarán atención inmediatamente á rixidez da roupa despois de que orinase o bebé e esta é unha ocasión para coidar.
Cales son as complicacións para os diabéticos?
Hiperglicemia e hipoglucemia
 Cando se diagnostica unha deficiencia de azucre (inferior a 2,8 mmol) no corpo, prodúcese hipoglucemia. O seu perigo é un rápido desenvolvemento, que está cheo de perda de consciencia. Unha forma grave da enfermidade leva a procesos destrutivos irreversibles no cerebro. A causa da complicación pode ser un exceso de medicamentos ou un xaxún frecuente. A hipoglucemia leve pode considerarse inofensiva.
Cando se diagnostica unha deficiencia de azucre (inferior a 2,8 mmol) no corpo, prodúcese hipoglucemia. O seu perigo é un rápido desenvolvemento, que está cheo de perda de consciencia. Unha forma grave da enfermidade leva a procesos destrutivos irreversibles no cerebro. A causa da complicación pode ser un exceso de medicamentos ou un xaxún frecuente. A hipoglucemia leve pode considerarse inofensiva.
A hiperglucemia é o resultado dunha falta de insulina e, polo tanto, de alto nivel de azucre. Os seus indicadores críticos tamén ameazan ao coma con coma. O perigo desta complicación é o posible desenvolvemento de ketonuria ou cetoacidosis.
A razón é a falta de glicosa para a nutrición celular. O corpo nesta situación comeza a descompoñer graxas, liberando acetona. O seu exceso envelena moi rapidamente todos os órganos.
Pé diabético
O pé diabético é unha complicación diabética moi formidable. A patoxénese débese ao mal fluxo sanguíneo nas arterias, vasos e tecidos nerviosos. Dado que a súa sensibilidade é reducida, as feridas ou cortes do paciente non son perturbadas.

Pé diabético
Non pode nin sequera notar unha úlcera formada baixo o estrato córneo. Na maioría das veces, a área do pé está afectada. Isto é comprensible, porque supón a principal carga ao camiñar. Primeiro aparecen pequenas fisuras. Entón unha infección penetra nelas e desenvólvese unha formación purulenta.
Anxiopatía
 Neste caso, pequenas e grandes embarcacións están baixo o impacto da diabetes. A angiopatía desenvólvese cando a diabetes dura moito tempo (máis de 10 anos).
Neste caso, pequenas e grandes embarcacións están baixo o impacto da diabetes. A angiopatía desenvólvese cando a diabetes dura moito tempo (máis de 10 anos).
A glicosa alta dana os tecidos das paredes dos vasos sanguíneos, tornándoos en algún lugar máis delgados e nalgún lugar máis grosos.
Hai unha violación do fluxo sanguíneo normal e os órganos carecen de osíxeno e nutrición. Máis a miúdo que outras, as pernas (2/3 de todos os casos) e o corazón sofren. A retinopatía é menos común cando os vasos danados pola diabetes non poden achegar sangue á retina.
Nefropatía
 A nefropatía é unha complicación da diabetes nos riles, máis precisamente, nos elementos filtrantes: glomérulos de nefrones.
A nefropatía é unha complicación da diabetes nos riles, máis precisamente, nos elementos filtrantes: glomérulos de nefrones.
O azucre alto destrúe a súa estrutura e cada vez hai máis proteínas na orina (isto non debería ser normal).
Canto máis forte a enfermidade destrúe os riles, máis o corpo perde proteínas. Provoca hinchazón.
Cando os riles deixan de funcionar, diagnostícase unha insuficiencia renal.
Coma diabético
Complicación extremadamente perigosa de diabetes inestable de ambos tipos. A deficiencia de insulina leva á acumulación dunha cantidade excesiva de corpos de acetona (ou cetonas).
O resultado é o desenvolvemento dun coma cetoacidótico. Cando hai un exceso de glicosa e lactato (produtos de descomposición suboxidados), a coma chámaselle hiperosmolar ou hiperlactacidémica.
Como axudar ao paciente a deixar o desenvolvemento da enfermidade?
O éxito da curación dependerá dos esforzos conxuntos do médico atendedor e do propio paciente.Un paciente con diabetes debe seguir estrictamente todas as recomendacións do endocrinólogo en materia de nutrición e estilo de vida.
E aínda que a dieta para a diabetes é un problema primordial, as pílulas antidiabéticas axudarán ao paciente a evitar erros nutricionais e a estabilizar os niveis de azucre.
Vídeos relacionados
Sobre o mecanismo de desenvolvemento e imaxe clínica da diabetes tipo 2 no vídeo: