Unha das complicacións máis graves da diabetes é a síndrome do pé diabético.
En un paciente que non se adheri á dieta prescrita, controlando mal o nivel de azucre no sangue, na fase de descompensación (normalmente 15-20 anos despois do diagnóstico da enfermidade), unha complicación de certo se manifestará dunha forma ou outra.
O pé diabético ICD 10 é unha complicación perigosa, levando a miúdo a gangrena (necrose tisular).
Complicacións da diabetes
 A miúdo, complicacións da diabetes ocorren debido á culpa do paciente. Se descoida o tratamento, descoida as recomendacións médicas, non controla a súa dieta, non administra insulina a tempo, independentemente do tipo de enfermidade, seguramente comezará a ter complicacións.
A miúdo, complicacións da diabetes ocorren debido á culpa do paciente. Se descoida o tratamento, descoida as recomendacións médicas, non controla a súa dieta, non administra insulina a tempo, independentemente do tipo de enfermidade, seguramente comezará a ter complicacións.
Moitas veces as consecuencias poden ser graves e, en moitos casos, non se exclúe un desenlace fatal. As complicacións poden ser causadas por enfermidades concomitantes, feridas, unha dosificación incorrecta de insulina ou o uso de drogas caducadas (ou non convenientes).
Unha das complicacións máis agudas da diabetes é:

- acidosis láctica - violación do ambiente ácido no corpo debido á acumulación dun gran número de ácidos lácticos;
- cetoacidosis - un aumento no número de corpos cetonas no sangue debido á insuficiencia de insulina;
- coma hipoglucémico - o resultado dunha forte caída dos niveis de glicosa;
- coma hiperosmolar - o resultado dun forte aumento dos niveis de azucre;
- síndrome do pé diabético - causada por patoloxías vasculares nas extremidades inferiores;
- retinopatía - consecuencia de violacións nos vasos oculares;
- encefalopatía - danos no tecido cerebral por interrupción dos vasos sanguíneos;
- neuropatía - deterioración funcional dos nervios periféricos por falta de saturación de osíxeno nos tecidos;
- lesión dérmica - manifestacións frecuentes causadas por trastornos metabólicos nas células da pel.
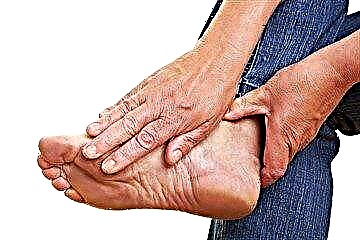
Que é a síndrome do pé diabético?
Este tipo de patoloxía afecta aos tecidos dos pés. Os procesos inflamatorios neles van acompañados dunha supuración severa, que como resultado causa o desenvolvemento da gangrena.

Desenvolvemento de úlceras nas pernas
As causas de tales manifestacións poden ser a neuropatía diabética, trastornos nos vasos das extremidades inferiores, agravados por infeccións bacterianas.
O primeiro Simposio Internacional, celebrado en 1991 e dedicado á síndrome do pé diabético, desenvolveu unha clasificación baseada na que as formas da enfermidade comezaron a distinguirse polos factores provocadores predominantes.
Distínguense as seguintes formas:
- forma neuropática - maniféstase en forma de ulceración, inchazo, destrución de tecidos articulares, o que é consecuencia de perturbacións no funcionamento do sistema nervioso. Estas complicacións débense a unha diminución da condutividade dos impulsos nerviosos nas zonas das extremidades inferiores;
- forma isquémica - é consecuencia de manifestacións ateroscleróticas, no fondo das cales a perturbación da circulación sanguínea nas extremidades inferiores;
- Forma neuroisquémica (ou mixta) - descubre signos de ambos tipos.
Na maioría das veces, os pacientes con diabetes presentan signos dunha forma neuropática. A continuación na frecuencia é a forma mixta. A forma isquémica do pé diabético aparece en poucos casos. O tratamento baséase nun diagnóstico baseado na variedade (forma) da patoloxía.
As razóns do desenvolvemento de complicacións
 A diabetes mellitus en fase de descompensación caracterízase por cambios bruscos nas proporcións de azucre no sangue ou polo feito de que o seu alto nivel no sangue permaneza moito tempo. Isto afecta negativamente aos nervios e vasos sanguíneos.
A diabetes mellitus en fase de descompensación caracterízase por cambios bruscos nas proporcións de azucre no sangue ou polo feito de que o seu alto nivel no sangue permaneza moito tempo. Isto afecta negativamente aos nervios e vasos sanguíneos.
Os capilares da microvasculatura comezan a morrer e gradualmente a patoloxía captura vasos máis grandes.
A inervación e o suministro de sangue inadecuados provocan un trofismo insuficiente nos tecidos. De aí os procesos inflamatorios acompañados de necrose tisular. O problema complícase polo feito de que o pé, sendo unha das partes máis activas do corpo, está constantemente exposto ao estrés e, a miúdo, a feridas leves.
Unha persoa, debido á redución de inervación (sensibilidade nerviosa), pode non prestar atención aos danos menores (fisuras, cortes, arañazos, contusións, abrasións, fungos), o que leva á proliferación de lesións, xa que na presenza de circulación sanguínea insuficiente en pequenos vasos a función protectora do corpo nestas áreas non funciona.
 Como resultado, isto leva a que as feridas pequenas non se curen durante moito tempo, e se se infectan, crecen en úlceras máis extensas, que se poden curar sen consecuencias graves só se foron diagnosticadas no estadio inicial.
Como resultado, isto leva a que as feridas pequenas non se curen durante moito tempo, e se se infectan, crecen en úlceras máis extensas, que se poden curar sen consecuencias graves só se foron diagnosticadas no estadio inicial.
Unha síndrome como o pé diabético raramente se erradica e adoita entrar na categoría de patoloxías crónicas.
Por iso, aconséllase que o paciente se vexa coidadosamente, siga rigorosamente a dieta prescrita e outras instrucións médicas e, se se producen manifestacións sospeitosas, consulte inmediatamente a un médico.
Síntomas
Cada unha das formas caracterízase pola súa propia sintomatoloxía. En particular:

- forma neuropática baixa da sensibilidade dos pés, caracterízase a súa deformación, obsérvase a aparición de cornos, focos de hiperqueratose. Nas etapas posteriores, as úlceras aparecen no sitio dos coutos, tendo formas redondas uniformes;
- forma isquémica ocorre sen a aparición de cornos e deformacións, a sensibilidade da pel non diminúe, pero ao mesmo tempo o pulso na zona dos pés se debilita e apenas se sente. A pel pálase, tornándose fría. Aparecen úlceras dolorosas. As súas formas non teñen un esquema claro, as súas beiras son moitas veces desiguales;
- forma mixta tanto esas como outras manifestacións son características.
Os especialistas distinguen seis graos (estadios) da enfermidade:

- deformación do pé. Aínda non hai úlceras;
- a aparición das primeiras úlceras superficiais;
- profundización das úlceras, en relación a que o tecido muscular e o tendón son afectados;
- as úlceras afondan tanto que afectan o tecido óseo;
- o inicio da gangrena limitada;
- a gangrena faise extensa.
Métodos de diagnóstico
O diagnóstico faise sobre a base dun historial médico, un exame físico do paciente e os resultados dun exame diagnóstico, que inclúe estudos e procedementos como:

- análise de sangue xeral;
- exame neurolóxico;
- Ecografía de vasos sanguíneos necesarios para avaliar o grao de fluxo sanguíneo (ecografía Doppler);
- cultivo de sangue nas bacterias;
- angiografía (radiografía de contraste, centrada no estudo dos vasos sanguíneos);
- radiografía xeral dos pés;
- biopsia e exame do contido interno das úlceras.
Durante un exame físico, mídese a temperatura corporal, a presión, a frecuencia respiratoria e o pulso. Despois, realízase un exame minucioso das lesións cunha determinación do grao da súa sensibilidade e doutros indicadores. Para determinar a profundidade dos danos nos tecidos, o médico pode recorrer a sondaxes e tratamento cirúrxico de feridas.
Tratamento
A terapia comeza coa compensación da diabetes mellitus e normalizar a cantidade de azucre no sangue, xa que un maior contido en azucre leva todas as consecuencias nocivas.
En xeral, as terapias das formas isquémicas e neuropáticas son similares e consisten na normalización da circulación sanguínea nas extremidades con métodos terapéuticos ou cirúrxicos. No caso terapéutico, prescríbense medicamentos antibacterianos, así como medicamentos deseñados para mellorar o fluxo sanguíneo e aliviar o inchazo.

Tratamento do pé diabético con terapia con ondas de choque
Con especialistas cirúrxicos, poden recorrer a angioplastia transluminal percutánea, coa que é posible restaurar o fluxo sanguíneo nos vasos sanguíneos sen incisións da pel mediante punción arterial, así como trombarterctomía ou cirurxía de bypass distal.
As extremidades afectadas pola patoloxía créanse cun réxime suave; o tratamento local das úlceras faise con axentes antisépticos. No caso da forma neuropática, os especialistas prestan especial atención á restauración da inervación nas extremidades, para o que se poden usar medicamentos dirixidos a mellorar o metabolismo.
Unha das principais condicións da terapia é deixar de fumar. A nicotina afecta negativamente ao leito microvascular, debido a que as medidas terapéuticas dirixidas a restaurar o fluxo sanguíneo poden ser ineficaces ou poden ser de curta duración.
Código 10 do ICD
Unha patoloxía similar ocorre en ICD-10 (revisión da Clasificación Internacional de Enfermidades 10), introducida en Rusia desde 1999. Pertence á clase E10 - E14 "Diabetes mellitus" e está codificada E10.5 ou E11.5, segundo a forma. ea natureza da enfermidade.
Métodos de prevención
Recoméndaselles ás persoas que padecen diabetes que controlen coidadosamente os niveis de azucre no sangue e que empreguen insulina de alta calidade producida por compañías farmacéuticas respectables.Ademais, a calidade dos zapatos ten unha gran influencia. Os que foron diagnosticados con diabetes mellitus hai uns 10 anos ou máis deben coidar de mercar só zapatos gratuítos de alta calidade nos que a pel do pé non se encollerá, formando microcracks e fracturas.
Os zapatos deben ser espazos, transpirables, preferentemente feitos de materiais naturais.. En ningún caso se deben permitir callos e atropelos. Por separado, cabe mencionar a hixiene dos pés. Debe tomalo en serio, lave os pés con máis frecuencia con xabón de roupa, evite infeccións por fungos e feridas leves, abrasións.
Non se verá afectado por tal patoloxía a un paciente con diabetes que observe atentamente todos os requisitos anteriores.
Vídeos relacionados
Como tratar as feridas e as úlceras cun pé diabético? Consello do doutor no vídeo: