O desenvolvemento de coma hiperosmolar na diabetes mellora ocorre máis frecuentemente en persoas maiores cun tipo de enfermidade non dependente da insulina. Na gran maioría dos casos, un coma ocorre ante o fondo da insuficiencia renal. As patoloxías dos riles e vasos sanguíneos do cerebro, así como o uso de grupos de drogas como esteroides e diuréticos poden converterse nun factor provocador adicional. A falta prolongada de tratamento para coma hiperosmolar pode levar á morte.
Razóns de desenvolvemento
Os principais factores que provocan o desenvolvemento deste tipo de coma diabético é unha violación do equilibrio auga-electrólito (deshidratación) do corpo coa aparición simultánea de deficiencia de insulina. Como resultado, o nivel de glicosa no paciente aumenta.
A deshidratación pode desencadear vómitos, diarrea, diuréticos, perda de sangue pesada e queimaduras graves. Ademais, a deficiencia de insulina en pacientes con diabetes ocorre a miúdo polas seguintes razóns:
- obesidade
- patoloxía do páncreas (pancreatite, colecistite);
- calquera intervención cirúrxica;
- graves erros nutricionais;
- procesos infecciosos localizados no sistema urinario;
- un forte golpe de gran cantidade de glicosa no sangue cando se administra por vía intravenosa;
- patoloxía do sistema cardiovascular (vertedura, ataque cardíaco).
Os estudos demostraron que a pielonefrite e a saída de urina prexudicada teñen un efecto directo tanto no desenvolvemento do coma hiperosmolar coma no seu curso. Nalgúns casos, pódese formar coma debido á inxestión de diuréticos, inmunosupresores, coa introdución de solucións salinas e hipertónicas. E tamén durante o procedemento de hemodiálise.
Síntomas
O coma hiperosmolar adoita desenvolverse gradualmente. Nun primeiro momento, o paciente desenvolve debilidade severa, sede e micción excesiva. En conxunto, tales manifestacións de patoloxía contribúen ao desenvolvemento da deshidratación. Despois hai sequidade da pel e o ton dos globos oculares redúcese significativamente. Nalgúns casos, rexístrase unha forte perda de peso.
O deterioro da conciencia tamén se desenvolve en 2-5 días. Comeza con somnolencia severa e remata con coma profundo. A respiración dunha persoa faise frecuente e intermitente, pero a diferenza do coma cetoacidótico, non hai cheiro a acetona ao exhalar. Os trastornos do sistema cardiovascular maniféstanse en forma de taquicardia, pulso rápido, arritmia e hipertensión.

O desenvolvemento de coma hiperosmolar vai precedido de signos de azucre elevados no sangue
Gradualmente, a micción excesiva diminúe e eventualmente cambia a anuria totalmente (a orina deixa de fluír á vexiga).
Do lado do sistema neurolóxico aparecen tales violacións:
- discurso incoherente;
- parálise parcial ou completa;
- convulsións epilépticas;
- aumento dos reflexos segmentarios ou, pola contra, a súa ausencia completa;
- a aparición de febre debido a un mal funcionamento da termorregulación.
Métodos de diagnóstico
A principal dificultade das medidas de diagnóstico cando se produce un coma diabético é que deben realizarse o antes posible. Se non, o paciente pode comezar a ter consecuencias irreversibles e, como consecuencia, a morte. O desenvolvemento dun coma é especialmente perigoso, acompañado dunha diminución excesiva da presión arterial e da taquicardia sinusal.

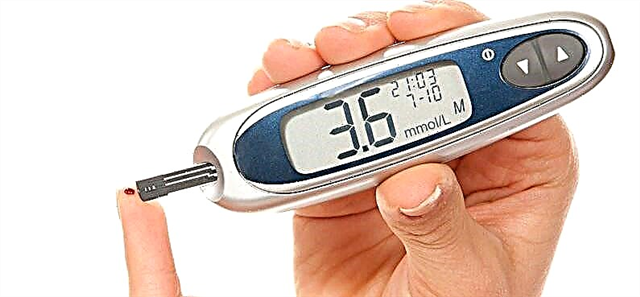
Medición da glicosa en sangue: un método de diagnóstico rápido para coma diabético
Sen fallar, o médico ten en conta os seguintes factores para facer un diagnóstico:
 Signos de coma hiperglucémica
Signos de coma hiperglucémica- falta de cheiro a acetona no aire exhalado;
- alta hiperosmolaridade do sangue;
- trastornos neurolóxicos característicos dun coma hiperosmolar;
- violación da saída de ouriños ou a súa ausencia completa;
- glicosa no sangue elevada.
Non obstante, outros trastornos identificados nas análises non poden falar do desenvolvemento dun coma coma diabético, xa que son inherentes a moitas patoloxías. Por exemplo, niveis elevados de hemoglobina, sodio, cloro ou glóbulos brancos.
Medidas terapéuticas
Case sempre, calquera medida terapéutica ten como obxectivo principal proporcionar unha atención de urxencia ao paciente. Inclúe a normalización do equilibrio auga-electrólito e osmolaridade plasmática. Para tal efecto, realice procedementos de infusión. A elección da solución depende directamente da cantidade de sodio detectada no sangue. Se a concentración da sustancia é bastante alta, aplique unha solución de glicosa ao 2%. Nos casos en que a cantidade de sodio está dentro do intervalo normal, elíxese unha solución do 0,45%. Durante o procedemento, o fluído entra nos vasos sanguíneos e o nivel de glicosa no sangue diminúe gradualmente.
O procedemento de infusión realízase segundo un esquema determinado. Na primeira hora, o paciente é inxectado de 1 a 1,5 litros de solución. Nas próximas 2 horas, a súa cantidade redúcese a 0,5 litros. O procedemento realízase ata que se elimina completamente a deshidratación, controlando constantemente o volume de ouriños e a presión venosa.
Por separado, levan a cabo actividades dirixidas a reducir a hiperglicemia. Para este propósito, o paciente é inxectado por vía intravenosa con insulina, non máis de 2 unidades por hora. Se non, unha forte diminución da glicosa en coma hiperosmolar pode provocar edema cerebral. Subcutaneamente, a insulina pódese administrar só nos casos en que o nivel de azucre no sangue alcanzou os 11-13 mmol / L.

O desenvolvemento de coma hiperosmolar require hospitalización urxente do paciente
Complicación e prognóstico
Unha das complicacións comúns de tal coma diabético é a trombose. Para evitalo, adminístrase heparina ao paciente. Durante o procedemento, os médicos controlan coidadosamente o nivel de coagulación do sangue. A introdución dun medicamento albumino que substitúe ao plasma axuda a minimizar o risco de desenvolver patoloxías cardiovasculares.
En casos de insuficiencia renal grave, realízase hemodiálise. Se o coma provocou un proceso purulento-inflamatorio, o tratamento realízase con antibióticos.
O pronóstico para coma hiperosmolar é decepcionante. Incluso cunha atención médica oportuna, as estatísticas de mortes alcanzan o 50%. A morte dun paciente pode producirse por insuficiencia renal, aumento da trombose ou edema cerebral.
Así, non existen medidas preventivas para coma hiperosmolar. Os pacientes con diabetes deben medir a súa glicosa no tempo. Tamén a nutrición ea ausencia de malos hábitos xogan un papel importante.