 Dadas as dimensións relativamente pequenas da glándula pancreática (páncreas), que literalmente poden "derreterse", a súa fraxilidade, nalgúns casos case de vidro, é bastante comprensible o desexo de restaurar a estrutura o máximo posible e estender a súa vida - ao cabo, ao longo da súa vida, o paciente alonga e o propio.
Dadas as dimensións relativamente pequenas da glándula pancreática (páncreas), que literalmente poden "derreterse", a súa fraxilidade, nalgúns casos case de vidro, é bastante comprensible o desexo de restaurar a estrutura o máximo posible e estender a súa vida - ao cabo, ao longo da súa vida, o paciente alonga e o propio.
Pero para responder á pregunta de como restaurar a función dun órgano, reconstruír a súa estrutura xunto coa restauración das células, primeiro debes estudar os motivos do seu fracaso.
Recuperación de páncreas despois dun ataque agudo de pancreatite
Hai moitas formas de comezar unha glándula. O máis sinxelo e asasino é beber, cada episodio é literalmente un "número mortal" do que quizais non saia.
Cada presentación exteriormente inocente (e incluso graciosa) dun vaso de vodka aos beizos (a opción é cuncas de cervexa) equivale a tocar un corpo quente cunha uña quente. Ao final, o alcol ten precisamente un efecto cauterizador, pero cauterizando dende dentro, xa que non afecta á súa cápsula, se está danado, os zumes dixestivos que entran na cavidade abdominal poden causar a morte tan longa e dolorosa como unha ferida de tiro ata o estómago.
Outro xeito de violencia lenta e dolorosa contra o corpo é fumar. O vasospasmo causado pola acción da nicotina leva á súa isquemia (fluxo sanguíneo insuficiente), o que resulta na morte de seccións de tecidos desta formación, que non difire en masa xigantesca. Cada cota de cigarro nun cinceiro é unha cicatriz no tecido pancreático.
O terceiro método de "sacar da luz" da glándula pancreática é un conflito constante entre o que quere e o que está dispoñible: o estrés en forma crónica.
Todas as outras glándulas "queimadas" tamén son perigosas:
- comer unha cantidade de alimentos inadecuada para as capacidades dixestivas do corpo, especialmente salgado, pementa, rico con sabor e substancias conservadoras do sabor;
- realizar o traballo físico máis difícil en deportes e situacións similares (cun 100 kg de peso ou máis por encima da cabeza);
- inhalación de aire industrial ou smog dunha gran cidade cunha abundancia de compostos de chumbo nos gases de escape.
 Coa conservación continua destes factores, a pregunta é: ¿pode curarse a pancreatite desaparece completamente por si mesma - só o cesamento voluntario da intoxicación doméstica pode ser o primeiro paso no camiño cara á rehabilitación da pancreatite, que sempre é fundamentalmente crónica (xa á vista da herdanza débil nos humanos modernos).
Coa conservación continua destes factores, a pregunta é: ¿pode curarse a pancreatite desaparece completamente por si mesma - só o cesamento voluntario da intoxicación doméstica pode ser o primeiro paso no camiño cara á rehabilitación da pancreatite, que sempre é fundamentalmente crónica (xa á vista da herdanza débil nos humanos modernos).
Aloxarse nun hospital cun réxime estrito e unha dieta de fame é unha palanca efectiva que pode converter a vella visión do mundo e abandonar o anteriormente parecido "santo".
Só despois de darse conta da gravidade da situación e cambiar a actitude cara ao seu corpo, é posible ter un efecto pleno no tecido do órgano con drogas con aparición de rexeneración do páncreas.
Os principios xerais para o tratamento da pancreatite aguda e crónica son:
- cumprimento dun estrito descanso na cama;
- aplicación á zona de lesión dunha vexiga de xeo cada media hora hora con interrupcións de 1-3 horas antes do inicio do efecto;
- anestesia completa;
- o uso de fármacos antibacterianos;
- o uso de medios para suprimir a actividade dixestiva da glándula;
- terapia de substitución de enzimas.
Os principios xerais de reanimación en casos especialmente graves non difiren dos doutras variantes do "abdome agudo": úlcera perforada e similares.
Tratamento dunha forma crónica de patoloxía
As oportunidades para fortalecer a saúde pancreática en danos crónicos son moito maiores que no proceso agudo.
A filtración dunha forma crónica reduce significativamente o risco de necrose pancreática: necrose dunha área máis ou menos extensa de tecido coa penetración de encimas da glándula no torrente sanguíneo, así como na cavidade abdominal con danos nas estruturas situadas aquí:
- peritoneo;
- nervios
- embarcacións.
Vídeo do experto:
A irritación e máis aínda o dano a estas formacións, que reaccionan con moita dor a un ataque químico, poden provocar a morte por choque, mentres que a infección delas leva a peritonite.
A pesar da grave gravidade na pancreatite crónica da síndrome da dor, as sensacións son bastante intensas e requiren o uso de potentes analxésicos ou unha combinación destes:
- Baralgin;
- Non-shp;
- Platifilina;
- Analgin
Para a dor grave, estes fármacos úsanse en combinación con difenhidramina ou se usan axentes aínda máis potentes (ata Promedol ou Novocaine en altas doses).
Para suprimir e suprimir a actividade exocrina (dixestiva) do páncreas, son aplicables os seguintes medicamentos:
- Ácido aminocaproico
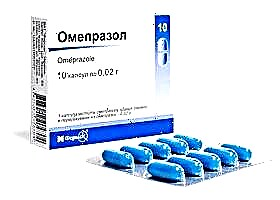 ;
; - Trasilol;
- Ranitidina;
- Omeprazol
Preséntase a categoría de axentes antibacterianos (coa finalidade de previr a infección):
- Doxiciclina;
- Ampioksom;
- Gentamicina.
A desintoxicación e rehidratación realízase mediante infusión de solucións:
- fisiolóxico;
- "Disol";
- Reopoliglyukina.
Como antiemetico, úsanse inxeccións de Cerucal ou os seus análogos.
O grupo:
- Panzinorma;
- Pancreatina
- Creón.
Para reconstruír o páncreas, é racional usar medicamentos para restaurar:
- Metiluracil;
- Riboxina.
A medida que a exacerbación diminúe, a fisioterapia está relacionada co tratamento baixo a forma de:
- ionitoforese con Contrical ou GHB (ácido γ-hidroxibutírico);
- ecografía cara á glándula e moito máis.
A presenza de diarrea, a perda de peso serve de indicación para un uso prolongado:
- Creón
- Festas e medios similares.
En presenza de cistos, supuración focal, probabilidade de necrose pancreática, a glándula é revisada con excisión destas formacións para tecidos sans.
Reparación de glándulas para diabetes
En pancreatite crónica grave debido a procesos inflamatorios-distróficos, unha parte significativa do corpo do páncreas é substituída por tecido adiposo ou cicatriz.
 Coa súa diminución significativa coa implicación dos illotes de Langerhans, a insuficiencia desenvólvese non só externamente, senón tamén intrasecretoria, co desenvolvemento da diabetes, chamada pancreática (sintomática) - debido á pancreatite crónica.
Coa súa diminución significativa coa implicación dos illotes de Langerhans, a insuficiencia desenvólvese non só externamente, senón tamén intrasecretoria, co desenvolvemento da diabetes, chamada pancreática (sintomática) - debido á pancreatite crónica.
Debido ao desenvolvemento da tolerancia á glicosa dos tecidos do corpo, pode considerarse diabetes tipo II. Nun estómago baleiro, o nivel de glicosa no sangue é normal, pero despois de comer aumenta, dando lugar a unha hiperglicemia prolongada.
A pesar da condena case fatal da aparición de pancreatite crónica en diabéticos con ambos tipos de enfermidades, as persoas que padecen inflamacións crónicas do páncreas poden evitar o desenvolvemento desta patoloxía endocrina.
As características individuais da diabetes pancreática son:
- a capacidade de súbita hipoglucemia;
- falta de tendencia á cetoacidosis;
- danos significativamente máis graves nas arterias grandes e medianas, así como arteriolas e capilares, que coa diabetes clásica de ambos os dous tipos;
- a eficacia dos comprimidos que reducen o azucre só na fase inicial da lesión da glándula e a súa futilidade no futuro;
- baixa demanda de insulinoterapia;
- a capacidade de restablecer a función das glándulas da obtención de fondos dos sulfonilureos e biguanidas (Metformina e outros), así como o uso competente da dieta e da actividade física racional.
Coa presenza simultánea de diabetes e pancreatite no paciente, a terapia de substitución é necesaria tanto para a corrección do metabolismo dos carbohidratos como para a eliminación da deficiencia enzimática. Debido á falta de efecto na toma dos comprimidos, o tratamento realízase coa administración simultánea de encimas e axentes hormonais baixo o control de análises de sangue.
En condicións de hiperglicemia, son especialmente relevantes tanto unha dieta equilibrada como a necesidade de adherirse a ela. Só coa exclusión de todos os produtos perigosos dela (co rexeitamento simultáneo da intoxicación habitual) é posible obter resultados reais na loita contra a patoloxía combinada.
As características dunha dieta para a etioloxía pancreática son as seguintes:
- rexeitamento categórico de caldos de carne, alimentos graxos e picantes (maionesa e salsas), así como mazás e repolo frescos;
- unha forte restrición na dieta do pan (con pan exclusivamente diabético);
- o uso de doces só cunha formulación especialmente desenvolvida (para diabéticos);
- un contido bastante elevado (100-200 g) de proteínas facilmente digeribles nos alimentos e non menos que 300-400 g de verduras e froitas.
Vídeo do Dr. Evdokimenko:
Remedios populares para o páncreas
No tratamento dunha patoloxía tan grave como a pancreatite (especialmente en combinación coa diabetes), non se debe confiar en fondos relevantes cando os beneficios da medicina moderna aínda eran inaccesibles para a xente.
Polo tanto, os métodos alternativos de tratamento só poden ser de axuda a un médico profesional da medicina, ditado polo desenvolvemento da ciencia, sen substituílos. Non obstante, coa aprobación do médico que os trata, pódense empregar (coa condición de que, co menor cambio na condición, o paciente recorra a unha institución especializada).
O tratamento na casa (durante un período de exacerbación) pode realizarse cos seguintes medios:
- Té de plátano (1 cda. L. materias primas secas / 1 cda. Auga fervendo), 100 ml 3 veces por día.
- Té de raíz de dente de león (50 g / 300 ml de auga fervendo, insistir 2 horas), úsase de xeito similar (antes das comidas).
- Unha decocção de linaza (3 culleres de sopa. L / 1 l de auga fervendo, deixar nun termo durante a noite) 100 ml tres veces ao día.
- Té de cervexa en proporcións iguais:
- inmortel;
- margaridas;
- Herba de San Xoán
- brotes de bidueiro.
- Unha compresa de tecido de iogur empapado colocado na rexión epigástrica durante a noite.

 ;
;