O desenvolvemento da diabetes mellitus pode ser brusco, os síntomas aumentan rapidamente ou incluso a diabetes é detectada por primeira vez cando o paciente é levado ao hospital en coma. Esta descrición é máis axeitada para a diabetes dependente da insulina, desenvólvese coa morte do 90% das células do páncreas.
O segundo tipo de diabetes caracterízase por un aumento gradual dos síntomas e un aumento do azucre no sangue, xa que a resistencia á insulina adoita desenvolverse lentamente. Está precedido dun período latente de diabetes mellitus, no que os síntomas aínda non se manifestaron e, segundo unha proba de sangue convencional para o azucre, non sempre se pode diagnosticar. Para tales casos, prescríbese un estudo de carga de glicosa: unha proba de tolerancia á glicosa.
A detección precoz da diabetes na fase de tolerancia á glucosa deteriorada axuda a retrasar o desenvolvemento da diabetes mellitus tipo 2, aliviar o seu curso e previr complicacións vasculares.
Como determinar o prediabetes?
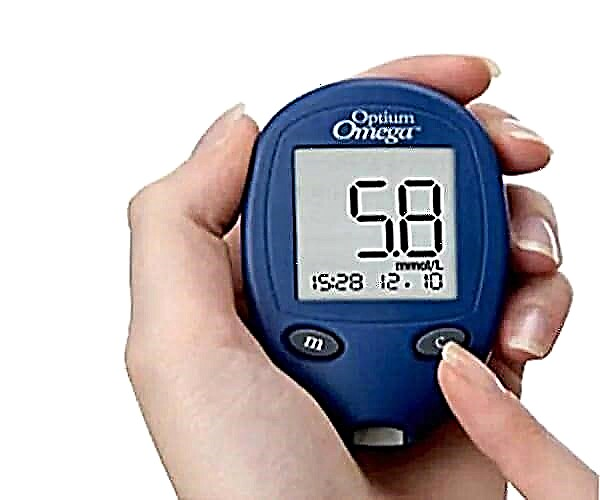 "Se o azucre é 6,4 o que significa"" - Estas preguntas adoitan atoparse en pacientes que comprobaron a súa glicosa por primeira vez. Para comprender tales situacións, debes saber cales son os valores normais da glicemia. Para unha persoa sa, despois de 8 horas despois da última dose, escriba glicosa 3.3. -5,5 mmol / l.
"Se o azucre é 6,4 o que significa"" - Estas preguntas adoitan atoparse en pacientes que comprobaron a súa glicosa por primeira vez. Para comprender tales situacións, debes saber cales son os valores normais da glicemia. Para unha persoa sa, despois de 8 horas despois da última dose, escriba glicosa 3.3. -5,5 mmol / l.
Se o indicador é maior, pero non excede de 7 mmol / L (como no exemplo anterior), faise un diagnóstico de prediabetes ou unha tolerancia á glucosa deteriorada. Esta condición é intermedia entre a norma e a enfermidade. Tales condicións préstanse ben á corrección da dieta, da actividade física e do uso da medicina tradicional.
Normalmente, os pacientes non necesitan un tratamento antiabético especial, especialmente se o peso é normal ou o paciente baixalo ata un índice de masa corporal inferior a 27 kg / m2. a falta de cambios na dieta e no estilo de vida, comeza a seguinte fase: a diabetes.
A insidiosidade da diabetes é que os niveis de azucre en xaxún poden ser normais, pero a enfermidade avanza. Por iso, adoitan empregarse estudos máis precisos para facer un diagnóstico: o nivel de hemoglobina glicada e o test de tolerancia á glicosa.
A hemoglobina glicada está probada no sangue, independentemente da hora do día ou da comida. Reflicte as flutuacións do azucre no sangue nos últimos 3 meses. Isto é posible porque a glicosa no sangue forma un composto estable con hemoglobina. A concentración de proteína glicada é maior, maior será o aumento do azucre durante este tempo.
Interpretación dos resultados da determinación de hemoglobina glicada (indicador en mmol / l):
- Por baixo do 5,7 hai un indicador normal.
- 7 - 6,4 - fase de diabetes latente, a tolerancia á glicosa redúcese.
- Se o nivel de glicosa no sangue é de 6,4 ou superior, entón é a diabetes.
 O segundo método para diagnosticar o estado do metabolismo dos carbohidratos mostra como o corpo afronta un aumento do azucre despois de comer. Normalmente, despois dun período de 1,5 a 2 horas despois de comer, a glicosa no sangue aparece nas células dos tecidos debido á acción da insulina liberada. O seu nivel volve ao que estaba no estómago baleiro.
O segundo método para diagnosticar o estado do metabolismo dos carbohidratos mostra como o corpo afronta un aumento do azucre despois de comer. Normalmente, despois dun período de 1,5 a 2 horas despois de comer, a glicosa no sangue aparece nas células dos tecidos debido á acción da insulina liberada. O seu nivel volve ao que estaba no estómago baleiro.
Na diabetes mellitus, a insulina non é suficiente nin a resistencia desenvolveuse. Entón, despois de comer, a glicosa permanece nos vasos, destruíndo a súa parede. Ao mesmo tempo, debido ao aumento do azucre, o paciente sente sede e fame constante, aumento da produción de urina e deshidratación. Pouco a pouco, outros síntomas da diabetes van uníndose.
O exame de tolerancia á glicosa crea condicións alimentarias. Para iso, despois dunha pausa na inxestión de alimentos (normalmente unha hora de 14 horas), o paciente mide o azucre no sangue inicial, e despois dá unha solución de glicosa na que contén 75 g. A medición repetida da glicemia realízase despois de 1 e 2 horas.
A etapa previa á diabetes caracterízase por un aumento 2 horas despois da inxestión de azucre en glicosa ata 7,81,0 mmol / L. Se os valores se atopan maiores ou iguais a 11,1 mmol / l, entón faise un diagnóstico de diabetes. Así, todos os números inferiores a 7,8 mmol / L poden atoparse nun estado normal do metabolismo dos carbohidratos.
Para o exame correcto de tolerancia á glicosa, deben seguirse as seguintes regras:
- Non debe haber enfermidades infecciosas.
- O día da proba, só podes beber auga.
- É imposible fumar durante o estudo e durante el.
- O nivel de actividade física é normal.
- Tomar medicación (calquera, que afecte especialmente o azucre no sangue) debe acordarse co seu médico.
A dieta non debe cambiar: é imposible limitar os alimentos ou tomar cantidades excesivas de alimentos e alcol. A inxestión de carbohidratos de polo menos 150 g por día. Pola noite (a última comida antes da análise), é necesario que o alimento conteña de 30 a 50 g de hidratos de carbono.
Nos nenos realízase unha proba de tolerancia á glicosa tomando glicosa, cuxa dose calcúlase en peso: 1,75 g por 1 kg, pero a cantidade total non pode superar os 75 g. Para as mulleres embarazadas, prescríbese un estudo entre as 24 e as 28 semanas do embarazo.
A proba non se mostra para valores superiores a 7 mmol / l (ao medilo nun estómago baleiro), especialmente se se detectan de novo tales valores.
Así mesmo, o infarto de miocardio, o trauma con gran perda de sangue, a cirurxía, o parto ou o sangrado uterino pesado dentro dun mes antes da proba son unha contraindicación para a súa aplicación.
As razóns do desenvolvemento de prediabetes
 Tanto os factores conxénitos (predisposición hereditaria) como os adquiridos poden causar unha diminución da tolerancia á glicosa. Os trastornos xenéticos pódense transmitir a parentes próximos que tiveron un curso de diabetes latente ou manifesto.
Tanto os factores conxénitos (predisposición hereditaria) como os adquiridos poden causar unha diminución da tolerancia á glicosa. Os trastornos xenéticos pódense transmitir a parentes próximos que tiveron un curso de diabetes latente ou manifesto.
O principal factor que acompaña e potencia os trastornos do metabolismo dos carbohidratos considérase a obesidade. O máis perigoso para o desenvolvemento da diabetes é a acumulación de graxa no abdome. Esta localización contribúe ao desenvolvemento da resistencia dos tecidos periféricos á insulina.
Así mesmo, a presenza do paciente de hipertensión arterial persistente, colesterol alto, síntomas de aterosclerose ou outras enfermidades vasculares aumenta o risco de desenvolver diabetes mellitus latente. Un estilo de vida sedentario e o uso de alimentos refinados que conteñen azucre e graxa animal fan máis probable a diabetes.
Hai unha serie de enfermidades nas que cómpre controlar os indicadores de glicosa no sangue para non perder a aparición de prediabetes. Estes inclúen:
- Enfermidade crónica do fígado.
- Procesos inflamatorios no páncreas.
- Función renal deteriorada.
- Gota
- Enfermidades do sistema endocrino no que se producen antagonistas da insulina.
- Tomar medicamentos hormonais, pílulas anticonceptivas, diuréticos durante un longo período de tempo.
- Tirotoxicosis.
- Se o paciente ten máis de 45 anos.
As razóns para o desenvolvemento da tolerancia deteriorada aos hidratos de carbono durante o embarazo son o sobrepeso, máis de 30 anos de idade, ovarios poliquísticos previos, abortos habituais, nacementos naturais, nenos ao nacer que pesan máis de 4,5 kg.
Por que diminúe a resistencia á glicosa?
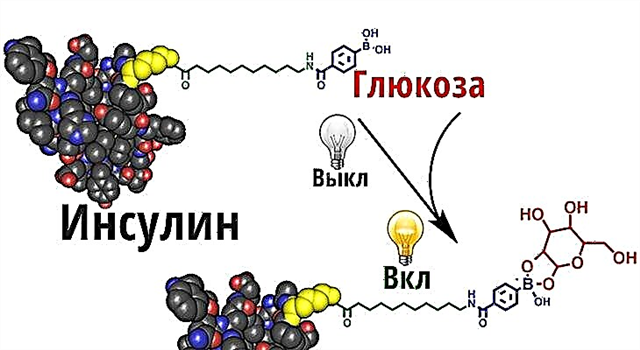
 Unha violación de tolerancia aos carbohidratos desenvólvese como resultado dunha combinación de cambios na secreción de insulina e unha diminución da sensibilidade das células do tecido. A produción de insulina actívase pola inxestión de alimentos (non necesariamente carbohidratos), e a súa liberación no sangue prodúcese cun aumento da concentración de glicosa no sangue.
Unha violación de tolerancia aos carbohidratos desenvólvese como resultado dunha combinación de cambios na secreción de insulina e unha diminución da sensibilidade das células do tecido. A produción de insulina actívase pola inxestión de alimentos (non necesariamente carbohidratos), e a súa liberación no sangue prodúcese cun aumento da concentración de glicosa no sangue.
Un aumento da formación de insulina prodúcese cando se expón a aminoácidos (leucina e arginina), hormonas: colecistokinina, hormona adrenocorticotrópica, péptido insulinotrópico dependente da glicosa, así como preparados de estróxenos, sulfonilurea. A secreción tamén aumenta cun contido excesivo de potasio, calcio, ácidos graxos libres no sangue.
A redución da formación de insulina prodúcese coa influencia do glucagón, unha hormona que tamén é producida no páncreas, pero por outras células.
Os principais órganos diana que dependen da exposición á insulina son o fígado, o músculo e o tecido adiposo. As células destes tecidos fanse insensibles (resistentes) á insulina. Como resultado, a absorción de glicosa nos tecidos periféricos diminúe, inhibe a síntese de glicóxeno e comeza o desenvolvemento de prediabetes.
A forma latente de diabetes tamén é causada por outras causas que poden levar á resistencia á insulina. Estes inclúen:
- Lugares crónicos de inflamación.
- Permeabilidade da capilaridade, que impide o movemento da insulina no tecido pola parede do vaso.
- Acidosis
- Cambios na estrutura da insulina.
- Aumento da actividade da glándula suprarrenal, hipófise ou placenta (durante o embarazo).
Síntomas de diabetes latente
 Pode que non apareza clínicamente unha diminución da tolerancia á glicosa nas primeiras etapas do desenvolvemento da patoloxía. A miúdo os pacientes teñen un exceso de peso corporal e o exame revela: xa está en xaxún normoglicemia (a glicosa no sangue periférica é normal ou un pouco maior), falta de glicosa nos ouriños.
Pode que non apareza clínicamente unha diminución da tolerancia á glicosa nas primeiras etapas do desenvolvemento da patoloxía. A miúdo os pacientes teñen un exceso de peso corporal e o exame revela: xa está en xaxún normoglicemia (a glicosa no sangue periférica é normal ou un pouco maior), falta de glicosa nos ouriños.
Os signos de prediabetes non son específicos, pero a súa identificación debería alertar ao médico e ao paciente. Na maioría das veces, a tolerancia á glucosa é acompañada de erupcións cutáneas, furunculose, coceira xenital ou da pel, hemorraxias, enfermidade periodontal e curación prolongada da ferida.
Pode producirse trastornos hormonais en forma de debilidade sexual, irregularidades menstruais, infertilidade e amenorrea.
Se o tratamento non se inicia a tempo, entón a clínica pode complementarse con síntomas típicos da diabetes:
- Aumento do apetito, especialmente para os doces.
- Sensación de sede e boca seca, aumento da inxestión de fluídos.
- Micción frecuente
- Diminución da inmunidade, enfermidades inflamatorias ou fúngicas frecuentes.
Tratamento con prediabetes
En casos normais, úsanse métodos non farmacéuticos para tratamento. Estes inclúen terapia dietética para diabetes e actividade física dosificada. O obxectivo principal do seu nomeamento é reducir o peso corporal co seu exceso. Polo tanto, a dieta limita a cantidade de calorías debida a hidratos de carbono simples e graxas de orixe animal.
Recoméndase comidas frecuentes en porcións pequenas 5 ou 6 veces ao día. A dieta debería ter moitas verduras frescas en forma de ensaladas ou zumes recén espremidos, alimentos proteicos en baixo contido de graxa, especialmente bebidas de peixe e leite azedo, queixo cottage.
Pódense usar produtos cárnicos, con excepción de carne graxa, carne de carne, conservas, graxa, embutidos graxos e produtos semi-acabados. Os primeiros pratos son preferibles para cociñar vexetariano.
Para previr a diabetes mellitus, recoméndase limitar e é mellor excluír completamente deste tipo de alimentos:
- Azucre, mel, marmelada.
- Zumes, néctar e bebidas azucradas embaladas.
- Repostería, pastelería.
- Pan branco, cocción.
- Bocados, patacas fritas.
- Comida rápida
- Froitas enlatadas.
Limítase ao uso de sêmola, arroz, patacas, pastas para un prato; para sobremesas non é preciso escoller plátanos, figos, uvas, datas, así como sobremesas, iogures doces.
Un requisito previo para a prevención da diabetes é a inclusión no réxime do día da actividade física. Pódense seleccionar en función das preferencias do paciente, pero a duración da sesión non debe ser inferior a 30 minutos ao día. Para persoas maiores, recoméndase sendeirismo, marcha nórdica, ioga, natación, exercicios terapéuticos, baile.
Para evitar un aumento do azucre no sangue, así como para mellorar os procesos metabólicos, recoméndase usar infusións e decoccións de herbas: follas de nogueira, froitos vermellos e chokeberry, herba galega, follas de faba, follas de arándano para diabete ou lingonberry, framboesa, raíces de dente de león, achicoria.
O vídeo neste artigo dá recomendacións para reducir o azucre no sangue.