A glicosa no sangue aumenta moitos trastornos vasculares e metabólicos, que á súa vez conducen a consecuencias irreversibles en case todos os tecidos do corpo, incluídos os órganos vitais. Para previr as complicacións da diabetes, os pacientes reciban o tratamento canto antes para normalizar a glicosa.

Ademais da glicemia, o nivel de presión arterial e os factores hereditarios tamén afectan a taxa de complicacións. Nalgúns pacientes con control glicémico inadecuado, os trastornos comezan décadas despois, pero a gran maioría dos diabéticos experimentan os cinco anos despois da enfermidade. A enfermidade do tipo 2, por regra xeral, diagnostícase demasiado tarde cando os primeiros problemas xa comezaron nos pacientes.
Cales son os tipos de complicacións na diabetes?
As complicacións da diabetes normalmente divídense en dous grupos de volume - agudos e tardíos. As condicións agudas inclúen condicións que se desenvolven durante un período de horas, en casos extremos, ao longo de varios días. A súa causa é bastante baixa ou moi elevada de azucre nos buques. En ambos os casos, comezan múltiples cambios no metabolismo e na función do órgano, prodúcese unha coma e logo un desenlace fatal. Ao paciente precisa atención médica inmediatarestaurar as funcións do corpo na unidade de coidados intensivos.
A diabetes e as subidas de presión serán cousa do pasado
- Normalización do azucre95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte golpe de corazón90%
- Desfacerse da presión arterial alta 92%
- O aumento da enerxía durante o día, mellorando o sono durante a noite -97%
As complicacións posteriores acumulan durante décadas, a súa causa é a diabetes descompensada. Canto maior sexa o azucre medio no sangue, máis activamente desenvolven trastornos. As complicacións tardías actúan en tecidos e vasos nerviosos a nivel macro e micro. En primeiro lugar, o traballo dos órganos máis vulnerables está perturbado: os riles e os ollos. En última instancia, un diabético recolle todo un "grupo" de enfermidades crónicas: desde nefropatía ata un pé diabético. Nos nenos, a maioría das complicacións aparecen durante a puberdade.
Complicacións agudas en diabéticos
Non só un diabético, senón que os seus familiares deben ter coñecemento de posibles opcións de complicacións agudas. En todos os casos, estes son coma. Debense a unha descompensación severa de diabetes mellitus (coma hiperosmolar e cetoacidótica), ou por unha sobredose de axentes hipoglucemicos (coma hipoglucemiante) ou por unha formación excesiva de lactato baixo a influencia de causas externas (coma de acidosis láctica). Non sempre é posible recoñecer complicacións agudas na fase inicial. A medida que aumenta a gravidade da enfermidade, o paciente morre rapidamente, necesita a axuda doutros.
Hipoglucemia
Considérase que a hipoglicemia en persoas saudables é unha caída do azucre por baixo de 2,6 se hai síntomas característicos: excitación, tremores internos, fame, dor de cabeza, sudoración activa, incapacidade de concentración. Se estes signos están ausentes, considérase un limiar crítico de 2,2 mmol / L. Con diabetes, a percepción de hipoglucemia pode verse prexudicada. Os pacientes, que adoitan padecer gotas de azucre, non sempre os senten. Pola contra, con glicosa aumentada constantemente, os síntomas pódense sentir cando o azucre baixa a 5. Coa terapia farmacéutica, a glicemia aumenta ata un límite inferior de 3,3.
Considérase que a hipoglucemia leve é a que logrou deter o paciente por si só, independentemente do nivel de azucre e da gravidade dos síntomas. Cada diabético tipo 1 atopaos polo menos unha vez por semana, aínda que se compense a enfermidade.
As complicacións hipoglucemias graves inclúen condicións nas que os diabéticos requiren a axuda de outsiders. O 4% dos pacientes con diabetes morre por hipoglucemia grave. Na maioría dos casos, a causa da morte non é a fame cerebral (consecuencia directa da falta de glicosa nos vasos), senón factores relacionados: intoxicación, alteracións do ritmo cardíaco, trombose. A frecuencia de hipoglucemia grave: diabetes tipo 1 - 0,08-0,14 casos ao ano por persoa, tipo 2 - 0,03-0,11 casos.
>> Que facer coa hipoglucemia - primeiros auxilios
Coma cetoacidótica
A cetoacidosis desenvólvese debido a unha grave descompensación da diabetes. Os seus sinais son azucre elevado no sangue (> 13,9), corpos de cetonas na urina (> ++) e sangue (> 5), acidosis metabólica (pH sanguíneo <7,3), conciencia deteriorada a diferentes niveis. Durante a vida, o coma cetoacidótico desenvólvese no 1-6% dos diabéticos, os pacientes con azucre crónicamente altos teñen maior risco. Dos peites hiperglicémicos, o cetoacidótico é máis común que o resto, aforran o 90% dos pacientes ingresados en coidados intensivos. O risco de morte é maior en individuos con numerosas complicacións tardías de diabetes e outras enfermidades concomitantes.
>> Coma cetoacidótica - signos e tratamento
Coma hiperosmolar
A hiperglucemia grave tamén é a causa desta complicación, pero os trastornos metabólicos desenvólvense doutro xeito. A cetose e a acidosis en pacientes están ausentes, o azucre aumenta bruscamente ata 35 mmol / L e aumenta a osmolaridade (densidade) do sangue e comeza a deshidratación grave.
O coma hiperosmolar é 10 veces menos común que o cetoacidótico. Un paciente típico é unha persoa maior con diabetes tipo 2. Os factores de risco son as enfermidades infecciosas femininas. Un terzo dos pacientes en coma hiperosmolar non sabían antes que tiñan diabetes.
Esta complicación é bastante difícil de detectar na fase inicial, xa que un diabético ten só síntomas de alto nivel de azucre e deshidratación. É imposible prever como comezan a desenvolverse os trastornos metabólicos. Os resultados mortais con coma hiperosmolar son máis comúns que cos coma cetoacidóticos: a mortalidade media é do 12-15%, se o tratamento comezou en estado grave - ata o 60%.
Sobre coma hiperosmolar - //diabetiya.ru/oslozhneniya/giperosmolyarnaya-koma.html
Coma hiperlactacidémico
En pacientes con diabetes, os lactatos poden acumularse no sangue. Trátase de produtos metabólicos que en persoas saudables son consumidas polo fígado en tempo e forma. Se por algún motivo este proceso non é posible, desenvólvese a acidosis láctica. A complicación caracterízase por un alto nivel de ácido láctico nos vasos, unha gran diferenza aniónica. A deshidratación normalmente está ausente. Cando a acidosis láctica entra nun estadio grave, todo tipo de metabolismo é perturbado, comeza unha intoxicación grave.
A coma hiperlactacidémica (ácida láctica) é o coma máis raro e perigoso. As complicacións ocorren no 0,06% dos diabéticos, para a maioría dos pacientes (segundo varias estimacións, do 50 ao 90%), remata de forma letal. Coa enfermidade tipo 2, o risco de acidosis láctica aumenta:
- sobredose de metformina;
- descompensación da diabetes;
- alcoholismo;
- alta actividade física;
- insuficiencia hepática, cardíaca, renal ou respiratoria;
- anemia
- idade avanzada
Cantos máis factores estean presentes ao mesmo tempo, maior será a probabilidade de acidosis láctica.

Complicacións tardías en diabéticos
Con diabetes mellitus mal compensado, os trastornos nos vasos e as fibras nerviosas fórmanse gradualmente. Como resultado, partes do corpo e órganos enteiros están privados dunha alimentación normal, xorden enfermidades crónicas que empeoran significativamente a vida dos pacientes, levan a discapacidade e morte prematura. Tales complicacións diabéticas chámanse tarde, porque o seu desenvolvemento require anos, ou incluso décadas. Por regra xeral, os primeiros signos de trastornos son diagnosticados 5 anos despois do inicio da enfermidade. Un mellor control da glicosa, as complicacións da diabetes comezarán máis tarde.
As complicacións posteriores divídense en 3 grandes grupos, cada un dos cales leva ao desenvolvemento de varias enfermidades crónicas:
- microvascular
- macrovascular
- neuropatía.
Complicacións microvasculares
O grupo inclúe microangiopatías diabéticas. Trátase de lesións dos vasos máis pequenos do noso corpo: capilares, vénulas e arteriolas. As microangiopatías atópanse só en diabéticos; ningunha outra enfermidade leva a tales trastornos.
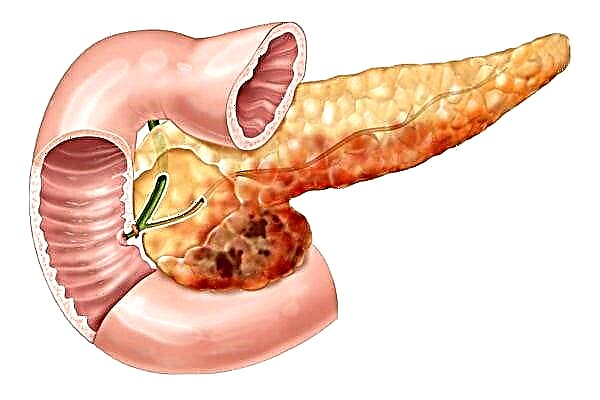
A principal causa de complicacións microvasculares é un cambio nas paredes dos vasos sanguíneos baixo a influencia da glicación, que á súa vez depende do nivel de azucre no torrente sanguíneo. Un exceso de radicais libres e un maior contido en lípidos no sangue, característico da diabetes tipo 2, acelera o desenvolvemento da enfermidade. Como resultado, as paredes dos vasos sanguíneos se expanden excesivamente, estíranse, fanse máis delgadas e aparecen hemorragias periódicamente. O crecemento non controlado de novos barcos, que sen unha alimentación adecuada tamén colapsan rapidamente.
Se este proceso non se detén a tempo, os órganos vitais poden quedar sen subministración de sangue. As complicacións microvasculares danan principalmente a retina e os glomérulos renales.
Complicacións macrovasculares
As macroangiopatías son consecuencia da aterosclerose, que non só ocorre en diabéticos. Non obstante, estas complicacións poden atribuirse con seguridade aos diabéticos, xa que ocorren 3,5 veces máis a miúdo con trastornos do metabolismo dos carbohidratos. As consecuencias da macroangipatía son enfermidades coronarias, deterioración da patencia de vasos periféricos, isquemia cerebral, accidente vascular cerebral.
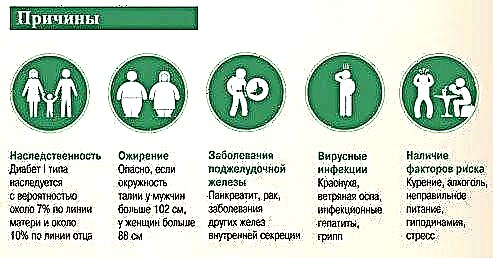
Factores que aumentan o risco de complicacións vasculares:
- a duración da diabetes;
- hiperglucemia, un nivel de GH> 6% é crítico;
- resistencia á insulina;
- niveis elevados de insulina característicos da diabetes tipo 2;
- hipertensión
- violación da relación de lípidos no sangue;
- exceso de peso;
- idade avanzada;
- tabaquismo e alcoholismo;
- herdanza.
Neuropatía
A neuropatía diabética tamén é consecuencia dun aumento da glicemia. Baixo a influencia do azucre, o sistema nervioso central ou periférico está afectado. En presenza de microangiopatía nos vasos que serven as fibras nerviosas, a neuropatía desenvólvese máis rápido.
Esta complicación ten síntomas específicos: adormecemento, queimaduras, picos de oca, menor limiar de sensibilidade. As extremidades inferiores son as primeiras en sufrir, coa progresión dos trastornos, as mans, o estómago e o peito do diabético poden verse afectadas.
A dor con neuropatía pode privar completamente a unha persoa de sono normal, provocando unha depresión grave. Ela literalmente esgota o paciente; en casos complexos, só os opioides poden eliminalo. As violacións de sensibilidade conducen a que o diabético non sente lesións leves, queimaduras, escorrentes e comece o tratamento só con infección de feridas. Ademais, coa diabetes, a capacidade rexeneradora dos tecidos diminúe. Xunto coa angiopatía, a neuropatía pode provocar danos no tecido complexos ata a necrose. Na maioría das veces, estas complicacións desenvólvense nas plantas dos pés (pé diabético).
É imposible predecir a función de que órgano interferirá coa neuropatía. Pode aparecer mareo, arritmias, problemas dixestivos, micción, erección, sudoración e moitos outros trastornos.

Complicacións crónicas
A angiopatía e a neuropatía conducen a unha variedade de enfermidades crónicas. Calquera órgano ou sitio dos tecidos pode danarse na diabetes mellitus. Os ollos, riles e pés adoitan sufrir primeiro.
As complicacións crónicas máis comúns:
| A enfermidade | Descrición | Posibles consecuencias |
| Retinopatía | Danos na retina. Vai acompañado de hemorragias, edema, proliferación incontrolada da rede vascular. Despois de 8 anos de enfermidade, a metade dos diabéticos son diagnosticados. | Desapego de retina, perda de visión. A retinopatía é a causa máis común de cegueira na vellez. |
| Nefropatía | A microangiopatía nos glomérulos renais contribúe á súa substitución por tecido cicatricial. A función renal pérdese gradualmente. A nefropatía máis a miúdo que outras complicacións leva á discapacidade, ocorre nun 30% dos diabéticos. | Edema, hipertensión, intoxicación. En casos avanzados - insuficiencia renal, transferencia do paciente a hemodiálise. |
| Encefalopatía | Danos cerebrais por desnutrición. Na etapa asintomática inicial, está presente en case todos os diabéticos. A encefalopatía máis perigosa en nenos con enfermidade tipo 1. | Enxaqueca grave, capacidade de psique, parálise parcial, problemas de memoria, diminución da intelixencia. |
| Pé diabético | Un complexo de trastornos anxiopáticos e neuropáticos nos pés. A miúdo acompañado de artropatía. A pel, os músculos, as articulacións, os ósos están afectados. | Curación de feridas longas, úlceras tróficas, necrose tisular. É a causa máis común de amputación das extremidades inferiores. |
| Artropatía | Disfunción articular. Acompañado de dor, mobilidade prexudicada, inflamación. | Pérdida parcial da función motora. |
| Disfunción eréctil | Violación do subministro de sangue e sensibilidade do pene. Con diabetes, a disfunción ocorre na metade dos homes. | Falta persistente de erección. >> Sobre a impotencia da diabetes |
| Dermopatía | Zonas de pel adelgazada, seca e atrofiada, externamente semellantes á pigmentación ou aos efectos dunha queimadura. | Normalmente é un defecto exclusivamente cosmético, a coceira raramente é posible. |
Características do desenvolvemento de complicacións na diabetes tipo 1 e tipo 2
As estatísticas rusas sobre as complicacións da diabetes, a táboa mostra os datos para 2016 obtidos de institucións médicas.
| Indicadores | % do total de diabéticos | |
| 1 tipo | 2 tipo | |
| Neuropatía | 34 | 19 |
| Retinopatía | 27 | 13 |
| Nefropatía | 20 | 6 |
| Hipertensión | 17 | 41 |
| Macroangiopatía | 12 | 6 |
| Pé diabético | 4 | 2 |
| Complicacións agudas con coma | 2,1 | 0,1 |
| Trastornos do desenvolvemento nos nenos | 0,6 | - |
Non se estima o interese nesta táboa, xa que aquí se indican complicacións. As violacións precoz só se poden detectar cun exame completo, que non todos os pacientes poden permitirse.
O segundo tipo de diabetes ten moitos factores que aumentan o risco de complicacións: vellez, obesidade, deterioración da composición de lípidos no sangue. Por iso, os científicos non están de acordo categoricamente coas estatísticas anteriores. Confían en que a saúde dos pacientes con diabetes tipo 1 estea mellor controlada, mentres que se detectan complicacións da diabetes tipo 2 nunha fase tardía.
Pode que a enfermidade do tipo 2 non apareza durante moito tempo, pero as complicacións comezan a desenvolverse xa no período de prediabetes. Antes do diagnóstico da enfermidade leva unha media de 5 anos. Para detectar a diabetes antes, durante os exames médicos periódicos, a poboación adulta fai un exame de glicosa. Este estudo axudará a identificar a diabetes mellitus existente, pero non a condicións previas. Os primeiros trastornos de hidratos de carbono pódense diagnosticar coa axuda dun exame de tolerancia á glicosa, que non está incluído no plan de exploración clínica, e terá que tomalo vostede mesmo.
Prevención de complicacións: como previr
Cómpre lembrar que a diabetes desenvolve complicacións só con alto contido de azucre. Nin un só diabético pode evitar completamente a hiperglicemia, pero todos poden reducir o seu número.
Para compensar mellor a diabetes é necesaria a corrección do tratamento:
- Cambio na nutrición. Porcións pequenas, falta de hidratos de carbono rápidos, composición reflexiva e contido calórico dos alimentos é un paso esencial para o azucre normal.
- Actividade física. Mínimo obrigatorio: 3 leccións de 1 hora semana. O exercicio diario mellorará a compensación da diabetes.
- Control glicémico regular. As frecuentes medicións de azucre atopáronse para aumentar a adhesión do paciente ao tratamento e axudar a baixar os niveis de hemoglobina glicada.
- Non teñas medo de aumentar a dose de comprimidos dentro dos límites permitidos pola instrución. As complicacións debido ao alto contido de azucre son moito máis perigosas que os posibles efectos secundarios.
- Se os axentes hipoglucémicos non dan glicemia normal, necesítase insulina. O mellor control da diabetes está actualmente proporcionado por un réxime intensivo de insulinoterapia con análogos de insulina e unha bomba de insulina.
O estadio inicial das complicacións pódese curar completamente. Despois só se trata da prevención da progresión dos trastornos existentes.