A pencreatite crónica é unha enfermidade inflamatoria e distrófica progresiva do páncreas, o que leva a unha violación das súas funcións secretorias externas e internas. Caracterízase por un curso ondulado e se declara ataques dolorosos acompañados de trastornos dispepticos - náuseas, vómitos, flatulencias e outros signos característicos.
Razóns
A pancreatite considérase crónica se a súa duración é de polo menos seis meses. A medida que a patoloxía se desenvolve, a estrutura do páncreas cambia, e a funcionalidade diminúe. Na maioría das veces, os homes padecen pancreatite, que está en certa medida relacionada coa súa adicción ao alcol.
Cabe destacar a mortalidade relativamente elevada por agravamento da pancreatite crónica. Segundo as estatísticas, rolda o 10% nos primeiros 10 anos despois do diagnóstico e case o 50% nas dúas décadas seguintes.
Unha característica da enfermidade é un longo período latente (latente), durante o cal non se producen síntomas ou son moi leves. A exacerbación da pancreatite crónica é unha condición moi perigosa, que require un tratamento complexo con drogas.
A pesar de avances significativos no diagnóstico e tratamento da pancreatite, o número de casos segue crecendo por varias razóns. En primeiro lugar en importancia é o abuso de bebidas alcohólicas. O segundo lugar "honorable" está ocupado por enfermidades do tracto biliar, fígado e 12 úlceras duodenais.
O feito é que cunha violación das funcións do sistema biliar, a bile pode entrar no páncreas, provocando así a súa irritación. É por iso que as persoas con pancreatite crónica adoitan ter colecistite.
Entre os factores de alto risco inclúense:
- alimentación excesiva e adicción aos graxos e fritos;
- exceso de peso;
- tomar certos medicamentos;
- infeccións anteriores;
- tensións nerviosas, especialmente fortes e prolongadas.
Síntomas
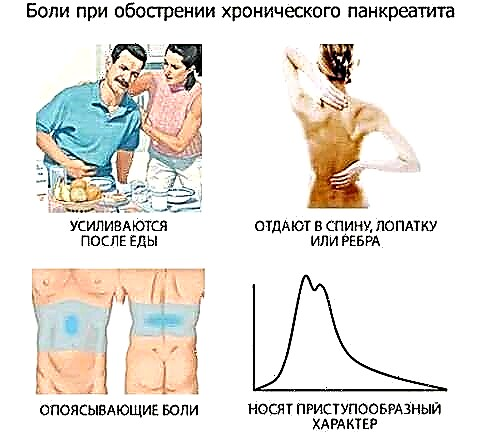
Os síntomas de agravamento da pancreatite crónica desenvólvense moi rapidamente. Literalmente nun día, o estado do paciente empeora rapidamente e prodúcese dor severa baixo as costelas, no lado esquerdo. Moitas veces, a síndrome da dor disfrazase doutras patoloxías e pódese sentir na parte traseira e no peito.
Un signo característico de exacerbación é a dor de correa que se estende polo estómago e os lados. Xunto coa dor ou algún tempo despois da súa aparición, prodúcese náuseas converténdose en vómitos e trastornos molestos.
A exacerbación da pancreatite crónica en adultos pode ir acompañada de febre e febre, branqueamento da pel, falta de respiración, caídas de presión arterial e cefalea.
Se sospeitas dun ataque, debes chamar a unha ambulancia e antes da chegada dos médicos excluír a actividade física. Para aliviar a afección, pode aplicar unha compresa fría na localización da dor. Está prohibido consumir calquera alimento; só pode beber auga sen auga sen gas en porcións pequenas.
Non se pode tomar ningún medicamento agás antiespasmódicos (No-shpa, Papaverin, Drotaverin). Se é posible, é mellor inxectar. Para reducir a intensidade do síndrome da dor axudaralle a sentar o corpo co corpo inclinado cara adiante.
A exacerbación da pancreatite crónica pode durar de cinco días a dúas semanas. Esta duración débese á incapacidade de recuperarse rapidamente do páncreas. Por iso, é necesario obter consellos médicos e recomendacións sobre como tratar a enfermidade.
Diagnósticos
Para as persoas que padecen pancreatite crónica, é característico un tinte amarelado da pel debido ao estancamento da bilis. Ademais, estes pacientes adoitan ser diagnosticados con diabetes tipo 2 e síndrome anémico.
Para visualizar o páncreas e a prevalencia do proceso patolóxico, preséntanse estudos instrumentais: ecografía, radiografía, tomografía computarizada ou resonancia magnética. Estes métodos poden complementarse con probas de diagnóstico:
- lunda;
- pancreosemina-secretina;
- elastase;
- ácido clorhídrico.

A imaxe por resonancia magnética é un dos métodos de investigación máis precisos e informativos; permite diferenciar a pancreatite crónica coa inflamación aguda
A proba de pancreosemina-secretina, que permite identificar a disfunción do páncreas, considérase o estándar de diagnóstico de ouro. Durante o procedemento, adminístrase unha sonda de dobre lumen ao paciente baixo control de raios X. Coa súa axuda tómanse mostras do contido do estómago e do intestino.
O estudo realízase cun estómago baleiro, prexeccións prexudiciais de pancreosemina e secretina. Na pancreatite crónica, o volume total de secreción pancreática e a concentración de bicarbonatos diminúen e o nivel de enzimas, pola contra, aumenta.
 Dieta para a exacerbación do páncreas
Dieta para a exacerbación do páncreasSe se detecta alcalinidade bicarbonato nos resultados da proba, hai todas as razóns para sospeitar do desenvolvemento do proceso oncolóxico.
A precisión diagnóstica da proba de pancreosemina-secretina é moi alta en comparación con outros métodos de sonda. Se é necesario, o médico asistente pode dirixir a gastroscopia, endoscopia (ERCP) ou biopsia.
É de destacar que hai máis de 90 métodos para diagnosticar a pancreatite, pero está lonxe de ser sempre posible identificar a enfermidade nun primeiro momento.
Con calquera forma de pancreatite, a composición química de sangue, orina e feces cambia. Por tanto, prescríbese unha proba de sangue xeral e bioquímica, a análise de orina e un coprograma. Ademais, avalíase o equilibrio auga-electrólito do sangue, que neste caso amosará unha diminución dos niveis de calcio e unha deficiencia de fluído no leito vascular. Isto está cheo de colapso e trastornos graves do sistema cardiovascular.

A análise das feces (coprograma) permite determinar a preservación da función dixestiva, os seus principais indicadores son a consistencia, a cor, o cheiro e a presenza de impurezas
Tratamento: principios xerais
O tratamento da pancreatite crónica en fase aguda realízase nun hospital, xa que existe o risco de desenvolver choque hipovolémico (unha forte diminución do volume de sangue circulante) e outras complicacións. Nos dous ou tres primeiros días é necesaria a fame completa, no terceiro ou cuarto día, permítese a comida en porcións pequenas, non superior a 200 ml.
A maior parte da dieta debe ser hidratos de carbono en forma líquida - cereais, puré de sopas e xelea. As graxas de orixe animal están estrictamente limitadas e está prohibido comer carne, caldos de peixe, carne e conservas. Non é aceptable o uso de verduras e froitas frescas, alimentos en bruto e alcol.
Algúns pacientes poden requirir aspiración continua de zume gástrico por unha sonda durante varios días. Para tratar a agravación da pancreatite, comezan coa administración intravenosa de inhibidores da bomba de protóns, bloqueadores de receptores de histamina H2, antiácidos e medicamentos para a dor. Posteriormente, pasan a formas de comprimidos de drogas.

Non-spa é un dos poucos medicamentos que o propio paciente pode usar durante un ataque
Dado que a pancreatite en forma aguda vai acompañada de vómitos e diarrea repetidos, a perda de líquido é complementada por contagotas con sal.
O tratamento cirúrxico de agravación da pancreatite crónica é extremadamente raro no caso de inflamacións graves, que non é susceptible de termo conservador. Ás veces é imposible realizar a operación debido á situación caótica das áreas danadas en todo o órgano. Esta situación é característica da pancreatite exacerbada debida ao alcolismo, e as recaídas son case inevitables.
Alivio da dor
Para dor moderada, prescríbense No-shpa, Buskopan, Papaverin, Drotaverin, Baralgin, Paracetamol, Trigan-D e Pentalgin. En casos excepcionais, se o paciente non tolera os analxésicos e antiespasmódicos, úsanse antiinflamatorios non esteroides. Isto débese ao seu efecto agresivo sobre a mucosa gastrointestinal.
Antenzimas e antibióticos
Con hiperfunción do páncreas, o tratamento para a exacerbación da pancreatite crónica complétase con antienzimas. Inhiben a síntese de enzimas, proporcionando así descanso funcional ao órgano inflamado. Ademais, a terapia antienzima evita o desenvolvemento de complicacións como a necrose pancreática.
A terapia con antenzimas realízase só en condicións estacionarias baixo supervisión médica. Os fármacos adminístranse por vía intravenosa moi lentamente, xa que a maioría deles son alérgenos fortes. Se é necesario, pódense administrar antihistamínicos en paralelo.
Os medicamentos seguintes pertencen ao antienzima:
- Contrikal;
- Gordox;
- Pantripina;
- Trasilol;
- Fluorouracil, Fluorofur, Ribonuclease (citostáticos).
Nalgúns casos, úsanse antibióticos - por exemplo, con inflamación da papileta duodenal. Para combater a infección bacteriana, prescríbese Azitromicina, Doxiciclina, Cefaperazona, Ampioks, Cefuroxime.

Durante unha exacerbación do páncreas, o paciente móstrase urxente no hospital para ter unha terapia adecuada
Enzimas e antiácidos
Despois do alivio de síntomas agudos, o médico pode prescribir medicamentos que conteñen enzimas: Pancreatina, Creon, Mezim, Panzinorm, Enzistal, etc. A recepción deste grupo permite obter:
- descarga do páncreas debido á subministración adicional de encimas;
- mellora da absorción de hidratos de carbono e proteínas;
- normalización do proceso dixestivo;
- elimina os síntomas da dispepsia: flatulencias, inchacións, náuseas e vómitos.
A viabilidade de usar antiácidos débese á irritación da mucosa gástrica durante a liberación de encimas pancreáticas. A acidez do zume gástrico aumenta e provoca a miúdo o desenvolvemento de gastrite e úlceras. Para deter este proceso, prescríbense medicamentos para reducir a síntese de ácido clorhídrico ou a súa concentración. Os máis eficaces para a pancreatite son Maalox, Almagel e Foshalugel.
Paralelamente aos antiácidos, os bloqueadores H2 poden usarse para reducir a taxa de formación de secrecións gástricas, o que tamén reduce a acidez. Despois de tomar tales drogas, o malestar abdominal causado pola irritación das mucosas desaparece.
Alimentación dietética
A dieta para a pancreatite é extremadamente importante en calquera momento e, o máis rápido posible despois do xaxún terapéutico, é necesario introducir gradualmente produtos dixestibles na dieta. É inaceptable cambiar inmediatamente á dieta habitual, xa que a pancreatite pode empeorar de novo.

Debe comer a miúdo, ata 8 veces ao día, pero en racións pequenas, a partir de 50 gr. á vez Que podo comer nos primeiros 5-8 días despois de saír do xaxún:
- cereais líquidos na auga;
- sopas sen puré e sen sal, caldos de cereais, excepto millo e millo;
- pan de onte ou branco seco;
- xelea e xelatinas de froitas sen azucre engadido.
A nutrición de poucas calorías non se corresponde coas normas fisiolóxicas e non satisface completamente as necesidades do corpo, polo que non se recomenda sentarse nunha dieta así durante máis dunha semana. Non obstante, os alimentos con hidratos de carbono menos estimulan a produción de encimas pancreáticas, o que os fai imprescindibles. Nos días seguintes, introdúcense produtos proteicos: soufflé de cuajas e budín, tortilla ao vapor, ovos e carne torcida fervida.
Sen exacerbación, aos pacientes con pancreatite crónica móstrase a dieta nº 5, que usa amplamente produtos naturais de inhibidores naturais de encimas proteolíticos - patacas, soia, claras de ovo, fariña de avea. É desexable substituír as graxas animais por graxas vexetais, xa que soportan o proceso inflamatorio e poden causar molestias dixestivas.
A duración total do tratamento para a exacerbación da pancreatite crónica é de media aproximadamente un mes, despois do cal o paciente séntese satisfactorio e pode volver á vida normal. É difícil prever cal será o período de remisión, xa que o risco de recaída permanece o suficientemente alto.