 Na diabetes mellitus, baixo a influencia de cambios patolóxicos nos procesos metabólicos, prodúcense múltiples complicacións que afectan as funcións dos sistemas internos do corpo.
Na diabetes mellitus, baixo a influencia de cambios patolóxicos nos procesos metabólicos, prodúcense múltiples complicacións que afectan as funcións dos sistemas internos do corpo.
Case todos os órganos están afectados, incluída a pel.
As manchas, as úlceras, as zonas endurecidas da pel son unha manifestación frecuente da enfermidade en diabéticos.
Causas das lesións na pel
Os trastornos do metabolismo dos carbohidratos, característicos da diabetes mellitus, provocan a formación dun maior contido de insulina no corpo ou, con falta de hormona, un aumento da concentración de azucre no sangue. Un exceso de insulina ou glicosa leva a desnutrición do tecido da derme e cambios estruturais nas células epiteliais. A acumulación de produtos de degradación metabólica nas células provoca danos nos folículos pilosos.

O alto contido en azucre afecta negativamente á circulación sanguínea e á función das terminacións nerviosas situadas na pel. Isto leva a unha diminución da sensibilidade das extremidades, un aumento da tendencia a danar as pernas. Ademais, debido á enfermidade, as defensas do corpo están debilitadas e a función da rexeneración dos tecidos brandos está afectada.
Como resultado, os diabéticos non notan inmediatamente as feridas que aparecen no corpo, debido á baixa velocidade de recuperación das células, as feridas non se curan durante moito tempo e, debido á debilitada inmunidade, infeccións bacterianas ou fúngicas únense.
Así, as causas das manchas da pel na diabetes inclúen:
- glicosa en sangue;
- alta concentración de insulina (resistencia á insulina);
- violación da circulación sanguínea nas extremidades;
- diminución da inmunidade;
- danos no sistema nervioso (neuropatía);
- unha reacción alérxica ás drogas de insulina e de azucre;
- infeccións fúngicas e bacterianas.
Hai varios factores que poden provocar o desenvolvemento da patoloxía:
- Obesidade Á xente obesa ten dificultades para detectar danos no corpo. Ademais, en tales pacientes aumentan a transpiración e aumentan os grandes pliegues da pel, o que leva á aparición dunha erupción cutánea, escorrentes, calos e facilita a penetración da infección.
- Dependencia de nicotina e alcol. Os malos hábitos aumentan a deshidratación da pel e contribúen á vasoconstricción, o que prexudica a circulación sanguínea.
- Levar zapatos axustados e incómodos. Isto leva á aparición de callos e fregues.
- Coidado da pel inadecuado. Como resultado, a pel seca, aparecen zonas engrosadas e rachaduras.
- A vellez. Os cambios relacionados coa idade provocan unha diminución do ton da pel e un secado da pel, especialmente nas pernas, na ingle e no perineo.
Os intentos de auto-medicar feridas en presenza de diabetes contribúen á progresión das enfermidades da pel e á aparición de complicacións.
Manchas vermellas na dermatopatía diabética

Granuloma anular diseminado
No fondo dunha alta concentración de glicosa no sangue e dunha micción rápida, o subministro de sangue para os tecidos é perturbado e aparecen signos de deshidratación.
Como resultado, a condición da pel cambia, vólvense rugosas, aparecen áreas engrosadas no pé, a pel faise seca e lenta, fórmanse gretas no talón. Dáse picazón e pelado, o pelo comeza a caer.
A pel cambia de cor: pódese observar unha tonalidade gris ou amarela. Debido a capilares dilatados, un rubor (rubeose diabética) aparece nas fazulas, que moitas veces se pode ver en nenos con diabetes.
As patoloxías cutáneas pódense dividir en varios grupos:
- medicinal: derivados dos antecedentes da insulina terapéutica e tomando medicamentos para reducir o azucre (dermatose alérxica, urticaria, lipodistrofia postinxección, eczema);
- primarias: enfermidades que se desenvolveron debido a angiopatía e trastornos metabólicos (xantomatosis, necrobiose lipoide, ampollas diabéticas, dermatopatía diabética);
- secundario: infección con bacterias ou fungos no fondo de trastornos endocrinos.
O tratamento das lesións na pel complícase cunha diminución da taxa de rexeneración dos tecidos brandos, polo tanto, continúa durante moito tempo, con frecuentes recaídas.
 En pacientes con diabetes de longa duración, fórmase a angiopatía. A manifestación da patoloxía é a dermopatía diabética (ver foto), que afecta a miúdo aos homes de idade media e anciáns.
En pacientes con diabetes de longa duración, fórmase a angiopatía. A manifestación da patoloxía é a dermopatía diabética (ver foto), que afecta a miúdo aos homes de idade media e anciáns.
O principal síntoma son as manchas marróns, cubertas de escamas, indoloras e non coceiras, que aparecen nas dúas extremidades e desaparecen de xeito independente ao cabo dun par de anos.
Se a diabetes non dura moito, a aparición de manchas redondas de borgoña cun contorno claro é un signo de eritema. Tales lesións son grandes, a miúdo aparecen no corpo e van acompañadas dunha leve sensación de formigueo. As manchas desaparecen ao cabo duns días sen ningún tratamento.
 Os diabéticos obesos desenvolven unha complicación como a acantose negra (ver foto). As manchas marróns aparecen nas axilas e os pregamentos do pescozo.
Os diabéticos obesos desenvolven unha complicación como a acantose negra (ver foto). As manchas marróns aparecen nas axilas e os pregamentos do pescozo.
Na zona danada, a pel é aveludada ao tacto, cun patrón de pel claro.
Posteriormente, fórmase un punto negro dende o punto. A enfermidade é máis frecuentemente benigna e os puntos desaparecen pronto, pero tamén se produce unha forma maligna de patoloxía.
O mesmo escurecemento pode ocorrer nas articulacións dos dedos. As lesións da pel similares ocorren como consecuencia dun exceso de insulina no corpo, o que ocorre coa resistencia á insulina.
Manifestacións de necrobiose lipoide
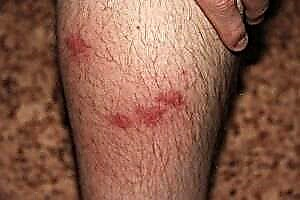
 Necrobiose lipoide - que é? Esta é unha lesión patolóxica da pel nas pernas, derivada da falta de insulina. A enfermidade obsérvase máis a miúdo en mulleres que padecen diabetes mellitus tipo 1.
Necrobiose lipoide - que é? Esta é unha lesión patolóxica da pel nas pernas, derivada da falta de insulina. A enfermidade obsérvase máis a miúdo en mulleres que padecen diabetes mellitus tipo 1.
Primeiro aparecen manchas vermellas nas pernas (ver foto), levantadas por encima da pel, logo crecen e convértense en placas atróficas sen forma.
Unha mancha afundida marrón está no centro, no lugar da que se forma unha úlcera dolorosa co paso do tempo.
A terapia complexa da enfermidade da pel consiste nas citas seguintes:
- medicamentos para a restauración do abastecemento de sangue (Aevit, Curantil, Trental);
- tratamento de mancha con Fluorocort, Dimexide, Troxevasin;
- insulinoterapia para úlceras e inxeccións de heparina;
- medicamentos que normalizan o metabolismo dos lípidos (Lipostabil, Clofibrate);
- terapia con láser;
- fonoforesis con hidrocortisona.
En casos difíciles úsase cirurxía plástica.
Erupcións cutáneas
 Outra forma de dano dermatolóxico na diabetes é a aparición de picazón nos pregamentos da pel. Normalmente, a patoloxía ocorre dentro dos cinco anos despois do desenvolvemento da diabetes e é máis común nas mulleres.
Outra forma de dano dermatolóxico na diabetes é a aparición de picazón nos pregamentos da pel. Normalmente, a patoloxía ocorre dentro dos cinco anos despois do desenvolvemento da diabetes e é máis común nas mulleres.
Nos cóbados aparecen abdome ou engrenaxe, puntos sólidos ou vermellos. Os puntos fúndense co paso do tempo, a zona afectada da pel seca e queda rachada. Pola noite intensízase a coceira.
No pé ou nos dedos das extremidades superiores e inferiores poden formarse burbullas diabéticas, alcanzando un tamaño de varios centímetros.
A cor da derme no lugar do dano non cambia, as erupcións poden ir acompañadas de leve picazón ou formigueo, ou poden non causar molestias graves. As ampollas conteñen un líquido sanguento ou claro que non contén microflora patóxena. Despois de tres a catro semanas, as burbullas desaparecen sen deixar cicatrices.
Lesións infecciosas na pel
 As manchas que aparecen en diabéticos maiores na ingle, entre os dedos, nos pregamentos da pel e no perineo poden ser signos de candidomicosis.
As manchas que aparecen en diabéticos maiores na ingle, entre os dedos, nos pregamentos da pel e no perineo poden ser signos de candidomicosis.
A pel faise vermella, fórmanse rachaduras e erosión con ela cun contorno claro e unha superficie vermella azulada.
As áreas adxacentes da pel poden cubrirse con burbullas pequenas. Todo isto vén acompañado de picazos intensos.
Para confirmar o diagnóstico realízase unha análise microbiolóxica do raspado tomado da superficie da erosión.
A terapia consiste en fisioterapia e tomar fluconazol ou itraconazol. Para uso externo, prescríbese Clotrimazol, Exoderil ou Lamisil.
Ademais da candidiasis contra a diabetes, a miúdo diagnostícanse as seguintes lesións infecciosas:
- furunculose;
- panaritium;
- erizipelas;
- úlcera do pé diabético;
- pioderma.
Os fármacos antibacterianos úsanse no tratamento de enfermidades, pero as patoloxías da pel son difíciles e precisan terapia a longo prazo. As enfermidades da pel son difíciles de tratar e dificultan a compensación eficaz dos altos niveis de glicosa.
Nas zonas danadas comeza a sintetizarse unha substancia que actúa sobre a insulina, destruíndo a hormona. Ademais, o corpo busca desfacerse da infección e a inflamación e inclúe un mecanismo de defensa, o que leva a un esgotamento aínda maior da inmunidade.
Por iso, para acelerar o resultado, os diabéticos aumentan a dosificación de insulina, prescriben medicamentos que fortalecen as defensas do corpo e, en casos difíciles, recorren á cirurxía.
O cumprimento das medidas preventivas axudará a previr a infección e a aliviar o curso da enfermidade:
- protexer a pel de queimaduras, abrasións, arañazos e feridas;
- inspeccione regularmente a pel e, se está danada, realice un tratamento antiséptico;
- escoller zapatos cómodos e axeitados, evitando a formación de cornos;
- Para o coidado da pel, non empregue obxectos afiados nin roupa dura nin use xabón;
- os procedementos de hixiene deben realizarse regularmente co uso de xeles suaves e non irritantes para a pel;
- usa cosméticos emolientes e hidratantes para o coidado da pel.
Vídeo material sobre enfermidades da pel na diabetes:
Se atopas un lugar podre ou unha ferida dun tamaño significativo, non intente tratar o dano mesmo. Neste caso, debes visitar con urxencia un médico e evitar o deterioro.