 Diabetes mellitus: enfermidade causada por un mal funcionamento do sistema endócrino, que produce un mal funcionamento do metabolismo dos carbohidratos e unha maior acumulación de glicosa no sangue.
Diabetes mellitus: enfermidade causada por un mal funcionamento do sistema endócrino, que produce un mal funcionamento do metabolismo dos carbohidratos e unha maior acumulación de glicosa no sangue.
A patoloxía ten varios tipos que difiren nas súas causas e métodos de tratamento. Unha destas especies é a diabetes LADA.
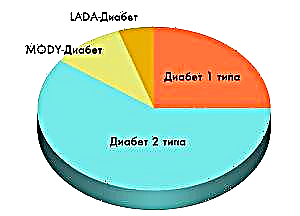
A clasificación principal dos trastornos do metabolismo dos carbohidratos
Segundo a clasificación, a diabetes divídese nos seguintes tipos principais:
- Tipo 1 dependente da insulina. Este tipo de enfermidade considérase xeralmente conxénita e diagnostícase na infancia e na adolescencia. Unha característica distintiva da diabetes tipo 1 é a produción de cantidades insuficientes de insulina debido á destrución do tecido pancreático. O mantemento da cantidade de azucre no sangue a un nivel aceptable realízase repostando constantemente o contido de hormona por inxección.
- Tipo 2 independente da insulina. Este tipo de patoloxía desenvólvese no contexto da falta de resposta dos receptores celulares á hormona e non hai falta de insulina no corpo.
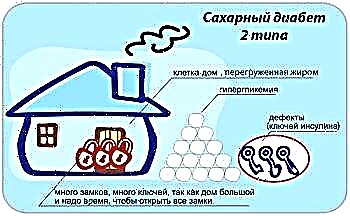 A diabetes tipo 2 diagnostícase en pacientes de idade media e anciáns, propensos á obesidade e a un estilo de vida pasivo con falta de actividade física. A terapia de apoio está baseada en adherirse á dieta, aumentar a actividade física e tomar medicamentos que reducen o azucre e melloren a sensibilidade do receptor.
A diabetes tipo 2 diagnostícase en pacientes de idade media e anciáns, propensos á obesidade e a un estilo de vida pasivo con falta de actividade física. A terapia de apoio está baseada en adherirse á dieta, aumentar a actividade física e tomar medicamentos que reducen o azucre e melloren a sensibilidade do receptor.
Por variedade distinguir:
- A diabetes MODY pertence á clase A e ocorre con patoloxías do páncreas.
- A medicación pertence á clase B e desenvólvese baixo a influencia de tomar medicamentos.
- Clase C, formada no contexto de trastornos endocrinos;
- LADA, coñecida como diabetes autoinmune. Esta variedade ten os signos de ambos os tipos 1 e 2, só en contraste co primeiro tipo, os síntomas aparecen moito máis tarde.
Os síntomas principais dun trastorno no metabolismo dos carbohidratos son:
- aumento da frecuencia de micción e liberación dunha cantidade importante de ouriños;
- aumento da sensación de fame e fame;
- sensación de boca seca;
- diminución do rendemento ante o fondo de fatiga rápida;
- aumento da glicosa, acompañado de letarxia, calafríos e mareos.
Avanzando, a patoloxía estimula o proceso de división das células de graxa, o que conduce á formación de corpos cetonas e ao desenvolvemento de cetoacidosis, o que causa tales manifestacións:
- sede insaciable;
- a aparición de placa na lingua;
- sensación de sabor e olfacto á acetona;
- ataques de vómitos.
Dependendo do tipo de violación, os síntomas poden ser máis ou menos pronunciados, aparecer ao comezo da enfermidade (co tipo 1) ou a enfermidade pode estar asintomática durante moito tempo (tipo 2).
Diferenzas entre LADA-diabetes doutras formas da enfermidade
 Cal é a diferenza entre a diabetes LADA e outros tipos de diabetes? Esta variedade é unha forma latente de diabetes tipo 1, segundo un escenario da enfermidade tipo 2.
Cal é a diferenza entre a diabetes LADA e outros tipos de diabetes? Esta variedade é unha forma latente de diabetes tipo 1, segundo un escenario da enfermidade tipo 2.
Con LADA, as células do páncreas son destruídas completamente como resultado da exposición a anticorpos producidos polo sistema inmunitario do corpo.
É dicir, o mecanismo de fallo metabólico é semellante a un tipo de enfermidade dependente da insulina. Pero xa se detectan violacións en adultos, o que é máis característico para a diabetes tipo 2.
Un cesamento completo da produción natural de insulina prodúcese en pouco tempo desde o inicio do desenvolvemento da enfermidade. Despois de 1-3 anos, morren todas as células beta responsables da produción da hormona.
Debido á falta de hormona, a glicosa acumúlase, o que leva á hiperglucemia, e o corpo compensa a falta de enerxía coa descomposición das células graxas, obtendo cetoacidosis.
As razóns que contribúen á aparición da patoloxía inclúen:
- predisposición hereditaria;
- baixa actividade física;
- varios graos de obesidade;
- debilitado da inmunidade;
- abuso alimenticio rico en carbohidratos;
- tendencia a alimentarse excesivamente;
- unha historia de patoloxías autoinmunes concomitantes ou tales enfermidades;
- auto-medicación con medicamentos antibacterianos e hormonais;
- tensión nerviosa prolongada;
- lesión ou cirurxía;
- factor ambiental.
Os síntomas da enfermidade poden comezar a aparecer un par de meses despois dun fracaso metabólico, o que lle permite diagnosticar e prescribir tratamento rapidamente. Por desgraza, na maioría dos casos, os pacientes son diagnosticados erroneamente con diabetes mellitus tipo 2 e reciben medicamentos para reducir o azucre nun momento no que a terapia con insulina debe iniciarse canto antes.
Métodos de diagnóstico
O diagnóstico de LADA realízase segundo os resultados das análises:
- bioquímica do sangue;
- proba de glicosa no sangue;
- análise clínica xeral de sangue e orina.
Adicionalmente, prescríbense estudos dos seguintes indicadores:
- anticorpos ás células dos illotes de Langerhans;
- anticorpos contra a insulina;
- anticorpos de glutamato decarboxilase
 ;
; - tolerancia á glicosa;
- hemoglobina glicada;
- microalbúmina;
- leptina;
- fructosamina;
- péptido c;
- péptido pancreático;
- glucagón.
Os principais criterios diagnósticos son indicadores positivos das probas autoinmunes ante tales factores:
- sinais de diabetes tipo 2 en ausencia de obesidade en pacientes;
- idade menor de 45 anos;
- A deficiencia de insulina compénsase polo aumento da actividade física e da dieta;
- dependencia de insulina que se produciu 1-3 anos despois do inicio da enfermidade;
- enfermidades autoinmunes da historia ou entre parentes;
- aumento da sede, micción rápida, diminución do rendemento.
Pódense observar dúas variantes do cadro clínico.
LADA con signos de diabetes dependente da insulina:
- a enfermidade desenvólvese en pacientes novos;
- Están presentes xenotipos e haplotipos HLA característicos da diabetes mellitus tipo 1;
- nun exame de sangue no estómago baleiro, obsérvase un baixo nivel de péptido c.
A segunda opción caracterízase por tales manifestacións:
- síntomas da enfermidade tipo 2;
- pacientes maiores con distintos graos de obesidade;
- Non se observan xenotipos e haplotipos HLA;
- dislipidemia.
 A diabetes oculta é máis común co aumento da produción de anticorpos que destruen o páncreas. As restantes células comezan a sintetizar intensamente a insulina, que esgota aínda máis a glándula. Outro indicador do dano das glándulas é o baixo nivel de péptidos c no sangue tomados nun estómago baleiro.
A diabetes oculta é máis común co aumento da produción de anticorpos que destruen o páncreas. As restantes células comezan a sintetizar intensamente a insulina, que esgota aínda máis a glándula. Outro indicador do dano das glándulas é o baixo nivel de péptidos c no sangue tomados nun estómago baleiro.
É dicir, a enfermidade está confirmada por unha combinación de péptidos c reducidos coa presenza de anticorpos para a glutamato descarboxilase. O diagnóstico está excluído se os anticorpos están ausentes. Serán necesarios estudos adicionais se existen anticorpos a niveis aceptables de péptidos c.
As principais dificultades diagnósticas son a falta de financiamento para as institucións médicas, polo que non hai equipos necesarios para estudos autoinmunes. A este respecto, os pacientes teñen que ir a clínicas privadas de pago para facer probas, polo tanto a fiabilidade dos resultados de tales estudos é moitas veces cuestionable.
Métodos de tratamento
 Para un prognóstico favorable para pacientes con LADA, o diagnóstico correcto e a terapia competente son moi importantes. Non obstante, a miúdo ocorre que o tratamento se prescribe similar ao tratamento da diabetes mellitus tipo 2, por exemplo, recoméndase tomar sulfonilurea e metformina.
Para un prognóstico favorable para pacientes con LADA, o diagnóstico correcto e a terapia competente son moi importantes. Non obstante, a miúdo ocorre que o tratamento se prescribe similar ao tratamento da diabetes mellitus tipo 2, por exemplo, recoméndase tomar sulfonilurea e metformina.
Estas citas levan a unha destrución aínda maior das células do páncreas, o que é inaceptable con este tipo de enfermidades.
Un tratamento adecuado implica a preservación máxima a longo prazo da produtividade das glándulas e debe estar dirixido a resolver tales problemas:
- manter os niveis de glicosa dentro de límites aceptables, evitando a aparición de hipoglicemia e hiperglucemia;
- prolongar a produción natural de insulina no corpo;
- descarga o páncreas, reducindo a necesidade de produción de hormonas, para evitar o seu esgotamento.
O logro dos obxectivos realízase a través das seguintes recomendacións clínicas:
- Insuloterapia. Independentemente do nivel de azucre no plasma sanguíneo, os pacientes reciben inxeccións de pequenas doses de hormona de longa acción.
- Monitorización da glucosa debe realizarse regularmente non só antes e despois das comidas, senón tamén pola noite.
- Cambio de dieta. A nutrición dietética debe basearse na redución da inxestión de alimentos rica en carbohidratos absorbidos rapidamente. Quedan excluídos do menú pastas, pastelería, vexetais amidón, doces e produtos de fariña de trigo. Unha condición importante é manter o equilibrio hídrico. O uso diario de 1,5-2 litros de auga axuda a delimitar o sangue e evitar a deshidratación.
- Aumento da actividade física. As cargas deportivas diarias están dirixidas a reducir o peso, aumentar o gasto enerxético, mellorar a circulación sanguínea e acelerar os procesos metabólicos. Ademais, a educación física reforzará o músculo cardíaco e as paredes vasculares, o que será unha excelente prevención do desenvolvemento de enfermidades cardiovasculares.
Video material sobre a enfermidade LADA: consulta de endocrinólogo:
O cumprimento de todas as recomendacións estabilizará os indicadores de glicosa e evitará o desenvolvemento de coma hiperglicémica e cetoácida.

 A diabetes tipo 2 diagnostícase en pacientes de idade media e anciáns, propensos á obesidade e a un estilo de vida pasivo con falta de actividade física. A terapia de apoio está baseada en adherirse á dieta, aumentar a actividade física e tomar medicamentos que reducen o azucre e melloren a sensibilidade do receptor.
A diabetes tipo 2 diagnostícase en pacientes de idade media e anciáns, propensos á obesidade e a un estilo de vida pasivo con falta de actividade física. A terapia de apoio está baseada en adherirse á dieta, aumentar a actividade física e tomar medicamentos que reducen o azucre e melloren a sensibilidade do receptor. ;
;