 A diabetes mellitus é unha enfermidade común á que poden enfrontarse persoas de situación financeira, sexo ou idade diferentes.
A diabetes mellitus é unha enfermidade común á que poden enfrontarse persoas de situación financeira, sexo ou idade diferentes.
É por iso que cada persoa precisa ser capaz de navegar nos seus síntomas e saber actuar nas primeiras manifestacións. O diagnóstico da patoloxía nun estadio precoz minimiza moitas complicacións perigosas.
Con todo, nin sequera a presenza dun diagnóstico é considerada unha condena. As persoas con diabete conseguen levar un estilo de vida completo, como antes da enfermidade, suxeitas a recomendacións médicas e réximes de tratamento. Algúns pacientes teñen terapia con insulina regular. Entendendo os mecanismos de acción da insulina, é moito máis sinxelo facer inxeccións subcutáneas.
Que é a insulina?
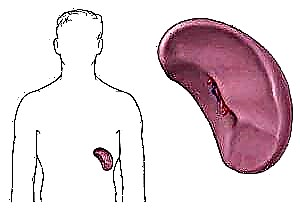
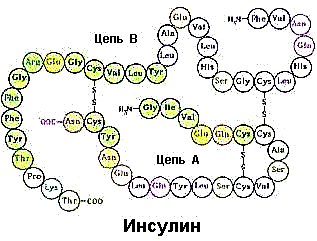
 A sustancia ten natureza péptida e está formada de forma natural nunha persoa sa. Un órgano como o páncreas é o responsable da súa produción no corpo. A hormona é producida por células beta situadas nos illotes de Langerhans, e consúmase cando unha persoa inxire alimento.
A sustancia ten natureza péptida e está formada de forma natural nunha persoa sa. Un órgano como o páncreas é o responsable da súa produción no corpo. A hormona é producida por células beta situadas nos illotes de Langerhans, e consúmase cando unha persoa inxire alimento.
É un catalizador natural para as reaccións químicas que teñen lugar no corpo, sen as cales o intercambio de material é imposible.
A insulina promove o transporte da glicosa dos alimentos a varios órganos e, a continuación, convérteo en glicóxeno. Ademais, a hormona inhibe a conversión de aminoácidos en glicosa, entregándoos ás células co fin de asegurar o crecemento das fibras musculares.
A sustancia cumpre moitas funcións, a clave das cales é a redución dos valores de glicosa no sangue. É por iso que a morte de células onde se produce insulina ou a súa produción insuficiente provoca o desenvolvemento dunha enfermidade como a diabetes.
Ademais, a insulina interactúa estreitamente con outras substancias orgánicas. Por exemplo, nótase a súa dependencia dun indicador como a hormona de crecemento. Se se supera, aumenta o nivel de insulina e o valor da glicosa.
A falta de sustancia no corpo pode determinarse mediante probas de laboratorio. Para tal efecto realízase a bioquímica do sangue e detéctase o nivel de péptido c. Cun valor baixo, recoméndase que o paciente realice terapia con insulina.
Mecanismo de acción
A insulina ten un efecto directo sobre moitos procesos metabólicos que se producen no corpo. Sen a súa participación, a glicosa que entra no corpo cos alimentos non entrará nas células. A sustancia contribúe á súa plena absorción debido ao aumento da permeabilidade da membrana. Ademais, está implicada na conversión da glicosa nun polisacárido como o glicóxeno. Un composto é un subministro de enerxía que consume o corpo se é necesario.
Metabolismo dos carbohidratos
 A principal acción da hormona está dirixida a regular o metabolismo dos carbohidratos. Cunha diminución do nivel da hormona contida no sangue, a captación de glicosa polas células musculares é perturbada. Como resultado disto, a cantidade de enerxía necesaria é compensada pola oxidación de ácidos graxos.
A principal acción da hormona está dirixida a regular o metabolismo dos carbohidratos. Cunha diminución do nivel da hormona contida no sangue, a captación de glicosa polas células musculares é perturbada. Como resultado disto, a cantidade de enerxía necesaria é compensada pola oxidación de ácidos graxos.
O aumento dos niveis retoma o proceso natural de captación de glicosa. A permeabilidade das membranas celulares pode aumentar cun contido baixo, pero suxeita a un esforzo físico humano.
En caso de transporte deteriorado de glicosa aos tecidos, un efecto negativo sobre moitas funcións importantes para o corpo, así como algúns procesos:
- respiración
- formación de reservas de enerxía;
- circulación do sangue.
O mecanismo de acción da hormona baséase na regulación do número de membranas celulares que afectan á captación de glicosa. A insulina apoia a síntese de moitas substancias, sen as cales non se produce a rotura da glicosa (por exemplo, hexokinase, piruvato quinase e fosfofructocinase).
Metabolismo de proteínas e graxas
 Todos os produtos proteicos que entran no corpo son divididos en certos aminoácidos. Posteriormente sintetízanse as substancias necesarias.
Todos os produtos proteicos que entran no corpo son divididos en certos aminoácidos. Posteriormente sintetízanse as substancias necesarias.
O proceso descrito pode continuar sen interrupción só coa participación dunha cantidade suficiente de insulina. Isto débese á función hormonal de asegurar o transporte de moitos aminoácidos.
Ademais, a insulina favorece a transcrición do ADN e a formación de ARN máis rápida. Grazas a tales procesos realízase a síntese de proteínas no corpo humano.
A hormona en cuestión tamén participa activamente no metabolismo dos lípidos. Isto maniféstase en maior medida na fase de lipoxénese, cando se sintetizan os ácidos graxos. Xorden durante a descomposición de hidratos de carbono, polo que se descompoñen. Os encimas de lipoxénese só se activan coa participación de insulina. A falta da cantidade requirida impide o metabolismo natural.
Tipos e normas de admisión
Hai dous métodos para producir unha sustancia con deficiencia no corpo:
- método farmacéutico usando tecnoloxías modernas;
- un método de fabricación dun medicamento usando unha hormona que produce o páncreas dos animais.
O segundo método agora úsase con moita menos frecuencia, xa que xa se considera unha reliquia.

Os medicamentos de orixe sintética son de varios tipos:
- Drogas que teñen un efecto curto ou ultrahort. A súa actividade despois da penetración no corpo prodúcese aproximadamente un terzo de hora. Representantes populares de tales hormonas son Apidra, Humalog e NovoRapid. Todas as inxeccións deben realizarse subcutaneamente para obter o efecto desexado. O pico de actividade obsérvase despois de 2, ás veces 3 horas desde o momento da inxección. Este tipo está deseñado para regular as flutuacións de azucre causadas por unha violación da dieta ou un forte choque emocional. Debido á súa rápida acción, este medicamento debe usarse inmediatamente antes das comidas. Se non, aumenta o risco de forte aumento ou caída do azucre no sangue.
- Duración media. O impacto de tales fondos ten unha duración de 15 a 24 horas. Esta característica permite aos pacientes realizar só algunhas inxeccións ao día. Por regra xeral, hai cinc ou proteína na composición das preparacións, polo que o medicamento é absorbido polo sangue na cantidade necesaria e disólvese lentamente. As hormonas con este efecto úsanse máis veces en combinación con insulina curta.
- Prolongada. A súa característica principal é a preservación do efecto a longo prazo. Despois da inxestión, o medicamento pode permanecer activo durante 20 a 36 horas, polo que as inxeccións realízanse pola mañá. A acción nótase despois de 1 a 2 horas desde o momento da inxección. Os fármacos son utilizados principalmente por pacientes anciáns, pacientes con sensibilidade reducida á insulina segregados polo páncreas.

Nalgúns casos, os pacientes teñen que mesturar medicamentos antes de inxectarse. A elección dunha hormona adecuada para unha persoa enferma é realizada por un médico, tendo en conta varios factores. O réxime de dosificación e tratamento óptimo establécese despois de avaliar as características do paciente, a natureza do curso da enfermidade, así como o estado xeral do corpo. A primeira inxección de drogas debe realizarse baixo a supervisión dun médico.
A introdución pódese realizar utilizando varios dispositivos médicos:
- Xeringas. A perforación realízase cunha agulla delgada (intercambiable ou integrada), polo que o procedemento considérase indolor.
- Pluma de xiringa.
 Tales produtos adoitan ser desechables, teñen un cartucho incorporado con medicamento no caso. Rematada a solución, elimínase o mango. Os pacientes poden mercar produtos reutilizables que cambien a agulla e o cartucho con insulina. O dispositivo é adecuado para nenos que realizan insulina terapia por conta propia.
Tales produtos adoitan ser desechables, teñen un cartucho incorporado con medicamento no caso. Rematada a solución, elimínase o mango. Os pacientes poden mercar produtos reutilizables que cambien a agulla e o cartucho con insulina. O dispositivo é adecuado para nenos que realizan insulina terapia por conta propia. - Bomba. Este dispositivo fornece unha solución ininterrompida. O paciente pode determinar de forma independente o intervalo en que se debe administrar o medicamento. Ademais, unha persoa non necesita realizar perforacións cada vez, porque coa axuda dunha bomba pode inserir un catéter cunha cánula baixo a pel, que se pode cambiar cada poucos días.
O paciente pode determinar por si mesmo que tipo de dispositivo é o máis adecuado para el. Actualmente, a insulinoterapia realízase só por inxección, xa que os métodos alternativos orais non están recoñecidos oficialmente e están dispoñibles para o público en xeral.
O medicamento debe administrarse lentamente. Antes de eliminar a agulla, debes esperar entre 10 e 15 segundos para que a solución penetre completamente baixo a pel e parte dela non sobresalga á superficie.
O medicamento é mellor absorbido por inxección no abdome. Esta regra só se aplica a medicamentos de acción curta. Recoméndase que as insulinas prolongadas sexan introducidas en zonas nas cadeiras ou antebrazos. Se non, non se conseguirá o efecto desexado da terapia, xa que a taxa de absorción da solución proporcionada polo fabricante cambiará.
Os sitios de perforación deben cambiarse constantemente para evitar selos. Cando se inxecta no estómago, o mellor é alternalos en círculo.
Efectos secundarios
 Dada a importancia da terapia con insulina, non se debe perder de vista os posibles riscos asociados a este procedemento. Moitos pacientes que realizan inxeccións regularmente durante varios anos, notan un bo efecto polo uso do medicamento.
Dada a importancia da terapia con insulina, non se debe perder de vista os posibles riscos asociados a este procedemento. Moitos pacientes que realizan inxeccións regularmente durante varios anos, notan un bo efecto polo uso do medicamento.
Por parte doutras persoas, pola contra, reciben queixas sobre a aparición de diversas manifestacións alérxicas. Ao mesmo tempo, as reaccións negativas non sempre son consecuencia da influencia do compoñente activo, pero tamén poden ser causadas pola influencia de compoñentes menores do medicamento.
Reaccións comúns:
- Hai un proceso inflamatorio ou unha manifestación alérxica no lugar da inxección. Na maioría das veces aparecen picazón, hinchazón, vermelhidão.
- Unha alerxia desenvólvese ante un fondo de hipersensibilidade a un ou varios compoñentes da hormona. Maniféstase por lesións da pel, ás veces pode aparecer broncoespasmo.
- No contexto de hiperglucemia con tempo prolongado, o paciente pode desenvolver intolerancia ao fármaco.
- Hai problemas de visión. Basicamente, tales violacións son temporais. O paciente en tales situacións debe asegurar a paz dos ollos e reducir a carga sobre eles.
- Os anticorpos prodúcense en resposta aos fármacos inxectados.
- O inchazo grave ocorre despois do inicio da terapia con insulina. Dura, por regra xeral, tres días. O seu aspecto é máis frecuentemente causado pola retención de sodio no corpo. Con este problema, os pacientes deixan de enfrontarse despois dun uso prolongado.
- Diversas manifestacións, incluída a hipoglucemia, coa administración simultánea da hormona e o uso doutros medicamentos.
Na maioría dos casos, as reaccións negativas prodúcense cando non se segue o réxime de tratamento, así como no proceso de auto-medicación por parte do paciente, polo que o uso de cada novo medicamento debe acordarse co médico para evitalos.
Perigo de uso non controlado
A insulinoterapia implica un control obrigatorio da glicemia. O indicador pode fluctuar aínda que se observe o esquema de dosificación do medicamento, se ao mesmo tempo hai influencia dalgúns factores.
Estes inclúen:
- produtos consumidos;
- xogar deportes;
- emocións (negativas ou positivas);
- terapia de enfermidades concomitantes por parte do paciente.
 A inxección de persoas pode que non sempre poida predicir exactamente o efecto que terá algún destes factores nos niveis de azucre.
A inxección de persoas pode que non sempre poida predicir exactamente o efecto que terá algún destes factores nos niveis de azucre.
É por iso que é importante medir a glicosa constantemente antes dunha inxección para poder seleccionar correctamente a dosificación do medicamento. O número de probas pode chegar ata 10 veces ao día. A auto-monitoreo é posible con dispositivos especiais - glucómetros
O medicamento debe usarse claramente segundo o esquema establecido polo médico. O día, pode recomendar ao paciente que inxecte varios tipos de fármaco.
A dosificación total de sustancia soluble por inxección non debe superar as 100 unidades, xa que esta cantidade provoca unha forte sobredose e pode levar á morte. En tales situacións, unha tripulación de ambulancia debería ser chamada para cubrir unha posible deficiencia de glicosa ao consumir varios hidratos de carbono. A asistencia médica consistirá na administración intravenosa dunha solución de glicosa para evitar a manifestación de hipoglucemia.
Os pacientes con diabetes que necesitan inxeccións constantes de insulina están obrigados a limitarse de moitos xeitos. Deben controlar regularmente os produtos consumidos nos alimentos, o tempo destinado aos deportes e seleccionar constantemente a dosificación da droga dependendo do traballo que se está realizando no momento. As inxeccións deben realizarse claramente no momento indicado polo médico, independentemente das circunstancias e do ambiente.
Unha das consecuencias negativas do uso descontrolado da droga é a estimulación da formación de exceso de reservas de graxa. A dieta analfabeta e o exceso diario de XE (unidades de pan) contribúen a un aumento da necesidade de hormona. O exceso en tales situacións convértese en graxa.
Vídeo lección sobre o cálculo da insulina dependendo das unidades de pan:
Regras para previr os efectos da insulina terapia non controlada:
- cumprir a dosificación de drogas (non exceder nin reducir);
- poder calcular a cantidade de hormona de acordo coa inxestión planificada de carbohidratos;
- Non infrinxa o réxime de tratamento e non salte as inxeccións;
- Non cambies as receitas do teu médico e non as anulas;
- aplicar só medicamentos de calidade;
- cumprir os períodos de almacenamento;
- Antes de usar insulina, debes ler as instrucións para ela;
- consulte a un médico en caso de reaccións adversas durante a terapia.
É importante comprender que a eficacia da insulinoterapia depende do enfoque correcto para a súa implementación e do cumprimento de todas as recomendacións básicas.

 Tales produtos adoitan ser desechables, teñen un cartucho incorporado con medicamento no caso. Rematada a solución, elimínase o mango. Os pacientes poden mercar produtos reutilizables que cambien a agulla e o cartucho con insulina. O dispositivo é adecuado para nenos que realizan insulina terapia por conta propia.
Tales produtos adoitan ser desechables, teñen un cartucho incorporado con medicamento no caso. Rematada a solución, elimínase o mango. Os pacientes poden mercar produtos reutilizables que cambien a agulla e o cartucho con insulina. O dispositivo é adecuado para nenos que realizan insulina terapia por conta propia.