O corpo feminino sofre cambios hormonais moitas veces e está suxeito a perturbacións no funcionamento do sistema endocrino. O deterioro en condicións xerais aumenta o risco de padecer diabete ata 30 anos. Se a glándula pituitaria e o hipotálamo son perturbados, desenvólvese unha forma sen diabetes. Para reducir a probabilidade de complicacións, é necesario diagnosticar a enfermidade a tempo e seguir consellos médicos.
Os primeiros signos de diabetes nas mulleres
Os primeiros signos de diabetes en mulleres de 30 anos inclúen:
- hiperpigmentación da pel do corpo e do coiro cabeludo;
- violación de procesos metabólicos que provocan o exceso de peso corporal;
- deterioración das placas e o pelo das uñas;
- a aparición de úlceras, acne e coceira da pel;
- desequilibrios hormonais que levan a trastornos menstruais;
- fame e sede constantes que non desaparecen nin sequera despois de comer comida;
- fatiga crónica, debilidade muscular;
- lenta rexeneración.

O primeiro signo de diabetes en mulleres de 30 anos é a aparición de exceso de peso.
A imaxe sintomática aparece en pouco tempo. Se unha muller despois de 30 anos ten varios signos de diabetes, deberá consultar cun endocrinólogo e someterse a un exame médico.
Nas fases iniciais, pódese frear unha enfermidade progresiva mediante unha corrección da dieta.
Ademais, o médico debe prescribir medicamentos e complexo multivitamínico.
Nivel alto de azucre no sangue como síntoma inicial
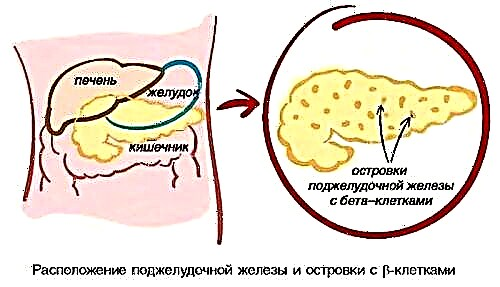
A hiperglucemia é característica da diabetes. O proceso patolóxico vai acompañado dun forte aumento do azucre no sangue, especialmente despois das comidas. Este fenómeno débese a unha produción insuficiente de insulina e unha sensibilidade tisular reducida á acción da hormona segregada polas células beta do páncreas.

O proceso patolóxico vai acompañado dun forte aumento do azucre no sangue, especialmente despois das comidas.
En mulleres menores de 30 anos, os niveis elevados de glicosa poden ser causados por cambios hormonais, pero despois de superar o límite de idade, é necesario excluír a presenza de diabetes usando probas de laboratorio.
Signos característicos de 30 anos
Nunha muller desta categoría de idade, o cadro clínico do proceso patolóxico pode diferir doutros grupos de risco. No 75% dos casos, a enfermidade desenvólvese como resultado dunha produción insuficiente de insulina polas células do páncreas. Pero o diagnóstico exacto da diabetes é impedido pola falta de factores de risco secundarios: exceso de peso, metabolismo da graxa alterado, presión arterial alta.
Presión
O cadro clásico asociado ao metabolismo dos carbohidratos deteriorado vai acompañado de caídas na presión arterial. En mulleres de 30 anos, na maioría dos casos non hai hipertensión característica da diabetes. Os músculos lisos fan que os vasos se expandan, o que fai que a presión arterial caia.
A hipertensión supera o corpo feminino só despois dos 40-45 anos, cando o endotelio vascular faise máis fino e sofre cambios ateroscleróticos. É importante lembrar que o corpo de cada persoa ten características individuais. Polo tanto, a patoloxía cardiovascular desenvólvese dependendo do estilo de vida e da presenza de enfermidades concomitantes.

O cadro clásico asociado ao metabolismo dos carbohidratos deteriorado vai acompañado de caídas na presión arterial.
Peso corporal
En mulleres de 25 a 32 anos, a diabetes comeza o proceso de perda de peso. A excepción son as persoas con predisposición xenética a desenvolver plenitude, propensas a interrupcións hormonais ou a padecer obesidade alimentaria.
Anemia
Un trastorno do ciclo menstrual pode provocar unha gran perda de sangue ou provocar o desprendemento do endometrio uterino 2 veces ao mes. Como resultado, o corpo perde unha gran cantidade de sangue, debido á cal aparecerán os seguintes síntomas:
- debilidade
- fraxilidade das placas das uñas, extremos divididos do pelo;
- palidez da pel.
O 50% das mulleres desenvolven anemia por deficiencia de ferro. Ao pasar probas de laboratorio, obsérvase unha diminución do nivel de hemoglobina e un número insuficiente de glóbulos vermellos. Como medida preventiva, os médicos recomendan axustar a dieta engadindo alimentos ricos en ferro á dieta diaria.
Coma cetoacidótica
As mulleres con diabetes dependente da insulina teñen un alto risco de coma cetoacidótico. O proceso patolóxico desenvólvese como resultado dun aumento da concentración plasmática de acetona no sangue. O produto químico ten un efecto negativo sobre as células do cerebro, provocando a aparición dos seguintes síntomas:
- debilidade, diminución da temperatura corporal;
- casos periódicos de perda de consciencia;
- cheiro a acetona no aire exhalado;
- sequedad e pelado da pel;
- desexo constante de saciar a sede.



Unha condición patolóxica en ausencia dun tratamento adecuado pode ser fatal. Pódense evitar consecuencias negativas cun diagnóstico rápido da enfermidade e unha medicación adecuada. O manexo da diabetes céntrase na resolución de síntomas. Para estabilizar o nivel de glicosa no sangue, úsase administración subcutánea de insulina.
Complicacións
Se á idade de 30 anos, os trastornos do metabolismo dos carbohidratos non cesan, as primeiras complicacións desenvólvense despois dos 5-10 anos. As consecuencias negativas caracterízanse pola aparición de diversas parestesia (os pacientes perden sensibilidade táctil, deixan de responder á dor). Pouco a pouco, a afección empeora, os problemas coa pel desenvólvense. O tecido epidérmico está afectado por infeccións, diminúe a agudeza visual e aumenta o risco de vertedura e ataque cardíaco.
A progresión de complicacións nunha idade nova causa dificultades para estabilizar a concentración plasmática de azucre. A hiperglucemia provoca aterosclerose vascular e a aparición de placas de colesterol nas paredes do torrente sanguíneo.
Síntomas primarios da diabetes gestacional nas mulleres embarazadas
Como resultado de cambios hormonais no corpo no trimestre II-III de embarazo no corpo da muller, os illotes de Langerhans comezan a producir exceso de insulina.

Con diabetes gestacional, as mulleres embarazadas teñen unha forte e incontrolada sede.
O traballo do páncreas está dirixido a eliminar a hiperglicemia, provocada pola acción das hormonas e o alto consumo de alimentos. A forma xestacional caracterízase polos seguintes síntomas:
- micción frecuente, poliuria;
- aumento de peso;
- forte, incontrolable sede;
- falta de exercicio, debilidade;
- perda de apetito
Como se manifesta a diabetes insipidus?
A diabetes insipidus desenvólvese no fondo de hipotálamo ou glándula pituitaria. Os principais signos da patoloxía inclúen:
- poliuria - os riles producen 6-15 litros de urina ao día, que é causada pola alta inxestión de fluídos;
- polidipsia, caracterizada pola aparición de sede insaciable;
- diminución da densidade de ouriños;
- pel seca;
- aumento da concentración de sodio plasmático;
- redución das glándulas sudoríparas.

A diabetes insipidus desenvólvese no fondo da glándula hipofisaria prexudicada.
Como diagnosticar unha enfermidade no corpo?
Se a muller está en risco, debe controlar atentamente o estado do corpo e comprobar a presenza dun proceso patolóxico cando aparezan os primeiros síntomas da diabetes. A doazón de sangue periódica para unha análise xeral á idade de 30-35 anos permítelle identificar a enfermidade puntualmente. O resultado das probas de laboratorio axudará a determinar niveis elevados de azucre no plasma. Recoméndase facer probas e visitar un endocrinólogo todos os meses.
É importante lembrar que o corpo feminino é máis propenso a desenvolver diabete que o masculino. Isto débese a outra estrutura do sistema endocrino, o estado do cal está estreitamente relacionado coa estabilidade do fondo hormonal. O deterioro da actividade funcional das glándulas internas comeza despois de 37 anos. Se unha muller atopou hiperglucemia ante o fondo da diabetes, é preciso determinar a gravidade da enfermidade:
- leve - Os niveis de glicosa superan os 8 mmol / l, caracterizados por un curso asintomático ou pola aparición de sede;
- con severidade moderada, o azucre sobe ata 12 mmol / l e provoca a aparición dos primeiros signos de patoloxía;
- A diabetes grave caracterízase pola consecución de indicadores de ata 15-16 mmol / l, unha diminución da actividade funcional dos riles e a aparición de retinopatía.

Na diabetes mellitus tipo 2, os medicamentos hipoglucémicos deberían tomarse para aumentar a susceptibilidade do tecido á insulina.
Na diabetes mellitus tipo 2, os medicamentos hipoglucémicos deberían tomarse para aumentar a susceptibilidade do tecido á insulina. En caso de diabetes dependente da insulina, as células do páncreas serán destruídas, polo que é necesario someterse a insulina.
¿É posible evitar a aparición e o desenvolvemento da enfermidade?
Para reducir a probabilidade dun proceso patolóxico, é necesario saber que grupos de risco existen:
- tolerancia á glicosa deteriorada, estado prediabético;
- diabetes gestacional durante o embarazo;
- nais que deron a luz a un fillo que pesaba máis de 4 kg;
- persoas con obesidade ou predispostas a aumentar de peso;
- trastornos endocrinos, presenza de enfermidades concomitantes;
- predisposición xenética.
Como medida preventiva é necesario realizar medidas terapéuticas para reducir o peso corporal. O peso debe manterse dentro dos límites normais. Para iso, necesitas equilibrar a dieta e facer exercicio polo menos 3-4 veces por semana.
As mulleres aos 30 anos necesitan un control minucioso do estado dos antecedentes hormonais, para evitar o uso prolongado de medicamentos hormonais e anticonceptivos orais. Ademais, é importante non someter o corpo a unha tensión mental e física. O aumento do estrés aumenta a probabilidade de desenvolver diabete nun 40%, especialmente durante o embarazo.
As situacións estresantes persistentes, a deficiencia de insulina ou a inmunidade dos tecidos á hormona poden levar a diabetes gestacional. Para estabilizarse é necesario introducir insulina. Esta forma de diabetes pasa por conta propia despois do nacemento dun neno, polo que non se require continuar coa insulinoterapia despois do parto.
O proceso patolóxico pode darse en mulleres con menopausa precoz. Os primeiros síntomas deste fenómeno pódense observar despois de 36 anos. Polo tanto, en tal situación, é necesario visitar o endocrinólogo mensualmente.