En moitos pacientes con diabetes, o corazón está afectado. Polo tanto, case o 50% das persoas teñen un ataque cardíaco. Ademais, estas complicacións poden desenvolverse incluso a unha idade temperá.
A insuficiencia cardíaca na diabetes está asociada a un alto contido de glicosa no corpo, debido ao cal o colesterol se deposita nas paredes vasculares. Isto leva a un lento estreitamento do seu lumen e á aparición de aterosclerose.
No contexto da aterosclerose, moitos diabéticos desenvolven enfermidades coronarias. Ademais, cun aumento do nivel de glicosa, a dor na zona do órgano é máis duramente tolerada. Ademais, debido ao engrosamento do sangue, aumenta a probabilidade de trombose.
Ademais, os diabéticos poden frecuentemente aumentar a presión arterial, o que contribúe a complicacións despois dun ataque cardíaco (aneurisma aórtico). No caso dunha mala rexeneración da cicatriz post-infarto, aumenta significativamente a probabilidade de que haxa ataques cardíacos repetidos ou incluso morte. Por iso, é extremadamente importante saber que é o dano cardíaco na diabetes e como tratar tal complicación.
Causas de complicacións cardíacas e factores de risco
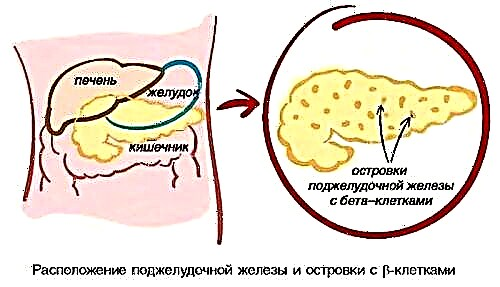
A diabetes ten unha vida útil máis curta debido a un nivel de glicosa en sangue constantemente elevado. Esta condición denomínase hiperglicemia, que ten un efecto directo sobre a formación de placas ateroscleróticas. Estes últimos restrinxen ou bloquean o lumen dos vasos, o que leva a isquemia do músculo cardíaco.
A maioría dos médicos están convencidos de que un exceso de azucre provoca disfunción endotelial - unha área de acumulación de lípidos. Como resultado disto, as paredes dos vasos fanse máis permeables e fórmanse placas.
A hiperglicemia tamén contribúe á activación do estrés oxidativo e á formación de radicais libres, que tamén teñen un efecto negativo sobre o endotelio.
Despois dunha serie de estudos, estableceuse unha relación entre a probabilidade de padecer enfermidades coronarias na diabetes mellitus e o aumento da hemoglobina glicada. Polo tanto, se HbA1c aumenta un 1%, o risco de isquemia aumenta un 10%.
A diabetes mellitus e as enfermidades cardiovasculares converteranse en conceptos interrelacionados se o paciente está exposto a factores adversos:
- obesidade
- se algún dos parentes do diabético tivo un infarto;
- frecuentemente elevada presión arterial;
- fumar;
- abuso de alcol;
- a presenza de colesterol e triglicéridos no sangue.
Que enfermidades cardíacas poden ser unha complicación da diabetes?
 Na maioría das veces, con hiperglicemia, desenvólvese unha cardiomiopatía diabética. A enfermidade aparece cando o miocardio funciona mal en pacientes con compensación da diabetes alterada.
Na maioría das veces, con hiperglicemia, desenvólvese unha cardiomiopatía diabética. A enfermidade aparece cando o miocardio funciona mal en pacientes con compensación da diabetes alterada.
Moitas veces a enfermidade é case asintomática. Pero ás veces o paciente moléstase por dor dores e por un ritmo cardíaco arítmico (taquicardia, bradicardia).
Ao mesmo tempo, o órgano principal deixa de bombear sangue e funciona nun modo intensivo, por mor do cal aumentan as súas dimensións. Polo tanto, esta enfermidade chámase corazón diabético. A patoloxía na idade adulta pode manifestarse por dor errante, inchazo, falta de alento e molestias no peito que se producen despois do exercicio.
A enfermidade coronaria con diabetes desenvólvese de 3-5 veces máis veces que en persoas saudables. Cabe destacar que o risco de enfermidades coronarias non depende da gravidade da enfermidade subxacente, senón da súa duración.
A isquemia en diabéticos adoita proceder sen signos pronunciados, o que moitas veces leva ao desenvolvemento de infarto de músculo cardíaco indolor. Ademais, a enfermidade continúa nas ondas, cando os ataques agudos son substituídos por un curso crónico.
As características da enfermidade coronaria son que despois da hemorragia no miocardio, no fondo de hiperglicemia crónica, síndrome cardíaco, insuficiencia cardíaca e danos nas arterias coronarias comezan a desenvolverse rapidamente. O cadro clínico da isquemia en diabéticos:
- falta de respiración
- arritmia;
- dificultade para respirar
- dores presionantes no corazón;
- ansiedade asociada ao medo á morte.
A combinación de isquemia con diabetes pode levar ao desenvolvemento de infarto de miocardio. Ademais, esta complicación ten algunhas características, como un latido do corazón, edema pulmonar, dor cardíaca que irradiaba á clavícula, pescozo, mandíbula ou omoplata. Ás veces o paciente experimenta dor compresiva aguda no peito, náuseas e vómitos.
Por desgraza, moitos pacientes teñen un ataque cardíaco porque nin sequera son conscientes da diabetes. Mentres tanto, a exposición á hiperglicemia leva complicacións mortais.
En diabéticos, a probabilidade de desenvolver a angina pectora duplica. As súas principais manifestacións son palpitacións, malestar, sudoración e falta de respiración.
A angina pectoris, xurdida contra o fondo da diabetes, ten as súas propias características. Así, o seu desenvolvemento non está afectado pola gravidade da enfermidade subxacente, senón pola duración da lesión cardíaca. Ademais, en pacientes con alto contido de azucre, o subministro de sangue insuficiente ao miocardio desenvólvese moito máis rápido que en persoas sanas.
En moitos diabéticos, os síntomas da angina pectora son leves ou completamente ausentes. Ademais, a miúdo teñen un mal funcionamento do ritmo cardíaco, que adoita acabar coa morte.
Outra das consecuencias da diabetes tipo 2 é a insuficiencia cardíaca que, como outras complicacións cardíacas derivadas da hiperglicemia, ten os seus propios detalles. Entón, a insuficiencia cardíaca con alto nivel de azucre adoita desenvolverse a unha idade temperá, especialmente nos homes. Os síntomas característicos da enfermidade inclúen:
- inchazo e amidez das extremidades;
- ampliación do tamaño no corazón;
- micción frecuente
- fatiga;
- un aumento do peso corporal, que se explica pola retención de fluídos no corpo;
- Mareos
- falta de respiración
- tose.
A distrofia do miocardio diabético tamén leva a unha violación do ritmo do latido cardíaco. A patoloxía prodúcese debido a un mal funcionamento nos procesos metabólicos, provocada pola deficiencia de insulina, o que complica o paso da glicosa polas células do miocardio. Como resultado, os ácidos graxos oxidados acumúlanse no músculo cardíaco.
O curso da distrofia miocárdica leva á aparición de focos de trastornos de condución, arritmias parpadeantes, extrasistoles ou parasistoles. Tamén a microangiopatía na diabetes contribúe á derrota de pequenos vasos que alimentan o miocardio.
A taquicardia sinusal ocorre con sobreestrés nervioso ou físico. Despois de todo, a función cardíaca acelerada é necesaria para proporcionar ao corpo compoñentes nutricionais e osíxeno. Pero se o azucre no sangue aumenta constantemente, entón o corazón vese obrigado a traballar de xeito mejorado.
Non obstante, en diabéticos, o miocardio non pode contraerse rapidamente. Como resultado, o osíxeno e os compoñentes nutricionais non entran no corazón, o que moitas veces leva a ataques cardíacos e morte.
Con neuropatía diabética, pode producirse unha variabilidade da frecuencia cardíaca. Para tal estado de carácter, a arítmia prodúcese debido ás flutuacións na resistencia do sistema vascular periférico, que NS debe controlar.
Outra complicación do diabético é a hipotensión ortostática. Maniféstanse por unha diminución da presión arterial. Os signos de hipertensión son mareos, malestar e desmaio. Tamén se caracteriza pola debilidade tras espertar e unha dor de cabeza constante.
Xa que cun aumento crónico do azucre no sangue hai moitas complicacións, é importante saber como fortalecer o corazón na diabetes e que tratamento elixir se a enfermidade xa se desenvolveu.
Fármacos de enfermidades cardíacas en diabéticos
 A base do tratamento é evitar o desenvolvemento de posibles consecuencias e deter a progresión das complicacións existentes. Para iso, é importante normalizar a glicemia en xaxún, controlar os niveis de azucre e evitar que suba ata 2 horas despois de comer.
A base do tratamento é evitar o desenvolvemento de posibles consecuencias e deter a progresión das complicacións existentes. Para iso, é importante normalizar a glicemia en xaxún, controlar os niveis de azucre e evitar que suba ata 2 horas despois de comer.
Para este propósito, con diabetes tipo 2, recíntanse axentes do grupo biguanida. Estes son Metformin e Siofor.
O efecto da Metformina vén determinado pola súa capacidade de inhibir a gluconeoxénese, activar a glicólise, o que mellora a secreción de piruvato e lactato nos tecidos musculares e graxos. Ademais, a droga impide o desenvolvemento da proliferación de músculos lisos das paredes vasculares e afecta favorablemente ao corazón.
A dosificación inicial é de 100 mg por día. Non obstante, hai unha serie de contraindicacións para tomar o medicamento, especialmente para ter precaución para os que teñen dano no fígado.
Ademais, con diabetes tipo 2, a miúdo prescríbese Siofor, o cal é especialmente eficaz cando a dieta e o exercicio non contribúen á perda de peso. A dose diaria elíxese individualmente dependendo da concentración de glicosa.
Para que Siofor sexa efectivo, a súa cantidade é evitada constantemente - de 1 a 3 comprimidos. Pero a dose máxima da droga non debe ser superior a tres gramos.
Siofor está contraindicado en caso de diabetes tipo 1 dependente da insulina, infarto de miocardio, embarazo, insuficiencia cardíaca e enfermidades pulmonares graves. Ademais, o medicamento non se toma se o fígado, os riles e un estado de coma diabético funcionan mal. Ademais, Siofor non debe beber se son tratados nenos ou pacientes maiores de 65 anos.
Para desfacerse da angina de pectorais, a isquemia, para evitar o desenvolvemento de infarto de miocardio e outras complicacións cardíacas derivadas da diabetes, é necesario tomar varios grupos de drogas:
- Medicamentos antihipertensivos.
- ARB: prevención da hipertrofia miocardial.
- Beta-bloqueantes: normalizar a frecuencia cardíaca e normalizar a presión arterial.
- Diuréticos: reduce o inchazo.
- Nitratos: detén un ataque cardíaco.
- Os inhibidores da ACE - teñen un efecto de fortalecemento xeral sobre o corazón;
- Anticoagulantes: fan que o sangue sexa menos viscoso.
- Os glicósidos están indicados para edema e fibrilación auricular.
Cada vez máis, coa diabetes tipo 2, acompañada de problemas cardíacos, o médico asistente prescribe Dibicor. Activa procesos metabólicos nos tecidos, proporcionándolles enerxía.
Dibicor afecta favorablemente ao fígado, ao corazón e aos vasos sanguíneos. Ademais, tras 14 días desde o inicio do medicamento, hai unha diminución da concentración de azucre no sangue.
O tratamento con insuficiencia cardíaca consiste en tomar comprimidos (250-500 mg) 2 p. ao día. Ademais, recoméndase beber a Dibikor en 20 minutos. antes de comer. A cantidade máxima dunha dose diaria de fármaco é de 3000 mg.
Dibicor está contraindicado na infancia durante o embarazo, lactación e en caso de intolerancia á taurina. Ademais, Dibicor non se pode tomar con glicósidos cardíacos e BKK.
Tratamentos cirúrxicos
Moitos diabéticos se preocupan de como tratar a insuficiencia cardíaca con cirurxía. O tratamento radical realízase cando o fortalecemento do sistema cardiovascular coa axuda de fármacos non trouxo os resultados desexados. As indicacións para os procedementos cirúrxicos son:
- cambios no cardiograma;
- se a zona do peito está constantemente dolorida;
- hinchazón
- arritmia;
- sospeitoso ataque cardíaco;
- angina pectoral progresiva.
A cirurxía por insuficiencia cardíaca inclúe a vasodilatación do globo. Coa súa axuda, elimínase o estreitamento da arteria, que nutre o corazón. Durante o procedemento, introdúcese un catéter na arteria, ao longo do cal se lle leva un globo á área problemática.
O stent aortocoronario realízase a miúdo cando se introduce unha estrutura de malla na arteria que impide a formación de placas de colesterol. E co enxerto por arteria coronaria crean condicións adicionais para o fluxo sanguíneo libre, o que reduce significativamente o risco de recaída.
En caso de cardiodistrofia diabética, indícase tratamento cirúrxico con implantación dun marcapasos. Este dispositivo captura todos os cambios no corazón e corrixe de forma instantánea, o que reduce a probabilidade de arritmias.
Non obstante, antes de realizar estas operacións, é importante non só normalizar a concentración de glicosa, senón tamén compensar a diabetes. Xa que incluso unha intervención menor (por exemplo, abrir un absceso, extirpación das uñas), que se realiza no tratamento de persoas sanas de xeito ambulatorio, en diabéticos realízase nun hospital cirúrxico.
Ademais, antes dunha intervención cirúrxica significativa, os pacientes con hiperglicemia son transferidos á insulina. Neste caso, indícase a introdución de insulina sinxela (3-5 doses). E durante o día é importante controlar a glicosuria e o azucre no sangue.
Dado que as enfermidades cardíacas e a diabetes son conceptos compatibles, as persoas con glicemia necesitan controlar regularmente o funcionamento do sistema cardiovascular. É igualmente importante controlar canto aumentou o azucre no sangue, porque cunha hiperglucemia severa pode producirse un ataque cardíaco e levar á morte.
No vídeo deste artigo continúase o tema das enfermidades cardíacas na diabetes.