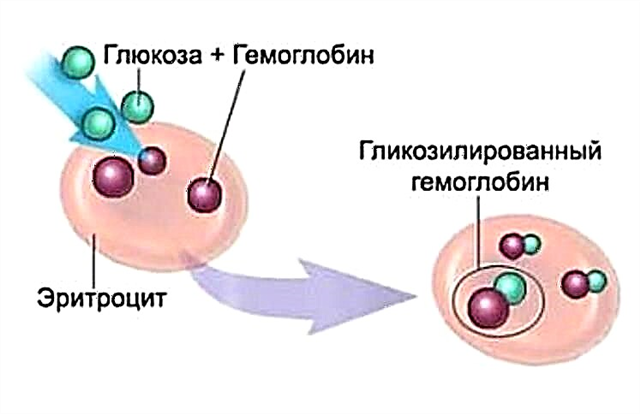
Que son os anticorpos contra a insulina? Trátase de autoanticorpos que o corpo humano produce contra a súa propia insulina. A AT á insulina é o marcador máis específico para a diabetes tipo 1 (en diante a diabetes tipo 1) e estanse a designar estudos para o diagnóstico diferencial da propia enfermidade.
A diabetes tipo 1 A diabetes dependente da insulina ocorre como resultado de danos autoinmunes nos illotes da glándula de Langerhans. Esta patoloxía levará a unha deficiencia absoluta de insulina no corpo humano.
Iso é exactamente o que a diabetes tipo 1 se opón á diabetes tipo 2, que non concede tanta importancia aos trastornos inmunolóxicos. O diagnóstico diferencial de tipos de diabetes é de gran importancia no prognóstico e nas tácticas dunha terapia eficaz.
Como determinar o tipo de diabetes
Para a determinación diferencial do tipo de diabetes mellitus, examínanse autoanticorpos dirixidos contra as células beta de illote.
O corpo da maioría dos diabéticos tipo 1 produce anticorpos contra os elementos do seu propio páncreas. Para persoas con diabetes tipo 2, autoanticorpos similares son pouco característicos.
Na diabetes tipo 1, a hormona insulina actúa como autoantíxeno. A insulina é un autoantíxeno pancreático estrictamente específico.
Esta hormona difire doutros autoantíxenos que se atopan nesta enfermidade (todo tipo de proteínas dos illotes de Langerhans e glutamato decarboxilase).
Polo tanto, o marcador máis específico da patoloxía autoinmune do páncreas na diabetes tipo 1 considérase unha proba positiva para anticorpos contra a hormona insulina.
Os autoanticorpos á insulina atópanse no sangue da metade dos diabéticos.
Na diabetes tipo 1, tamén se atopan outros anticorpos no torrente sanguíneo que se refiren ás células beta do páncreas, por exemplo, anticorpos para a glutamato descarboxilase e outros.
No momento no que se fai o diagnóstico:
- O 70% dos pacientes ten tres ou máis tipos de anticorpos.
- Unha especie é observada en menos do 10%.
- Non hai autoanticorpos específicos no 2-4% dos pacientes.
Non obstante, os anticorpos contra a hormona contra a diabetes non son a causa do desenvolvemento da enfermidade. Só reflicten a destrución da estrutura das células do páncreas. Os anticorpos contra a hormona insulina en nenos con diabetes tipo 1 pódense observar con máis frecuencia que nos adultos.
Preste atención! Normalmente, en nenos con diabetes tipo 1, os anticorpos contra a insulina aparecen primeiro e en moi alta concentración. Unha tendencia similar maniféstase en menores de 3 anos.
Tendo en conta estas características, hoxe considérase a proba de AT como a mellor análise de laboratorio para establecer o diagnóstico de diabetes tipo 1 en nenos.
Para obter a información máis completa no diagnóstico da diabetes, non só se prescribe unha análise para anticorpos, senón tamén para a presenza doutros autoanticorpos característicos da diabetes.
Se un neno sen hiperglucemia ten un marcador de lesión autoinmune das células dos illotes de Langerhans, isto non significa que a diabetes estea presente en nenos de tipo 1. A medida que a diabetes avanza, o nivel de autoanticorpos diminúe e pode chegar a ser completamente detectable.
O risco de transmisión de diabetes tipo 1 por herdanza
A pesar de que os anticorpos contra a hormona son recoñecidos como o marcador máis característico da diabetes tipo 1, hai casos nos que se detectaron estes anticorpos na diabetes tipo 2.
Importante! A diabetes tipo 1 é herdada principalmente. A maioría das persoas con diabetes son portadoras de certas formas do mesmo xen HLA-DR4 e HLA-DR3. Se unha persoa ten parentes con diabetes tipo 1, o risco de que se enferme aumente 15 veces. A relación de risco é de 1:20.
Normalmente, detéctanse patoloxías inmunolóxicas baixo un marcador de danos autoinmunes ás células dos illotes de Langerhans moito antes de que se produza a diabetes tipo 1. Isto débese a que a estrutura completa dos síntomas da diabetes require a destrución da estrutura do 80-90% das células beta.
Por iso, pódese usar un test de autoanticorpos para identificar o risco de desenvolvemento futuro da diabetes tipo 1 en persoas que teñen unha historia hereditaria de enfermidade pesada. A presenza dun marcador de lesión autoinmune de células illotísticas de Largenhans nestes pacientes indica un risco do 20% máis de desenvolver diabete nos próximos 10 anos da súa vida.
Se hai dous ou máis anticorpos de insulina característicos da diabetes tipo 1 no sangue, a probabilidade de que se produza a enfermidade nos próximos 10 anos nestes pacientes aumente un 90%.
A pesar de que non se recomenda un estudo sobre autoanticorpos como cribado para diabetes tipo 1 (isto tamén se aplica a outros parámetros de laboratorio), esta análise pode ser útil para examinar a nenos con unha herdanza cargada en termos de diabetes tipo 1.
En combinación co test de tolerancia á glicosa, permitirache diagnosticar a diabetes tipo 1 antes de que aparezan signos clínicos pronunciados, incluída a cetoacidosis diabética. Tamén se viola a norma de péptido C no momento do diagnóstico. Este feito reflicte boas taxas de función das células beta residuais.
É de destacar que o risco de desenvolver unha enfermidade nunha persoa con proba positiva de anticorpos contra a insulina e a ausencia de antecedentes familiares de diabetes tipo 1 non é diferente do risco de padecer esta enfermidade na poboación.
O corpo da maioría dos pacientes que reciben inxeccións de insulina (insulina recombinante, exóxena), ao cabo dun tempo comeza a producir anticorpos para a hormona.
Os resultados dos estudos destes pacientes serán positivos. Ademais, non dependen de se o desenvolvemento de anticorpos contra a insulina é endóxeno ou non.
Por este motivo, a análise non é adecuada para o diagnóstico diferencial de diabetes tipo 1 en aquelas persoas que xa usaron preparados de insulina. Unha situación similar ocorre cando se sospeita de diabete nunha persoa que foi diagnosticada con diabetes tipo 2 por erro e foi tratada con insulina exóxena para corrixir a hiperglicemia.
Enfermidades asociadas
A maioría dos pacientes con diabetes tipo 1 teñen unha ou varias enfermidades autoinmunes. Na maioría das veces é posible identificar:
- trastornos da tiroide autoinmune (enfermidade de Graves, tiroidite de Hashimoto);
- Enfermidade de Addison (insuficiencia suprarrenal primaria);
- enfermidade celíaca (enteropatía celíaca) e anemia perniciosa.
Polo tanto, se se detecta un marcador dunha patoloxía autoinmune de células beta e se confirma a diabetes tipo 1, deberían prescribirse probas adicionais. Necesítanse para excluír estas enfermidades.
Por que é necesaria a investigación
- Excluír a diabetes tipo 1 e tipo 2 nun paciente.
- Prever o desenvolvemento da enfermidade naqueles pacientes que teñen unha historia hereditaria gravosa, especialmente nos nenos.
Cando asignar análise
A análise prescríbese cando o paciente revela os síntomas clínicos da hiperglicemia:
- Aumento do volume de orina.
- Sede.
- Adelgazamento non explicado.
- Aumento do apetito
- Diminución da sensibilidade das extremidades inferiores.
- Discapacidade visual.
- Úlceras tróficas nas pernas.
- Longas feridas de curación.
Como demostran os resultados
Norma: 0-10 Unidades / ml.
Indicador positivo:
- diabetes tipo 1;
- Enfermidade de Hirat (síndrome de insulina AT);
- síndrome autoinmune poliendocrino;
- a presenza de anticorpos para preparados de insulina exóxenos e recombinantes.
O resultado é negativo:
- norma;
- a presenza de síntomas de hiperglicemia indica unha alta probabilidade de diabetes tipo 2.