Na pancreatite aguda e crónica (inflamación do páncreas), os principais síntomas clínicos son a dor. É a dor que causa numerosos problemas a unha persoa que padece pancreatite. Só despois de que apareza a dor, a persoa decide ir ao médico.
Unha das áreas prioritarias para o tratamento da pancreatite son as diferentes opcións para o alivio da dor na casa.
Como se asocian os síntomas da dor coa pancreatite?
No mecanismo de aparición de dor con pancreatite, pode ter un gran papel diversos procesos que se producen no páncreas, por exemplo:
- Violación da microcirculación de tecidos (isquemia).
- Obstrución dos condutos da glándula.
- Cambios distróficos e inflamatorios.
O predominio de certos cambios débese á natureza da enfermidade (forma aguda ou crónica).
Na pancreatite aguda, a palma pertence a cambios inflamatorios nos tecidos da propia glándula. Hai un desenvolvemento de todos os síntomas clásicos da inflamación:
- dor
- hinchazón;
- función deteriorada;
- vermelhidão.
O edema, que é causado por unha excesiva acumulación de fluído, ten un efecto negativo adicional. Compresa o tecido pancreático.
A aparición de sitios necróticos e distróficos na pancreatite aguda é un signo individual e pode variar desde as lesións individuais ata a necrose pancreática total.
Cando se produce tal patoloxía, unha violación da integridade dos lóbulos do parénquima da glándula vai acompañada da eliminación das súas enzimas máis aló dos límites anatómicos do conduto. Polo tanto, a dor con pancreatite crece aínda máis.
Os cambios inflamatorios na pancreatite crónica son menos intensos. Aquí predominan os procesos isquémicos e a substitución do tecido glandular. Nalgunhas zonas do páncreas aparecen cistos e zonas de calcificación.
Como resultado destes cambios, as seccións de tecidos que aínda son viables comprétanse, e a saída de enzimas dixestivas do páncreas é perturbada. A dor por pancreatite faise máis intensa.
Cun curso prolongado de pancreatite crónica, obsérvanse cambios patolóxicos na sensibilidade; a dor ocorre como resposta a irritantes leves (alodinia).
Característica da dor
A natureza e a localización da dor na pancreatite pode considerarse individual, pero, por outra banda, dependen do curso do proceso inflamatorio. Na pancreatite aguda, a dor ocorre inmediatamente despois de comer un alimento irritante. Coa progresión de trastornos patolóxicos, a dor con pancreatite aumenta gradualmente.
O paciente precipítase en buscas sen éxito dunha pose facilitadora. Non obstante, na maioría dos casos, nin a pose do "embrión" (patas elevadas ao estómago), nin a posición lateral, nin a posición de medio sentado non dan un alivio esperado. En posición supina, obsérvanse síntomas de dor máis pronunciados.
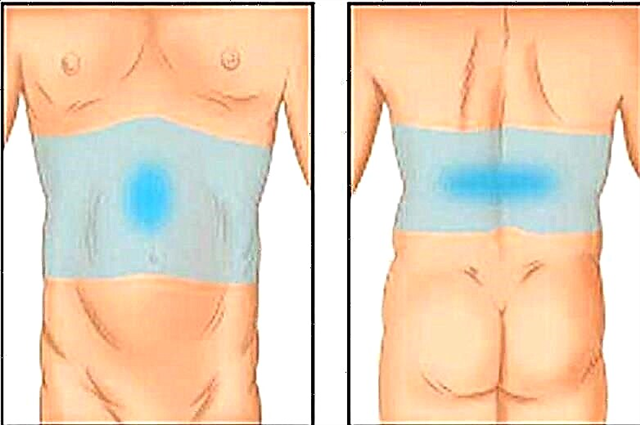
Moitas veces, a dor con pancreatite localízase no abdome superior. Normalmente esta é a parte epigástrica, pero ás veces a dor pode desprazarse cara ao hipocondrio esquerdo ou dereito. Ás veces, a dor na pancreatite aguda aseméllase á dor característica da angina pectorais.
Maniféstanse por cocción, queimando síntomas desagradables no esternón, estendéndose ao lado esquerdo da parte traseira, á esquerda da mandíbula inferior ou ao brazo. A pancreatite crónica maniféstase no feito de que a dor non ten unha localización clara. Poden ser diferentes de intensidade:
- Na rexión lumbar en forma de cinto completo ou medio cinto esquerdo.
- Na zona traseira sen estenderse por zonas próximas.
- Na zona da parte inferior do esterno (na rexión das costelas inferiores).
- No abdome medio ou superior.
A maioría dos pacientes que padecen pancreatite crónica observan a frecuencia de que xorde dor, é dicir, un tipo de calambres. Con pancreatite, a dor pode ser de diversa intensidade. Pero a maioría das veces é tan elevado que incluso poden producirse trastornos mentais.
Preste atención! A dor na pancreatite crónica está directamente relacionada co uso de alimentos graxos, picantes ou fritos e alcol. Os primeiros signos de dor obsérvanse media hora despois de comer.
A dor ao úlcera, é dicir, a dor no estómago baleiro é moi rara. Ás veces, despois de períodos de mellora, ocorren intervalos de aumento da dor.
Se a dor desapareceu, isto non sempre é motivo de alegría. Isto é especialmente certo en situacións nas que a dor era moi grave. A súa súbita desaparición indica que a necrose se desenvolve na maioría dos tecidos.
Como aliviar a dor na casa
Na pancreatite aguda, a desaparición de dor grave e súbita pode ter consecuencias negativas. O cadro aparecido dun "abdome agudo" é diagnosticado e avaliado correctamente por un cirurxián só in vivo.
É dicir, o uso de calquera medicamento para a dor escurece a dor, debido a que a enfermidade é difícil de diagnosticar. Co desenvolvemento de pancreatite aguda, o método máis eficaz é a aplicación dun quentador de xeo ao estómago.
Alivia a dor do páncreas na casa con analxésicos non estupefacientes. As substancias máis eficaces neste segmento son:
- Paracetamol
- Ibuprofeno.
- Diclofenac.
O paracetamol está dispoñible en comprimidos, xarope ou cápsulas con contido líquido. A dose do medicamento en cada caso está seleccionada individualmente. É recomendable comezar o tratamento cunha dosificación mínima e, se é necesario, debe aumentarse gradualmente.
Se o efecto analxésico é moi débil, prescríbese ibuprofeno ou diclofenac. É posible aliviar a dor potenciando o efecto dos AINE con tranquilizantes ou antipsicóticos só con extrema severidade da dor.
O tratamento complexo da pancreatite crónica inclúe os seguintes grupos de drogas.
Enzimas pancreáticas
Noutras palabras, pancreatina. Por un lado, mellora a dixestión e reduce a carga no tecido glandular. E por outra banda, unha diminución da carga funcional pode aliviar directamente a dor ou, en casos extremos, a súa intensidade.
Somatostatina hormonal e compostos sintéticos con ela
A somatostatina tende a reducir a sensibilidade do corpo á dor e, especialmente, á dor durante a pancreatite. Un análogo sintético da droga é o octreótido. A droga ten unha longa duración de acción, polo que incluso un curso de tres días a curto prazo permítelle conseguir un efecto bastante longo.
Non obstante, a somatostatina ten unha gama bastante ampla de contraindicacións e efectos secundarios, polo que non se poden usar nin os seus análogos para tratar absolutamente a todos os pacientes. O medicamento prescríbese individualmente, do mesmo xeito que o tratamento da pancreatite con medicamentos.
Bloqueadores dos receptores de histamina H2
A chamada "paz funcional" para o páncreas pode crearse non só mediante a supresión directa da secreción por encimas do páncreas. Podes usar o efecto directo dos inhibidores da bomba de protóns ou dos bloqueadores dos receptores de histamina H2 neste proceso.
Entre os bloqueantes dos receptores de histamina H2, a famotidina é a droga máis popular. Ten actividade antioxidante, ten un mínimo de efectos secundarios, mellora as características reolóxicas do sangue.
Usando famotidina, pódese minimizar a secreción de residuos pancreáticos conservados. Isto débese a que a droga suprime bastante rápido a liberación de ácido clorhídrico no estómago.
Inhibidores da bomba de protóns
Os inhibidores da bomba de protóns inclúen:
- Rabeprazol
- Esomeprazol
- Lansoprazol.
Estes medicamentos teñen menos efectos secundarios. Polo tanto, o uso destes medicamentos é case seguro. Cunha dosificación seleccionada individualmente, pódense tomar inhibidores da bomba de protóns durante moito tempo.
Pódese observar que ás veces tamén axudan as herbas para o páncreas, que pode non ser o principal tratamento, pero no complexo fan un excelente traballo.
Alivio da dor hospitalaria
En caso de pancreatite grave, o paciente debe ser hospitalizado de urxencia nun hospital. Para aliviar a dor no hospital, pódense usar analxésicos estupefacientes. Cales son máis comúns para a pancreatite aguda? Máis frecuentemente usado:
- Ketanov.
- Tramadol.
- Omnopon.
- Promedol.
En situacións especialmente agravadas, os analxésicos estupefacientes combínanse con tranquilizantes, antidepresivos e antipsicóticos. Estas drogas aumentan a acción do outro.