Nun corpo en crecemento, todos os procesos ocorren moito máis rápido que nos adultos, polo que é moi importante recoñecer e deter a enfermidade ao principio. O desenvolvemento da diabetes nos nenos continúa rapidamente, o tempo desde os primeiros síntomas expresados ata o coma diabético leva uns días ou incluso horas. A miúdo, a diabetes detéctase nun centro de saúde onde o neno foi entregado en estado inconsciente.
As estatísticas de diabetes infantil son decepcionantes: diagnosticouse nun 0,2% dos nenos e a incidencia está a aumentar constantemente, cun aumento do 5% ao ano. Entre as enfermidades crónicas que debutaron na infancia, a diabetes mellitus ocupa o 3º lugar na frecuencia de detección. Tratemos de descubrir que tipos de enfermidades son posibles na infancia, como identificalas e tratalas a tempo.
Características da diabetes tipo 1 e tipo 2 nun neno
A diabetes mellitus é un complexo de trastornos metabólicos, que se acompaña dun aumento da concentración de glicosa nos vasos. A causa deste aumento neste caso é ou unha violación da produción de insulina ou un debilitamento da súa acción. Nos bebés, a diabetes é o trastorno endocrino máis común. Un neno pode enfermarse a calquera idade, pero a maioría das veces os trastornos ocorren en preescolares e adolescentes durante cambios hormonais activos.
A diabetes e as subidas de presión serán cousa do pasado
- Normalización do azucre95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte golpe de corazón90%
- Desfacerse da presión arterial alta 92%
- O aumento da enerxía durante o día, mellorando o sono durante a noite -97%
A diabetes dos nenos, por regra xeral, é máis grave e máis propensa á progresión que un adulto. A necesidade de insulina está cambiando constantemente, os pais adoitan verse obrigados a medir a glicemia e recalcular a dose da hormona á luz de novas condicións. A sensibilidade á insulina está influenciada non só por enfermidades infecciosas, senón tamén polo nivel de actividade, os aumentos hormonais e incluso o mal humor. Cun tratamento constante, supervisión médica e maior atención dos pais, un neno enfermo desenvólvese e aprende con éxito.
A diabetes mellitus nos nenos non sempre é posible compensar durante moito tempo con métodos estándar, a glicemia normalmente estabilízase só ao final da puberdade.
Causas da diabetes nos nenos
As causas das violacións non son completamente comprendidas, pero os seus provocadores son moi coñecidos. Na maioría das veces, a diabetes nun neno é detectada despois da exposición aos seguintes factores:
- Enfermidades infecciosas dos nenos: varicela, sarampelo, febre escarlata e outros. Tamén a diabetes pode ser unha complicación da gripe, pneumonía ou dor de garganta grave. Estes factores de risco son especialmente perigosos en bebés menores de 3 anos.
- Liberación activa de hormonas durante a puberdade.
- Estrés excesivo psicolóxico, tanto prolongado coma único.
- Lesións, principalmente na cabeza e no abdome.
- Os alimentos graxos con alto contido en carbohidratos que chegan regularmente á mesa do bebé, especialmente cando se combinan coa deficiencia de movemento, son a causa principal da enfermidade do tipo 2.
- Uso irracional de drogas, principalmente glucocorticoides e diuréticos. Hai sospeitas de que os inmunomoduladores poden ser perigosos, que en Rusia adoitan prescribirse para case todos os arrefriados.
A causa da enfermidade no neno tamén pode ser diabetes descompensada na súa nai. Estes nenos nacen máis grandes, aumentan ben, pero son moito máis propensos a enfermarse con diabetes.
Un factor hereditario xoga un papel no desenvolvemento do trastorno. Se o primeiro fillo está enfermo de diabetes, o risco para os nenos posteriores na familia é do 5%. Con dous pais diabéticos, o risco máximo é de aproximadamente o 30%. Actualmente, hai probas que poden detectar a presenza de marcadores xenéticos da diabetes. Certo, estes estudos non teñen beneficios prácticos, xa que actualmente non existen medidas preventivas que poidan garantir a prevención da enfermidade.
Clasificación da diabetes
Durante moitos anos, a diabetes tipo 1 foi considerada a única posible nun neno. Estableceuse agora que supón o 98% de todos os casos. Nos últimos 20 anos, os diagnósticos están a revelar cada vez máis tipos non clásicos da enfermidade. Por un lado, a incidencia da diabetes tipo 2 aumentou significativamente debido a hábitos pouco saudables e un forte aumento de peso na xeración máis nova. Por outra banda, o desenvolvemento da medicina permitiu determinar as síndromes xenéticas causantes da diabetes, que antes se consideraban tipo puro 1.
Unha nova clasificación dos trastornos dos carbohidratos proposta pola OMS inclúe:
- Un tipo, que se divide en autoinmunes e idiopáticas. Ocorre moito máis a miúdo que outros tipos. A causa da autoinmunidade é a súa propia inmunidade, que destrúe as células pancreáticas. A diabetes idiopática desenvólvese do mesmo xeito, pero non hai signos dun proceso autoinmune. A causa destas violacións aínda non se sabe.
- Diabetes tipo 2 nun neno. Supón o 40% de todos os casos que non se poden atribuír ao tipo 1. A enfermidade comeza durante a puberdade en nenos con sobrepeso. Por regra xeral, neste caso pódese atopar a herdanza: un dos pais tamén ten diabetes.
- Mutacións xénicas que provocan unha insuficiencia na produción de insulina. Primeiro de todo, é o Modi-diabetes, que se divide en varios tipos, cada un deles ten as súas propias características e métodos de tratamento. Supón aproximadamente o 10% da hiperglicemia, que non se pode atribuír ao tipo 1. A diabetes mitocondrial, que é hereditaria e vai acompañada de trastornos neurolóxicos, pertence ao mesmo grupo.
- Mutacións xénicas provocando resistencia á insulina. Por exemplo, a resistencia do tipo A, que se manifesta máis a miúdo nas adolescentes, así como o leprecuanismo, que é un trastorno de desenvolvemento múltiple acompañado de hiperglicemia.
- A diabetes esteroide é un trastorno causado polo uso de drogas (normalmente glucocorticoides) ou outros produtos químicos. Normalmente, este tipo de diabetes en nenos responde ben ao tratamento.
- Diabetes secundarias A causa pode ser enfermidades e lesións do departamento de páncreas, que é o responsable da produción de insulina, así como as enfermidades endocrinas: síndrome de hipercorticismo, acromegalia, outras síndromes xenéticas que aumentan o risco de diabete: Down, Shereshevsky-Turner, etc. A diabetes secundaria nos nenos leva aproximadamente o 20% de trastornos de hidratos de carbono non relacionados co tipo 1.
- A síndrome de insuficiencia poliglandular é unha enfermidade autoinmune moi rara que afecta aos órganos do sistema endocrino e pode destruír células que producen insulina.

Os primeiros signos de diabetes en nenos
O debut da diabetes tipo 1 en nenos pasa por varias etapas. Co inicio da dexeneración das células beta, os restantes asumen as súas funcións. O neno xa está enfermo, pero non hai síntomas. A glicosa no sangue comeza a crecer cando quedan críticamente poucas células e prodúcese deficiencia de insulina. Ao mesmo tempo, os tecidos carecen de enerxía. Para compensalo, o corpo comeza a usar as reservas de graxa como combustible. Cando a graxa se descompón, fórmanse cetonas que afectan o bebé tóxicamente, dando lugar a cetoacidosis e, a continuación, a coma.
Durante o período de crecemento de azucre e a aparición de cetoacidosis, a enfermidade pode recoñecerse por signos característicos:
| Sede, ouriñar rápido. | O exceso de azucre é excretado polos riles, polo que o corpo busca fortalecer a micción. A diabetes mellitus está acompañada nos nenos por un aumento no número de desexos nocturnos. Unha gran sede aparece en resposta a unha deshidratación incipiente. |
| Aumento do apetito | O motivo é a inanición de tecidos. Por falta de insulina, a glicosa acumúlase nos vasos do neno e non chega ás células. O corpo está intentando obter enerxía do xeito habitual - a partir dos alimentos. |
| Somnolencia despois de comer. | Despois de comer, a glicemia aumenta bruscamente, o que empeora o benestar. En poucas horas, a insulina residual reduce o azucre no sangue e o neno faise máis activo. |
| Perda de peso rápida. | Un dos últimos síntomas da diabetes. Obsérvase cando as células beta vivas están case desaparecidas e úsanse depósitos de graxa. Este síntoma non é característico do tipo 2 e dalgunha diabetes Mody. |
| Debilidade. | Esta manifestación da diabetes pode ser causada tanto pola fame do tecido como polos efectos tóxicos das cetonas. |
| Infeccións persistentes ou recorrentes, furúnculos, cebada. | Por regra xeral, son o resultado dunha aparición suave da diabetes. Tanto as complicacións bacterianas como as enfermidades fúngicas son posibles. As nenas teñen tordo e os bebés teñen diarrea que non se pode tratar. |
| O cheiro a acetona que vén da pel, da boca, da urina. Transpiración. | A acetona é un dos corpos cetonas formados durante a cetoacidosis. O corpo busca desfacerse das toxinas por todos os medios dispoñibles: a través de suor, ouriños, aire exhalado - as normas de acetona na orina. |
Os primeiros síntomas poden estar enmascarados por unha infección viral, que se converteu nun provocador da diabetes. Se non consulta a un médico a tempo, o estado do neno empeora. A diabetes maniféstase por vómitos, dor abdominal, conciencia deteriorada, polo tanto, ao ingresar no hospital, as infeccións intestinais ou a apendicite convértense a miúdo nos primeiros diagnósticos.
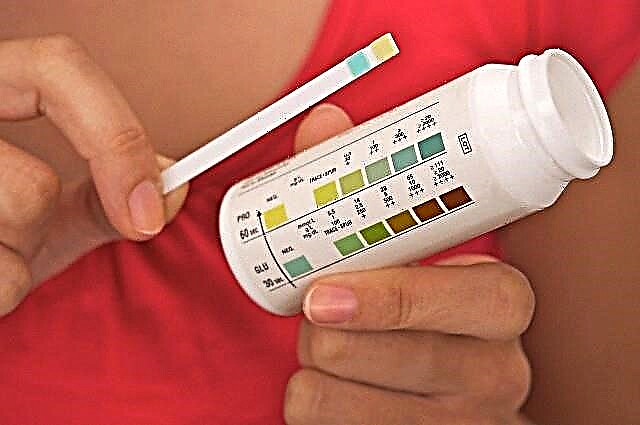
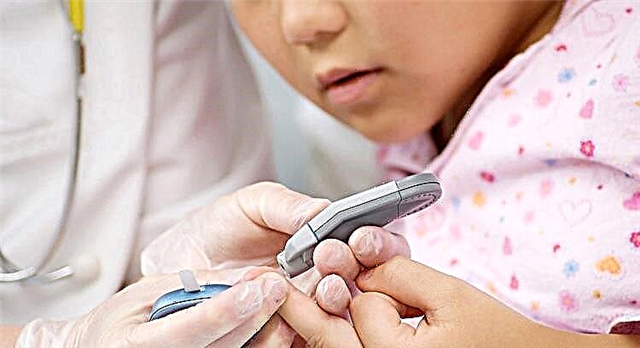
Para identificar a diabetes oportuna nun neno, aconséllase que os endocrinólogos fagan unha proba de glicosa despois de cada enfermidade grave. Podes facer unha proba expresa usando un glucómetro portátil na maioría dos laboratorios e algunhas farmacias. Con glicemia alta, o azucre na urina pódese detectar usando tiras de proba.
Diagnósticos necesarios
Nos nenos, predomina drasticamente a diabetes tipo 1, caracterizada por un inicio agudo e síntomas vivos. Os signos clínicos clásicos e un alto contido de azucre poden ser suficientes para o diagnóstico. Os criterios son a glicemia en xaxún superior a 7 ou a calquera hora do día máis de 11 mmol / L. O diagnóstico é confirmado por probas de anticorpos para insulina, péptido C, células beta. Para excluír fenómenos inflamatorios no páncreas, realízase unha ecografía.
Nos casos en que non é posible determinar sen ambigüidade un tipo de diabetes:
- se a enfermidade comezou levemente, os síntomas aumentaron durante moito tempo, hai unha probabilidade de 2 tipos da enfermidade ou a súa forma Modi. Calquera síntoma borrado ou atípico en presenza de hiperglicemia require investigación adicional;
- Un bebé ten menos de 6 meses. Nos nenos pequenos, o tipo 1 ocorre no 1% dos casos;
- o neno ten patoloxías de desenvolvemento. É necesario o cribado para identificar mutacións xénicas.
- A análise do péptido C é normal (> 200) despois de 3 anos desde o inicio da diabetes, a glicemia sen tratamento é superior a 8. Co tipo 1, isto ocorre en non máis do 5% dos pacientes. Noutros nenos, as células beta teñen tempo para colapsarse completamente;
- a ausencia de anticorpos no momento do diagnóstico é unha ocasión para suxerir un tipo idiopático tipo 1 ou máis raros de diabetes.
Como tratar a diabetes nos nenos
A diabetes tipo 1 require terapia con insulina obrigatoria. Comeza inmediatamente despois do diagnóstico da enfermidade e continúa ao longo da vida. Agora substituír a súa propia insulina por artificial é o único xeito de salvar a vida dun neno con diabetes. Unha dieta promocionada baixo en carbohidratos pode reducir significativamente a glicemia, pero non é capaz de compensar a enfermidade, xa que a glicosa entra no torrente sanguíneo non só dos alimentos, senón tamén do fígado, na que está feita de compostos non hidratos de carbono. Os métodos alternativos poden poñer en risco a vida. Con diabetes tipo 1, non hai células beta, non se produce insulina. En tales condicións, ningunha cura milagrosa é capaz de manter o azucre normal.
A selección de insulina e o adestramento dos pais nas regras do control glicémico prodúcese nun centro hospitalario, no futuro haberá un seguimento suficiente. Despois do inicio da terapia con insulina, as células beta conservadas retoman temporalmente o seu traballo, a necesidade de inxeccións redúcese moito. Este fenómeno chámase lúa de mel. Pode durar unha semana ou un ano. Todo o tempo, o neno debe recibir pequenas doses de insulina. É imposible rexeitar o tratamento por completo.

Despois da lúa de mel, o neno é transferido a un réxime intensivo de insulinoterapia, empregando tanto hormona curta como longa. Presta especial atención á nutrición, débese contar con cada gramo de hidratos de carbono. Para compensar a diabetes mellitus, haberá que eliminar completamente os lanches sen contar.
A insulina pódese administrar baixo a pel de varias formas. A xeringa considérase un método obsoleto e raramente se usa nos nenos. Na maioría das veces úsanse plumas de xeringa, que permiten inxeccións case sen dor. Por idade escolar, o neno xa sabe facer inxeccións, un pouco despois aprende a recoller unha pluma de xiringa e a colocar a dose adecuada. Á idade de 14 anos, os diabéticos con intelixencia segura son capaces de calcular a insulina e poden ser independentes dos seus pais neste asunto.
A vía de administración máis moderna é unha bomba de insulina. Coa súa axuda, é posible obter os mellores resultados da glicemia. A súa popularidade nas rexións de Rusia é desigual, nalgún lugar (rexión de Samara) máis da metade dos nenos son trasladados a ela, nalgún lugar (rexión de Ivanovo) - non máis do 5%.
Os trastornos do tipo 2 son tratados segundo esquemas fundamentalmente diferentes. A terapia inclúe:
| Compoñentes do tratamento | Información para pais |
| Terapia dietética | Nutrición baixa en carbohidratos, exclusión completa de muffin e doces. Control de calorías para garantir a perda de peso gradual á normalidade. Para a prevención de trastornos vasculares, a cantidade de graxa saturada é limitada. A base da nutrición son os vexetais e os alimentos con alta proteína. |
| Actividade física | O nivel de actividade está seleccionado individualmente. Ao principio, poden ser cargas de intensidade media: longas (polo menos 45 minutos) camiñan a un ritmo rápido, nadando. Polo menos 3 adestramentos son necesarios por semana. Cunha mellora da condición física e perda de peso, un neno con diabetes pode participar con éxito en calquera sección de deportes. |
| Pílulas para o azucre | Dos comprimidos, aos nenos só se lles permite metformina, o seu uso está aprobado a partir dos 10 anos. A droga non é capaz de provocar hipoglucemia, polo tanto, pode usala sen un control constante por parte dos adultos. Cando se toma metformina, é necesario un control adicional do desenvolvemento e da pubertade. A dose inicial en nenos é de 500 mg, o límite é de 2000 mg. |
| Insulina | Prescríbese bastante raramente, normalmente de xeito temporal, para eliminar a descompensación da diabetes. Na maioría dos casos, é suficiente insulina basal, que se inxecta ata dúas veces ao día. |
O necesario para nenos con discapacidade
Todos os nenos con diabetes en idade temperá teñen a oportunidade de padecer unha discapacidade, teñen asignada a categoría de neno con discapacidade sen división en grupos.
Os motivos de discapacidade están recollidos na Orde do Ministerio de Traballo da Federación Rusa 1024n do 17/12/15. Esta pode ser a idade de 14 anos ou complicacións da diabetes, a súa longa descompensación, a ineficacia do tratamento prescrito. Con diabetes mellitus sen complicacións, a discapacidade elimínase aos 14 anos, xa que se cre que a partir de agora o neno é capaz de autocontrolarse e xa non necesita a axuda dos seus pais.
Beneficios para un neno con discapacidade:
- pago mensual en metálico. O seu tamaño está indexado regularmente. Agora pensión social con
- ascende a 12,5 mil rublos;
- pago a un pai non traballador que coida a unha persoa con discapacidade - 5,5 mil rublos;
- pagamentos rexionais, tanto individuais como mensuais;
- mellora das condicións da vivenda na orde de prioridade ao abeiro do acordo de seguridade social para as familias rexistradas antes do 2005;
- unha indemnización do 50% do custo dos servizos de vivenda;
- ingreso sen cola ao xardín de infancia;
- entrada gratuíta ao xardín de infancia;
- a posibilidade de recibir educación na casa;
- xantar gratuíto na escola;
- réxime suave especial do exame;
- cotas para o ingreso nalgunhas universidades.
Como parte da lista de medicamentos vitais e esenciais, todos os diabéticos reciben os medicamentos que necesitan. A lista inclúe todo tipo de insulina e consumibles. Segundo a experiencia dos pais, agullas, lancetas, tiras de proba dan demasiado pouco e teñen que ser compradas por si soas. Para persoas con discapacidade, ofrécese medicación adicional.

Posibles consecuencias e complicacións
Os endocrinólogos estiman que a compensación da diabetes mellitus en todo o país é insuficiente, a media hemoglobina glicada nos nenos é do 9,5%. Nas grandes cidades, esta cifra é moito mellor, aproximadamente o 8,5%. En asentamentos remotos, as cousas empeoran debido á mala parentalidade, ao número insuficiente de endocrinólogos, aos hospitais mal equipados e á inaccesibilidade de medicamentos modernos. Por suposto, en tales condicións, as complicacións da diabetes son bastante comúns.
O que ameaza un alto azucre para o neno: a toxicidade por glicosa é a causa do desenvolvemento de micro e macroangiopatía, neuropatía. O mal estado dos vasos provoca numerosas enfermidades concomitantes, principalmente nefropatía e retinopatía. Á idade de 30 anos, pode producirse insuficiencia renal.
A aterosclerose, hipertensión e ataque cardíaco son posibles incluso nunha idade nova. Estas consecuencias indesexables afectan o desenvolvemento físico e a capacidade de aprendizaxe do neno, estreitando significativamente a lista de profesións dispoñibles no futuro.
Un pé diabético non é típico para nenos, normalmente os problemas cos vasos e os nervios das pernas están limitados por síntomas como adormecemento e formigueo.
Prevención
A prevención da diabetes é agora un dos problemas máis presionantes da medicina. Coa prevención da enfermidade tipo 2, todo é sinxelo, xa que se desenvolve baixo a influencia do medio. Basta con normalizar o peso do neno, equilibrar a súa nutrición, engadir á rutina diaria do adestramento e o risco de diabete diminuirá significativamente.
Coa diabetes tipo 1, un cambio no estilo de vida non xoga un papel significativo e aínda non é posible retardar o proceso autoinmune e aforrar células beta, a pesar dos enormes fondos investidos na investigación. Os inmunosupresores, que se usan para transplantes de órganos, poden retardar o proceso. O seu uso ao longo da vida está mal tolerado, suprime o sistema inmunitario e cando se cancelan, o proceso autoinmune reanuda. Xa hai medicamentos que poden afectar estreitamente as causas da diabetes, estanse a probar. Se se confirman as propiedades e a seguridade dos novos fármacos, a diabetes tipo 1 pode curarse dende o principio.
Recomendacións clínicas para a prevención da diabetes (paga a pena considerar que todas elas teñen unha efectividade bastante baixa):
- Seguimento regular do azucre durante o embarazo. Inicio oportuno do tratamento no primeiro signo de diabetes gestacional.
- Hai suxestións de que o uso de leite de vaca e fórmula de leite non adaptada nun neno ata un ano aumenta o risco de diabete. A lactación materna é a primeira medida de prevención da enfermidade.
- Os mesmos datos refírense á alimentación temperá con cereais.
- Vacinación puntual para previr enfermidades infecciosas.
- A inxestión preventiva de vitamina D en nenos ata un ano. Crese que esta vitamina reduce a tensión inmunitaria.
- Probas regulares de vitamina D en nenos maiores, se se detecta unha deficiencia - un curso de tratamento en doses terapéuticas.
- O uso de inmunostimulantes (feróns) só segundo indicacións. ARVI, aínda frecuente, non é unha indicación para o tratamento.
- Exclusión de situacións estresantes. Boa confianza co teu fillo.
- Nutrición nutritiva natural. Colorantes mínimos e outros aditivos. A diabetes dependente da insulina é máis común nos países desenvolvidos, que os científicos asocian con alimentos excesivamente refinados e procesados repetidamente.
Desexamos aos seus fillos boa saúde e se hai algún problema, entón tes paciencia e forza.