O exceso de peso na segunda metade da vida, a falta de movemento, os alimentos cunha abundancia de hidratos de carbono teñen un impacto moito máis negativo sobre a saúde do que se cre comunmente. A diabetes tipo 2 é unha enfermidade crónica e incurable. Desenvólvese con máis frecuencia debido a un estilo de vida moderno: abundancia de produtos, acceso ao transporte e traballo sedentario.

As estatísticas de enfermidades confirman plenamente esta afirmación: nos países desenvolvidos, a prevalencia da diabetes é decenas de veces maior que nos países pobres. Unha característica do tipo 2 é un curso prolongado e baixo síntoma. Se non participa en exames médicos periódicos ou doa sangue por azucre, o diagnóstico farase demasiado tarde cando comecen numerosas complicacións. O tratamento neste caso prescribirase moito máis extenso que coa detección oportuna da enfermidade.
Por que se desenvolve a diabetes tipo 2 e quen está afectado
O diagnóstico da diabetes faise cando se detecta un rápido aumento da glicosa nun estómago baleiro no sangue venoso do paciente. Un nivel superior aos 7 mmol / L é unha razón suficiente para afirmar que se produciu unha violación do metabolismo dos hidratos de carbono no corpo. Se as medicións se realizan cun glucómetro portátil, indicios de diabetes por encima de 6,1 mmol / l indican diabetes mellitus, neste caso son necesarios diagnósticos de laboratorio para confirmar a enfermidade.
A diabetes e as subidas de presión serán cousa do pasado
- Normalización do azucre95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte golpe de corazón90%
- Desfacerse da presión arterial alta 92%
- O aumento da enerxía durante o día, mellorando o sono durante a noite -97%
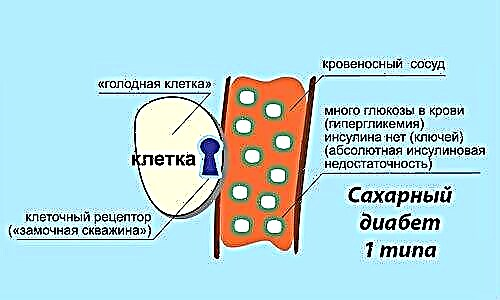
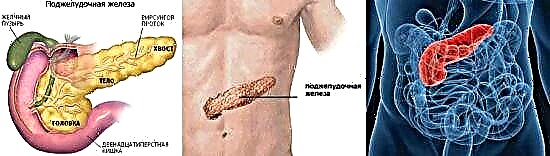
A aparición de diabetes tipo 2 adoita acompañarse dunha violación da resistencia á insulina. O azucre do sangue penetra nos tecidos debido á insulina, con resistencia, o recoñecemento da insulina polas células está prexudicado, o que significa que a glicosa non se pode absorber e comeza a acumularse no sangue. O páncreas busca regular os niveis de azucre, aumenta o seu traballo. Ao final desgasta. Se non se trata, despois duns anos, o exceso de insulina substitúese por unha falta dela e a glicosa no sangue segue sendo alta.
Causas da diabetes:
- Sobrepeso O tecido adiposo ten actividade metabólica e ten un efecto directo sobre a resistencia á insulina. O máis perigoso é a obesidade na cintura.
- Falta de movemento leva a unha diminución dos requirimentos de glicosa muscular. Se a actividade física está ausente, unha gran cantidade de azucre permanece no sangue.
- Exceso na dieta de hidratos de carbono facilmente dispoñibles - produtos de fariña, patacas, sobremesas. Os carbohidratos sen suficiente fibra entran no torrente sanguíneo rapidamente, provocando unha maior actividade pancreática e estimulando a resistencia á insulina. Lea o noso artigo sobre a tolerancia á glucosa deteriorada.
- Predisposición xenética aumenta a probabilidade de enfermidade tipo 2, pero non é un factor insuperable. Os hábitos saudables eliminan o risco de diabete, incluso con mala herdanza.
Os trastornos no metabolismo dos carbohidratos acumúlanse durante moito tempo, polo que a idade tamén se considera un factor da diabetes tipo 2. Na maioría das veces, a enfermidade comeza despois de 40 anos, agora hai unha tendencia a diminuír a idade media dos diabéticos.

Formas e gravidade da diabetes
A diabetes mellitus divídese en primaria e secundaria. A diabetes primaria é irreversible, segundo a forma de trastornos, distínguense 2 tipos:
- O tipo 1 (E10 segundo ICD-10) diagnostícase cando o aumento do azucre no sangue se debe á falta de insulina. Isto ocorre debido a anormalidades no páncreas debido ao efecto dos anticorpos nas súas células. Este tipo de diabetes depende da insulina, é dicir, require inxeccións diarias de insulina.
- O tipo 2 (código MKD-10 E11) no inicio do desenvolvemento caracterízase por un exceso de insulina e unha forte resistencia á insulina. A medida que aumenta a severidade, cada vez achégase máis á diabetes tipo 1.
A diabetes secundaria ocorre debido a trastornos xenéticos nos cromosomas, con enfermidades pancreáticas, trastornos hormonais. Tras a cura ou a corrección médica da enfermidade, a glicosa no sangue volve á normalidade. A diabetes gestacional tamén é secundaria, debuta durante o embarazo e pasa despois do parto.
Dependendo da gravidade, a diabetes divídese en graos:
- Un grao leve significa que só unha dieta baixa en carbohidratos é suficiente para manter os niveis normais de azucre. Non se prescriben medicamentos aos pacientes. A primeira etapa é rara debido ao diagnóstico tardío. Se non cambias o teu estilo de vida a tempo, un grao leve entra polo medio.
- O medio é o máis común. O paciente necesita fondos para baixar o azucre. Aínda non hai complicacións da diabetes ou son leves e non afectan a calidade de vida. Nesta fase, a deficiencia de insulina pode producirse debido á perda dalgunhas funcións pancreáticas. Neste caso, adminístrase por inxección. A deficiencia de insulina é a razón pola que perden peso na diabetes con inxestión de calorías normal. O corpo non pode absorber azucre e vese obrigado a descompoñer as súas propias graxas e músculos.
- A diabetes grave caracterízase por múltiples complicacións. Con un tratamento inadecuado ou a súa ausencia, prodúcense cambios nos vasos dos riles (nefropatía), ollos (retinopatía), síndrome do pé diabético, insuficiencia cardíaca por angiopatía de grandes vasos. O sistema nervioso tamén padece diabete mellitus tipo 2, nela os cambios dexenerativos chámanse neuropatía diabética.
Cal é a diferenza entre a diabetes tipo 2 e a 1ª
| Diferenzas | 1 tipo de diabetes | 2 tipo de diabetes | |
| Inicio das violacións | Infancia ou mocidade | Despois de 40 anos | |
| Progresión da enfermidade | Un forte aumento do azucre | Longo desenvolvemento | |
| Impacto sobre o estilo de vida | Faltan | É un factor decisivo para o desenvolvemento da enfermidade | |
| Síntomas ao inicio da enfermidade | Brillante, de rápido crecemento | Falta ou non se expresa | |
| Cambios na composición do sangue | antíxenos | Hai | Non |
| insulina | Non ou moi poucos | Por riba da norma | |
| Tratamento | medicamentos para o azucre | Non eficaz, pódese prescribir só en presenza de obesidade | Moi efectivo, obrigatorio dende a etapa media. |
| insulina | Necesario | Prescriba cando non hai suficiente medicina | |
Síntomas da diabetes tipo 2
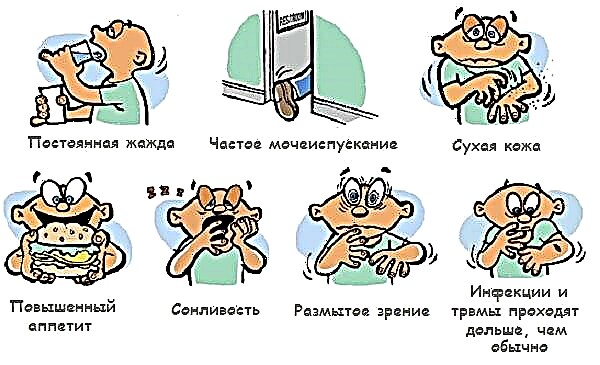
Na maioría dos pacientes, os síntomas da diabetes tipo 2 son tan leves que é imposible sospeitar da enfermidade. A maioría das veces, a diabetes é detectada por análises de sangue rutineiras.
Para diluír sangue moi doce, o corpo require unha cantidade maior de líquido, polo que a sede ou a sequedad das mucosas poden observarse. Ao aumentar o consumo de auga, tamén aumenta a cantidade de urina.

Debido á alta cantidade de azucre, a circulación sanguínea nos capilares máis pequenos está perturbada, actúan os fungos. Os pacientes con diabetes poden sentir picazón na pel e nas mucosas, o tordo é máis frecuente nas mulleres. As feridas comezan a curar peor, as lesións na pel ocorren en forma de áreas inflamadas ou pequenos abscesos.
A nutrición insuficiente dos tecidos debido á forte resistencia á insulina maniféstase por unha sensación de fatiga, debilidade muscular.
Os signos de diabetes mellitus tipo 2 prolongados son constantemente fríos, extremidades ulceradas, hipertensión, insuficiencia cardíaca e renal e deficiencia visual.
Como se pode tratar unha enfermidade?
A terapia para a diabetes tipo 2 é estándar, inmediatamente despois da detección da enfermidade, o endocrinólogo prescribe dieta e fármacos para reducir o azucre. Se o paciente consegue parar a enfermidade na fase inicial e a forza de vontade permítelle adherirse estrictamente a unha dieta estrita, os medicamentos poden ser cancelados. Con todas as recomendacións do médico sobre o nivel nutricional e de actividade, a enfermidade non causa complicacións, o que permite que o diabético se sinta tan ben como a xente sa.
Tratamento de drogas
| Grupo de drogas | Mecanismo de acción | Nomes de drogas | Impacto negativo |
| Biguanidas | Inhibir a produción de glicosa polo fígado, reducir a resistencia á insulina e a absorción de azucres do tracto dixestivo. | Siofor, Glycon, Langerine, Glucophage, Glyformin | Aumenta o risco de acidosis láctica e afecta negativamente a absorción de vitamina B12. |
| Glitazonas | Estimular a utilización de glicosa nos tecidos. | Avandia, Roglite, Pioglar | Aumenta o peso debido á retención de líquidos e ao crecemento do tecido adiposo. |
| Derivados de sulfonilureas | Fortalecer a síntese de insulina. | Glidanil, Glidiab, Glucobeno | Con un uso prolongado, perden eficacia. |
| Inhibidores da glucosidasa | Inhibir a ruptura de sacáridos nos intestinos. | Glucobai, Diastabol | Posibles reaccións do tracto gastrointestinal: inchazo, diarrea, náuseas. |
| Inhibidor de proteínas SGLT2 | Elimina o exceso de azucre pola orina. | Forsiga, Jardins, Invocana | Risco de infeccións do tracto urinario. |
O medicamento específico para o tratamento e a súa dosificación é seleccionado polo médico segundo a seguridade do páncreas, a resistencia á insulina, o peso do paciente e as enfermidades relacionadas.
Consumo de insulina
As inxeccións de insulina son prescritas cando os métodos farmacéuticos non conseguen volver ao azucre á normalidade. Isto sucede coa progresión da diabetes, que vén acompañada dunha diminución da síntese da súa propia hormona. A terapia con insulina para a diabetes tipo 2 está xustificada se, seguindo unha dieta e o uso de axentes hipoglucemicos, o nivel de hemoglobina glicada supera o 9%.
Temporalmente, pódese prescribir insulina durante o tratamento intensivo de complicacións da diabetes, antes das operacións e no período postoperatorio, con ataques cardíacos e golpes, enfermidades infecciosas graves, durante o período de xestación.
En media, con diabetes tipo 2, cambian á insulina 9 anos despois do diagnóstico. Estas estatísticas inclúen tanto pacientes disciplinados que non precisan insulina desde hai décadas e persoas que non queren cambiar o seu estilo de vida.
A adición puntual de insulina ao réxime de tratamento permite preservar as funcións pancreáticas residuais, mellora a compensación da diabetes e atrasa a aparición de complicacións.
A diabetes mellitus grave de tipo insulina dependente da insulina adoita quedar sen o tratamento necesario debido ao medo ás inxeccións e ao medo a sobredose. De feito, as doses infladas de insulina curta poden levar coma coma hipoglucémico. Pero con diabetes, recíbese insulina basal, longa, que debe administrarse unha ou dúas veces ao día no mesmo volume. É improbable que se produza unha diminución perigosa da glicosa por inxeccións. E as propias inxeccións empregando plumas de xeringa coa técnica adecuada son case indoloras.
A necesidade de actividade física
A maior parte de glicosa no corpo consúmase durante un intenso traballo muscular. Polo tanto, a actividade física é necesaria para acelerar o fluxo de azucre do sangue aos tecidos. Os exercicios por hora tres veces por semana reducen a resistencia á insulina, axudan a facer fronte á obesidade.
No tratamento da diabetes, prefírese o exercicio aeróbico. Para determinar a intensidade necesaria, cómpre contar o pulso en repouso (pola mañá, sen levantarse).
A frecuencia cardíaca (HR) para o exercicio aeróbico calcúlase coa fórmula: (220 - idade - frecuencia cardíaca pola mañá) * 70% + frecuencia cardíaca pola mañá. Se un paciente con diabetes ten 45 anos e o pulso da mañá é de 75, durante as clases necesitas manter o nivel de (220-45-75) * 70/100 + 75 = 150 pulsacións por minuto. A correos lentos, calquera aeróbic no gimnasio, natación, baile, esquí e moitas outras actividades son adecuadas.

Debe escoller o tipo de actividade en función das súas preferencias e dispoñibilidades persoais, xa que terá que tratar a diabetes tipo 2 toda a vida. Para os anciáns e os pacientes obesos, a rápida velocidade proporciona a frecuencia cardíaca adecuada. É desexable comezar con ela e cun baixo nivel de forma física, cambiando constantemente a cargas máis intensas.
Remedios populares eficaces
Na medicina baseada en probas, as herbas non se usan no tratamento da diabetes. As súas propiedades curativas dependen da rexión de crecemento, tempo de recolección, secado e almacenamento adecuado. Polo tanto, o efecto das plantas non se pode confirmar pola investigación, como sucede cando se introducen novos medicamentos ao mercado. O único que os fabricantes garanten é a seguridade cando se usan segundo as instrucións.
Os remedios populares só se poden usar para a diabetes leve ou como complemento de medicamentos en fase media.
Como se usa un axente hipoglucémico:
- Herba de San Xoán
- camomila de farmacia;
- brotes de arándano;
- cortiza aspen;
- cola de cabalo;
- follas de feixón;
- canela.
A partir de partes de plantas medicinais prepáranse infusións e decoccións. A dose habitual diaria é unha cucharadita ou unha culler de sopa nun vaso de auga. A canela úsase como especia - engadida a bebidas, sobremesas ou pratos de carne - Vexa o artigo sobre o uso da canela na diabetes.
Como comer con diabetes tipo 2
No corazón da diabetes tipo 2 hai unha distorsión metabólica, a causa da cal é, entre outras cousas, unha alimentación inadecuada. A dieta prescríbese para case todas as enfermidades graves, e na maioría dos casos é ignorada polos pacientes. Na diabetes mellitus, este enfoque non é aplicable. Aquí, a nutrición é a base do tratamento. Os medicamentos que reducen o azucre sen dieta non poden facer fronte a altos niveis de glicosa.
A composición dos alimentos para diabéticos con hidratos de carbono rápidos e facilmente digeribles debe ser un mínimo (aproximadamente carbohidratos rápidos e lentos). Comprender a abundancia de produtos axudará á táboa de índices glicémicos (GI). Canto maior sexa o IG, máis aumento dramático do azucre producirase despois da comida, o que significa que a resistencia á insulina aumentará, producirase danos vasculares e o paciente se sentirá peor.

Os alimentos con carbohidratos lentos están permitidos. A súa presenza na dieta é limitada segundo o grao de diabetes e a presenza de exceso de peso. Calculase unha cantidade segura de hidratos de carbono, que se permite consumir por día. Por primeira vez, un diabético con enfermidade tipo 2 necesitará unha escala de cociña e táboas nutricionais. Co paso do tempo, os diabéticos aprenden a determinar, a simple vista, cantos carbohidratos están nunha porción.
A nutrición cunha dieta baixa en carbohidratos debe ser fraccionada. Cada 4 horas, o corpo necesita recibir nutrientes. Os carbohidratos distribúense uniformemente en todas as comidas.
É posible ir rápido
Un tratamento alternativo para a diabetes é o chamado xaxún "húmido". Prevese un rexeitamento completo de calquera alimento e unha cantidade ilimitada de auga. O período sen comida debe ser bastante longo, polo menos unha semana. O obxectivo do xaxún é conseguir a cetoacidosis, é dicir, a ruptura das células graxas coa liberación de acetona no sangue. Os adeptos do xaxún terapéutico sosteñen que o corpo sen alimentos vai do metabolismo habitual dos carbohidratos á graxa, as células do páncreas teñen tempo para descansar e recuperarse.
De feito, esta afirmación está lonxe da verdade. Cando se esgotan os almacéns de glicosa no corpo humano, os niveis de azucre no sangue manteñen a través da gluconeoxénese. O corpo a través de reaccións químicas complexas produce azucre a partir de graxas e proteínas. Os depósitos de graxa neste caso realmente se funden, pero ao mesmo tempo destrúense músculos. O páncreas tampouco poderá descansar: o azucre gañado debe ser entregado ás células, o que significa que se precisa insulina. Pódese lograr un desglose das graxas con moita menos perda usando unha dieta baixa en carbohidratos cun contido normal en calorías.
O tratamento de xaxún é perigoso para os diabéticos que toman drogas hipoglucémicas.Eles poden experimentar facilmente hipoglucemia, que literalmente en cuestión de horas pasa en coma. O xaxún tamén está prohibido en presenza de complicacións - insuficiencia cardíaca e renal, enfermidades vasculares.
Prevención da diabetes tipo 2
Pódese previr o segundo tipo de diabetes incluso con mala herdanza. Para iso, basta con manter un peso próximo ao normal, incluír deportes obrigatorios na rutina diaria, non comer excesivamente, non morrer de fame e limitar os carbohidratos rápidos: doces e fariña.
Inclúe prevención da diabetes e exames de sangue periódicos. O sangue é donado por glicosa polo menos unha vez cada tres anos. Cunha predisposición xenética ou un estilo de vida insalubre - anualmente.
Tamén hai unha análise de laboratorio que pode detectar trastornos metabólicos mínimos, unha proba de tolerancia á glicosa. Tales cambios patolóxicos na etapa inicial pódense curar completamente. Se falta o tempo, a diabetes pode desenvolverse.
Duración da vida
A diabetes mellitus progresará, depende do paciente. Os médicos din que a súa contribución ao tratamento desta enfermidade non supera o 20%.
Alargar os anos de vida e previr complicacións axudará:
- O control da hemoglobina glicada, unha diminución do 10 ao 6% dá 3 anos de vida.
- Mantendo a presión baixa. Cunha presión superior de 180, a un diabético de 55 anos permíteselles 19 anos de vida. Baixar a 120 alarga a esperanza de vida media de ata 21 anos.
- Unha cantidade normal de colesterol no sangue dará un par de anos máis.
- Fumar acurta a vida aos 3 anos.
Os datos medios sobre a esperanza de vida con diabetes tipo 2 na actualidade son así: un home de 55 anos que ve a súa enfermidade vivirá 21,1 anos, unha muller - 21,8 anos. A falta de tratamento e control da diabetes, estas cifras redúcense a 13,2 e 15, respectivamente. Ademais, o paciente recibe non só 7 anos adicionais, senón tamén a oportunidade de pasalo activamente sen sufrir múltiples complicacións.