Ao longo da vida, unha persoa percorre 160 mil quilómetros, que é o mesmo se camiñas ao redor do globo 4 veces. Algunha vez te preguntas como camiñar por un camiño nunha perna ou nunha cadeira de rodas? E isto é no mellor dos casos, porque o 90% dos diabéticos tras a amputación das pernas morren nos dous primeiros anos despois da cirurxía.
Pódese evitar a gangrena cun pé diabético? Os médicos din que calquera tipo de dor nas pernas na diabetes é un bo motivo para someterse a un exame adicional. Se comeza o tratamento a tempo e segue todas as recomendacións, pódense evitar amputacións.
Entendemos as razóns
Por que me doen as patas coa diabetes? Un dos principais requisitos previos é un pé diabético: un complexo de trastornos patolóxicos que se produce nas terminacións nerviosas, vasos e ósos dun diabético. Esta síndrome ocorre en 90% dos diabéticos que perderon o inicio do proceso inflamatorio.
Neuropatía diabética
Normalmente, un impulso nervioso pasa por terminacións nerviosas especiais aos órganos executantes. Con diabetes, a membrana nerviosa está danada, desenvólvese a súa inflamación crónica. Isto leva a que o impulso chegue a outro lugar ou actúe incorrectamente sobre o órgano seleccionado. A neuropatía afecta as terminacións nerviosas non só das pernas, senón tamén do cerebro e de calquera outro órgano. Se a patoloxía desenvólvese no estómago, o paciente quéixase de eructos, saloucos, azia, se as terminacións nerviosas están afectadas no corazón ou nos vasos sanguíneos, as reaccións ortostáticas prodúcense cando as moscas centellean nos ollos cun forte cambio na posición corporal. Con danos nos nervios da vexiga, hai queixas de incontinencia urinaria; con dano aos ollos, o diabético non se adapta ben ao pasar dunha habitación escura a unha luz. Con neuropatía das extremidades inferiores, danse os nervios, que innervan diversas estruturas das pernas.
Como fan mal as pernas na diabetes? A dor é de distinta natureza: ardente, dores, aguda. As miñas pernas quedan adormecidas, hai sensacións de rauxas de galiña rastreiras.
 Outra manifestación da neuropatía é a perda de sensación. O paciente non sente tacto nas pernas, non distingue a calor e o frío, non responde á dor. Isto é moi perigoso, xa que o paciente pode pisar unha racha de vidro, ir con el durante máis dun día e non buscar axuda médica ata que o problema se converta en irreversible.
Outra manifestación da neuropatía é a perda de sensación. O paciente non sente tacto nas pernas, non distingue a calor e o frío, non responde á dor. Isto é moi perigoso, xa que o paciente pode pisar unha racha de vidro, ir con el durante máis dun día e non buscar axuda médica ata que o problema se converta en irreversible.
Outra manifestación da neuropatía é a discapacidade motora. Danos nos nervios que inervan os músculos. O paciente quéixase de que cando camiña cae do azul. Isto é debido a que as terminacións nerviosas afectadas realizan un impulso incorrectamente, polo que os músculos extensores do pé non funcionan.
Outra manifestación da enfermidade é a síndrome do pé seco. As terminacións nerviosas envían incorrectamente impulsos ás glándulas sebáceas, nerviosas e sudoríparas, que regulan a hidratación dos pés. Secan, aparecen microcracks, cuxa infección pode causar complicacións graves.
Anxiopatía diabética
Con danos nos vasos das pernas, aumenta a concentración de lípidos no torrente sanguíneo, que son os responsables da aparición de novas placas e do crecemento das xa existentes. Con diabetes descompensado, os altos valores de azucre danan o forro interno dos vasos sanguíneos. A disfunción endotelial desenvólvese, contribuíndo á aparición de novas placas.
Como é evidente a angiopatía clínicamente? Se a placa é pequena e non perturba especialmente o fluxo sanguíneo, o paciente quéixase de dor nas pernas na diabetes, especialmente nos músculos do becerro, así como unha sensación de fatiga ao subir as escaleiras ou camiñar durante longas distancias.
Se o diabético non toma medidas, a placa aumenta de tamaño e pecha o lumen dos vasos sanguíneos, o fluxo sanguíneo está significativamente prexudicado. A dor nas pernas prodúcese ao camiñar e por distancias curtas, subir escaleiras faille descansar en cada andar.

Cando a placa obstrue completamente o vaso, prodúcese gangrena da extremidade - unha condición crítica que require unha cirurxía urxente para amputar a perna.
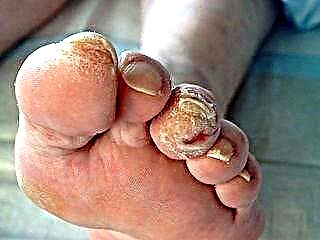
Se a placa non bloquea completamente a embarcación, é probable que estoupase en pequenas partículas. Dispártense ao longo das pequenas arterias do pé, provocando unha gangrena illada do pé, a súa parte, un só dedo ou varios dedos.
Osteoartropatía diabética
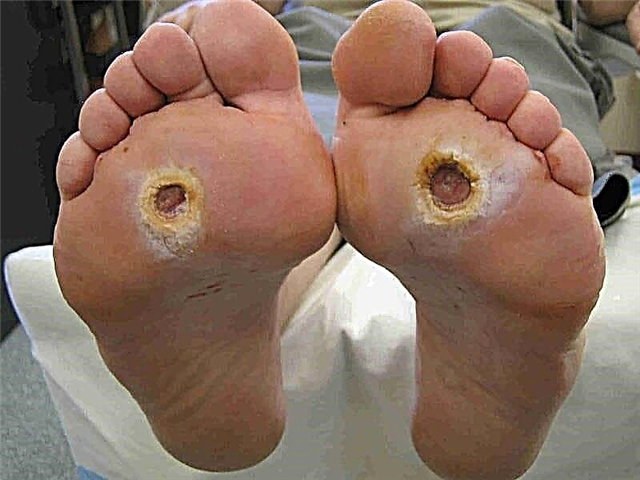
Normalmente, os ósos humanos están actualizados constantemente. Hai células especiais: os osteoclastos que tiran o tecido óseo vello e hai osteoblastos que sintetizan o novo tecido óseo. Nun corpo saudable, este proceso é equilibrado. Na diabetes, como na osteoporose, o óso está máis destruído que restaurado, polo que gradualmente perde as súas funcións. Os ósos fráxiles e quebradizos con osteoporose levan fracturas das vértebras, e cun pé diabético prodúcense fracturas de pequenos ósos do pé. O resultado está deformado e toma a forma da chamada popular "balanceo". Isto é perigoso porque aumenta a presión e fórmanse úlceras tróficas na área das saíntes óseas.
Armario de pé diabético
Os pacientes a miúdo quéixanse de que as pernas lle doen a diabetes, que facer, sempre lle dirán na oficina do pé diabético. Un médico deste perfil combina as cualificacións de varios especialistas. O neurólogo diagnostica neuropatía. Para avaliar a sensibilidade vibracional, de temperatura e táctil, desenvolvéronse métodos especiais, a partir do exame, o médico diagnostica a condición do paciente e as súas posibilidades de caer no grupo de risco. Ferramentas utilizadas para avaliar a sensibilidade das extremidades:
- Monofilamento que pesa 10 g - comproba a reacción táctil;
- Horquilla graduada: avalía a sensibilidade ás vibracións;
- Tip-term: un cilindro feito de 2 materiais cunha diferenza de temperatura constante, explora as sensacións de temperatura.
 Os pacientes con trastornos non senten o toque do termo en certos puntos correspondentes a polo menos 4 puntos nunha escala especial do índice neuropático. A aparición de tales síntomas está afectada por pacientes cun mal control glicémico, non seguindo unha dieta, non reciben terapia adecuada e non seguen un estilo de vida sa.
Os pacientes con trastornos non senten o toque do termo en certos puntos correspondentes a polo menos 4 puntos nunha escala especial do índice neuropático. A aparición de tales síntomas está afectada por pacientes cun mal control glicémico, non seguindo unha dieta, non reciben terapia adecuada e non seguen un estilo de vida sa.
Os homes de alto risco inclúense no grupo de risco desta enfermidade insidiosa.
Tratamento de enfermidades do pé na diabetes
Se a enfermidade non se inicia, úsanse métodos conservadores para tratar as patas contra a diabetes:
- Normalizar os indicadores de glicemia;
- Prescribir antibióticos (a elección depende do tipo de dano);
- Prescribir medicamentos para a dor;
- Coa axuda de procedementos físicos e medicamentos mellorar a circulación sanguínea;
- Os antisépticos úsanse individualmente.
Se os métodos conservadores son ineficaces e se perde o tempo, úsase tratamento cirúrxico:
- Eliminar a necrose con danos locais no pé;
- Realizar angioplastia (restauración do estado dos vasos sanguíneos);
- Eliminar os buques que non son susceptibles de recuperación (endarterectomía);
- Establece a grella para soportalos (arterias stent);
- Realízase a resección das zonas danadas do pé (elimínase a gangrena).
Todas as opcións de tratamento son ineficaces se o paciente non está implicado na restauración da saúde. Os médicos declaran por unanimidade: se o problema se identificase puntualmente, poderían facelo con "pouca sangue".
Nun diabético, todo tipo de complicacións maniféstanse nun complexo. O problema é complicado pola neuropatía, que reduce a sensibilidade á dor. Das catro amputacións, tres son o resultado de danos mínimos: fisuras, feridas cortadas, rabuñaduras, burbullas.
Como evitar as amargas consecuencias dunha enfermidade "doce"
Control da glicosa no sangue
En primeiro lugar, un diabético debe controlar constantemente o seu nivel de glicosa no sangue. Moitas persoas céntranse erroneamente no "azucre con fame", que se comproba con un glucómetro pola mañá nun estómago baleiro. O único indicador obxectivo de compensación usado en todo o mundo é o nivel de hemoglobina glicosilada, que se debe comprobar cada tres meses.
Nutrición adecuada
 Esixe unha adhesión precisa aos principios da alimentación baixa en carbohidratos ou o control do seu peso, cálculo de calorías, índice glicémico, dose de insulina nunha dieta tradicional diabética baixa en graxas animais.
Esixe unha adhesión precisa aos principios da alimentación baixa en carbohidratos ou o control do seu peso, cálculo de calorías, índice glicémico, dose de insulina nunha dieta tradicional diabética baixa en graxas animais.
Coidado dos pés
Todos os diabéticos deben inspeccionar as pernas polo menos unha vez por semana para cortes, feridas abertas, inchazo, ampollas, incrustar as uñas cun espello ou atraer axudantes. Se o paciente pon calcetíns transpirables lixeiros sen bandas elásticas e os examina todas as noites, isto permítelle controlar feridas leves dos pés para tratalas a tempo e evitar a inflamación que leve á amputación. É importante escoller os zapatos axeitados para que non freguen o pé por ningún lado. Debe recollelo na tenda pola tarde, porque moitas veces se inchan as pernas dos diabéticos. Non podes usar zapatos axustados, sen plantillas, cos dedos estreitos. Antes de poñer os zapatos inspeccione coidadosamente o interior. Lava os pés e sécaos ben, especialmente entre os dedos dos pés, todos os días non podes usar auga quente, isto é perigoso para os vasos sanguíneos. As uñas deben cortarse puntualmente e correctamente (non moi curto, deixando as esquinas das uñas) para evitar problemas da uña incrustada.
Se a visión non che permite coidar os pés a ti mesmo, podes utilizar os servizos dun salón de pedicura ou a axuda de familiares. Non podes raspar rachaduras coma unha lámina, do mesmo xeito que camiñar descalzo na rúa. Para diabéticos, as farmacias venden cremas especiais de pé a base de urea que suavizan os cornos e curan fisuras. Aplícanse a toda a superficie dos pés, agás os espazos interdigitais. En lugar de alcol (desodorantes, iodo, verde brillante) non se pode usar.
Actividade física
 Segundo as recomendacións da Asociación Internacional de Diabetes, un diabético debe dedicar polo menos 150 minutos á semana a cargas musculares ou 20 minutos ao día. O ideal sería nadar na piscina, non sobrecargar as pernas ou camiñar fácilmente en zapatos cómodos, sen bolsas, así como programas especiais de fitness que se desenvolven nos salóns para esta categoría de clientes.
Segundo as recomendacións da Asociación Internacional de Diabetes, un diabético debe dedicar polo menos 150 minutos á semana a cargas musculares ou 20 minutos ao día. O ideal sería nadar na piscina, non sobrecargar as pernas ou camiñar fácilmente en zapatos cómodos, sen bolsas, así como programas especiais de fitness que se desenvolven nos salóns para esta categoría de clientes.
Visita puntual ao gabinete do pé diabético
Para calquera síntoma de dano nas pernas, incluso na ausencia completa de dor, para evitar o desenvolvemento de procesos inflamatorios, é necesario prestar primeiros auxilios a un diabético e un exame urxente por parte dun especialista que poida diagnosticar neuropatía, descifrar correctamente os resultados da ecografía das extremidades inferiores. Un aparello especial medirá a presión nos vasos do ombreiro e nocello para calcular un índice especial. Este é o indicador máis importante nun estudo vascular, permitindo que o cirurxián, endocrinólogo, médico de familia decidise se é posible resolver o problema do pé diabético con métodos conservadores ou a amputación é inevitable.
O médico do gabinete do pé diabético é tamén un traumatólogo que é capaz de diagnosticar correctamente a base de queixas do paciente e exame da perna sen confundir a osteoartropatía diabética con artrite banal, porque estas enfermidades requiren un enfoque completamente diferente. Por desgraza, moitos buscan axuda demasiado tarde, polo que un médico debe ser un bo cirurxián, guiado en formas modernas de xestionar tales pacientes. Segundo as normas internacionais, un paciente que non teña complicacións do pé diabético debe visitar a oficina do pé diabético polo menos dúas veces ao ano para o diagnóstico. Se o problema xa se manifestou, a frecuencia das visitas e o réxime de tratamento son determinados polo médico. Calquera tratamento da ferida dun paciente con diabetes é fundamentalmente diferente da xestión das feridas de pacientes sen problemas de "azucre", polo que é moi importante atopar ao seu "médico" e, preferiblemente, a un cirurxián.
Ademais dos accidentes, o número máximo de amputacións de extremidades prodúcese en persoas con diabetes. A maioría dos diabéticos están seguros de que todos estes problemas cos vasos e os riles non lles afectarán. Pero a diabetes é unha enfermidade imprevisible e só un autocontrol regular e un exame oportuno no laboratorio axudarán a notar cambios no tempo para evitar a amputación.