A angiopatía diabética é unha complicación da diabetes mellitus, que se manifesta en forma de dano a todos os vasos do corpo humano.
Por regra xeral, distínguense dous tipos desta enfermidade: a microangiopatía (dano a pequenos vasos, principalmente capilares) e a macroangiopatía (danos importantes para vasos máis grandes - arterias e veas).
Normalmente, a enfermidade desenvólvese cun curso prolongado dunha enfermidade endócrina como a diabetes de calquera tipo. Baixo a influencia de altos niveis de azucre no sangue, que pasa polos vasos, as paredes de arterias, veas e capilares son destruídas gradualmente.
Nalgunhas zonas, están adelgazándose e sofren deformacións, mentres que noutras, pola contra, engrosan, interferindo co fluxo sanguíneo normal e o metabolismo entre as estruturas dos tecidos. É por iso que se diagnostica a hipoxia (inanición de osíxeno) dos tecidos circundantes.
Así, moitos outros órganos humanos están afectados. Este artigo ofrece información detallada sobre unha enfermidade como a angiopatía diabética.
Características da angiopatía na diabetes
 Como moitas persoas saben, un trastorno endocrino como a diabetes comporta unha serie de enfermidades hormona-metabólicas, que se consideran un motivo serio para o desenvolvemento posterior da angiopatía diabética. Non obstante, lonxe de que todos os pacientes con metabolismo dos carbohidratos deteriorados se queixen aos seus médicos pola aparición de alarmantes síntomas da enfermidade.
Como moitas persoas saben, un trastorno endocrino como a diabetes comporta unha serie de enfermidades hormona-metabólicas, que se consideran un motivo serio para o desenvolvemento posterior da angiopatía diabética. Non obstante, lonxe de que todos os pacientes con metabolismo dos carbohidratos deteriorados se queixen aos seus médicos pola aparición de alarmantes síntomas da enfermidade.
Por regra xeral, os síntomas da enfermidade dependen directamente do fondo hormonal da persoa. Outro punto moi importante é a herdanza. A día de hoxe, os científicos aínda non poden dicir exactamente que factores xenéticos provocan a enfermidade en cuestión. Pero xa se sabe con certeza que o efecto deste factor é fundamentalmente diferente para os pacientes con primeiro e segundo tipo de diabetes.
Tamén se sabe que as persoas que padecen presión arterial alta, así como as que teñen adiccións (en particular, fumar, así como abuso de alcol) son máis propensas a desenvolver enfermidades como a angiopatía diabética. Incluso nesta categoría, pode clasificar a aqueles pacientes que traballan en empresas con riscos laborais.
 Durante o desenvolvemento da enfermidade, a eficiencia dos riles diminúe significativamente e tamén se observa un aumento da presión arterial.
Durante o desenvolvemento da enfermidade, a eficiencia dos riles diminúe significativamente e tamén se observa un aumento da presión arterial.
Moitas veces hai proteinuria (cando se atopan certos compostos proteicos de gran peso molecular na orina do paciente).
É moi difícil distinguir unha enfermidade doutras outras. Basicamente, para facelo, cómpre realizar unha biopsia de punción especial do ril.
Factores de risco
Os factores de risco inclúen os seguintes:

- glicosa sérica alta. Actualmente, crese que canto maior sexa o indicador dunha determinada sustancia, máis complicada será a enfermidade;
- a presenza de exceso de peso;
- fumar Poucas persoas saben que os vapores de nicotina teñen unha certa propiedade de colocar as chamadas placas ateroscleróticas nas paredes dos vasos sanguíneos, por mor das cales, máis cedo ou máis tarde, os vasos capilares se estreitarán significativamente;
- presión arterial alta Esta enfermidade ten un efecto negativo na circulación sanguínea, o que leva á angiopatía dos vasos sanguíneos;
- a duración da diabetes no paciente. Sábese que a enfermidade en cuestión depende directamente da alta concentración de glicosa no sangue. É por iso que a conclusión diso é que: canto máis tempo o paciente endocrinólogo padece diabetes mellitus, maior será o risco de detectar danos importantes nos vasos sanguíneos;
- alta coagulabilidade do sangue. É coñecido por ter un efecto extremadamente negativo sobre os buques humanos;
- deficiencia ou falta de actividade física nas extremidades inferiores. Isto agrava significativamente o curso da enfermidade.
Órganos de destino
É moi difícil prever a aparición da enfermidade en cuestión. A angiopatía das extremidades inferiores obsérvase moito máis a miúdo, porque cun trastorno endocrino chamado diabetes mellitus colócase sobre eles unha enorme carga. Pero son posibles lesións vasculares, arteriais e capilares.
 Identifícanse os órganos diana que son máis afectados pola angiopatía:
Identifícanse os órganos diana que son máis afectados pola angiopatía:
- músculo cardíaco;
- o cerebro;
- órganos do sistema visual;
- órganos do sistema excretor (riles);
- pulmóns.
Causas e síntomas
En canto ás causas da aparición, durante a diabetes mellitus, debido á alta concentración de glicosa no sangue, os vasos sanguíneos son destruídos. Entre os máis grandes, as arterias e as veas nas pernas son moitas veces afectadas. A enfermidade tamén afecta ao corazón.

Microangiopatía diabética das extremidades inferiores
Ademais, ao mesmo tempo, exércese unha enorme carga en todas as partes do corpo, precisamente por este motivo, o proceso de modificación dos vasos sanguíneos é acelerado significativamente. Entre as microangiopatías, a miúdo diagnostícase un dano ao fondo (retinopatía).
Esta complicación considérase por separado. En canto aos signos da enfermidade, na angiopatía diabética dependen do tamaño dos vasos sanguíneos e do grao desta lesión.
A día de hoxe, a microangiopatía divídese en seis graos principais:
- grao cero. O paciente non fai ningunha queixa, pero durante un exame de rutina, o médico diagnostica os cambios iniciais na capacidade de traballo e condición dos vasos sanguíneos;
- primeiro grao. A pel das extremidades inferiores ten unha tonalidade pálida, case branca. Ademais, as pernas son moi frías ao tacto. Cun exame detallado, podes atopar feridas leves na superficie da pel que non teñen inflamación e non fan dano;
- segundo grao. Gradualmente, as úlceras fanse máis profundas e notables. Poden afectar non só os músculos, senón as estruturas dos ósos. O paciente quéixase de dor;
- terceiro grao. Os bordos e o fondo da úlcera presentan áreas de necrose (morte das células) en forma de fragmentos escuros e, ás veces, incluso negros. Aparece un inchazo significativo desta zona, así como un enrojecimiento significativo dos tecidos. É bastante posible a aparición de osteomielite (inflamación do tecido óseo e da médula ósea), abscesos e flemón (enfermidades purulentas da pel e capas subxacentes);
- cuarto grao. A necrosis das estruturas dos tecidos esténdese máis alá da úlcera (por exemplo, á falange, o dedo, ou incluso o comezo do pé);
- quinto grao. A morte dos tecidos leva case todo o pé. Neste caso, a amputación dunha extremidade é simplemente inevitable.
En canto ás etapas de desenvolvemento, a enfermidade divídese nas seguintes:

- 1ª etapa. O paciente preocúpase por síntomas como fatiga elevada nas extremidades inferiores, rixidez durante os primeiros movementos despois de espertar, entumecemento dos dedos dos pés, así como un engrosamento significativo das placas das uñas;
- 2 unha etapa. O paciente experimenta adormecemento dos pés e as pernas se conxelan incluso na calor do verán. A pel das extremidades inferiores é moi pálida. A hiperhidrose dos pés está trazada. A claudicación intermitente nótase en intervalos de tempo insignificantes;
- 2 b etapa. As queixas do home son as mesmas;
- 3 unha etapa. Aos signos previos da enfermidade engádese dor na zona das pernas. Por regra xeral, aumentan significativamente de noite. A miúdo o paciente nota calambres nas extremidades. A pel das pernas é moi pálida. Na posición supina, faise aínda máis branco. Pero cunha posición prolongada coas patas cara abaixo, os dedos vólvense azulados. A pel das zonas afectadas comeza a descascada. A cordeira aparece a unha distancia inferior a 50 m;
- Etapa 3 b. A dor nas pernas faise permanente. As pernas se van inflamando pouco a pouco. É posible rastrexar feridas simples e múltiples con sitios que morren.
- 4ª etapa. A necrosis dos dedos e incluso o pé enteiro do paciente é característica. Normalmente vai acompañado de pronunciada debilidade, así como dun aumento do réxime de temperatura do corpo.
Diagnósticos
Para finalmente asegurarse de que unha persoa realmente sofre de angiopatía diabética, non é suficiente un exame e recollida de síntomas.É moi importante determinar a concentración de glicosa en urina e sangue, así como realizar un exame especial para o estado dos vasos sanguíneos:
- anxiografía;
- Dixitalización de cores Doppler;
- determinación da pulsación e presión na zona do pé;
- capillaroscopia de vídeo informático.
Tratamento
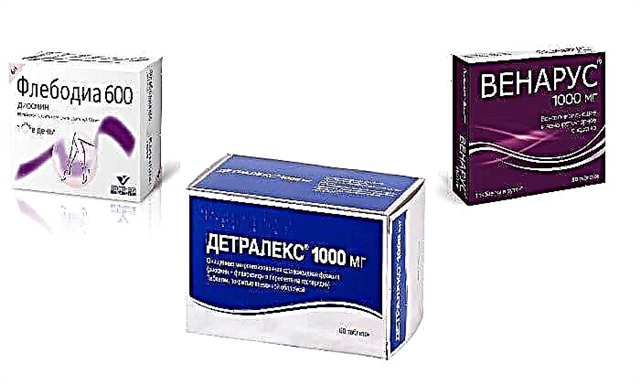
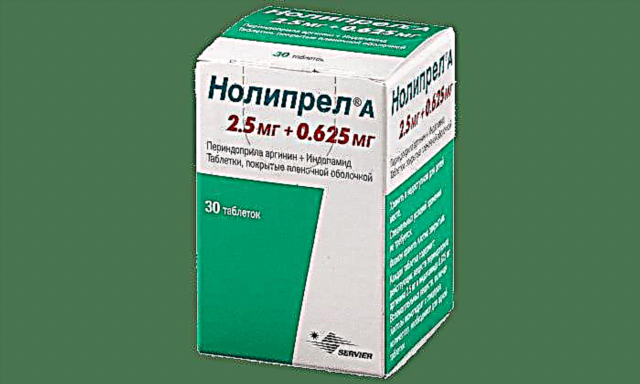
 O médico prescribirá medicamentos especiais que axudarán na loita contra a enfermidade.
O médico prescribirá medicamentos especiais que axudarán na loita contra a enfermidade.
Trátase de estatinas, antioxidantes, drogas metabólicas, diluíntes do sangue, angioprotectores e estimulantes bióxenos.
Se é absolutamente necesario, é necesaria unha amputación da extremidade.
Complicacións e consecuencias
Coa aparición de gangrena e complicacións purulentas-necróticas, xorde unha ameaza real non só para a saúde, senón tamén para a vida. Co estadio avanzado da enfermidade, unha persoa pode perder o membro afectado.
Prevención
Para evitar complicacións, é importante evitar a maior progresión da diabetes. Por regra xeral, isto aplícase á segunda forma da enfermidade.
Vídeos relacionados
Sobre os síntomas, causas e tratamento da angiopatía da retina diabética no vídeo:
Os médicos aconsellan adherirse a todas as recomendacións ante a enfermidade en cuestión. Isto axudará a evitar non só a amputación do membro, senón incluso a morte. Cando aparecen os primeiros síntomas da enfermidade, é importante poñerse en contacto inmediatamente cun hospital para máis exames, probas e exames especiais.