A cetoacidosis diabética é unha forma descompensada de diabetes asociada á deficiencia de insulina. A enfermidade vai acompañada dun aumento da glicosa e dos corpos cetonas. O DKA ocorre como consecuencia dun fracaso metabólico en pacientes con diabetes e é a complicación máis común.
Que é a cetoacidosis?
"Acidosis" tradúcese do idioma latín como "ácido" e significa un cambio no equilibrio ácido-base do corpo cara a un aumento da acidez. Dado que a causa deste proceso é un aumento na concentración de corpos cetonas, o prefixo "ceto" engádese á palabra "acidosis".
Cal é a relación entre o desequilibrio metabólico e a diabetes? Intentemos explicar. Normalmente, a principal fonte de enerxía é a glicosa, que entra no corpo cos alimentos. A cantidade que falta é compensada por glicóxeno acumulado nos músculos e no fígado.
Dado que as reservas de glicóxeno son limitadas e o seu volume está deseñado durante aproximadamente un día, é a quenda dos depósitos de graxa. A graxa descomponse na glicosa e compensa así a súa deficiencia. Os produtos de descomposición das graxas son cetonas ou corpos cetónicos - ácido acetona, acetoacético e beta-hidroxibutírico.
Pode producirse un aumento da concentración en acetona durante o exercicio, nas dietas, cunha dieta desequilibrada con predominio de alimentos graxos e unha cantidade mínima de hidratos de carbono. Nun corpo sa, este proceso non causa danos debido aos riles, que eliminan pronto os corpos cetonas e non se altera o equilibrio de PH.
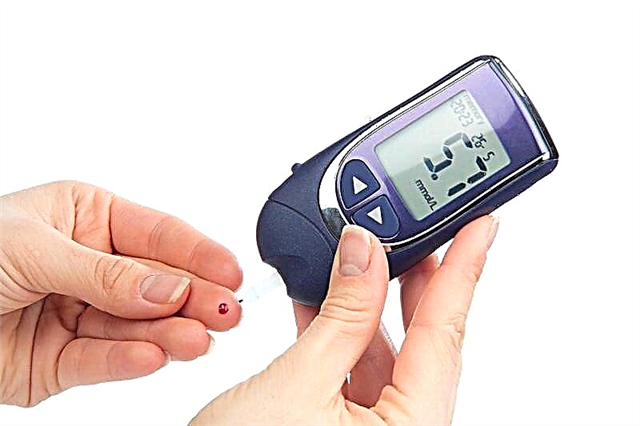
Un paciente con diabetes debe ser instruído sobre como xestionar a súa enfermidade: debe aprender a controlar os niveis de azucre e calcular a dose de insulina dependendo do alimento
A cetoacidosis diabética desenvólvese moi rapidamente incluso cunha dieta normal e falta de actividade física. A razón reside na deficiencia ou ausencia completa de insulina, porque sen ela a glicosa non pode penetrar nas células. Hai unha situación de "fame no medio da abundancia", cando a glicosa é suficiente, pero non hai condicións para o seu uso.
A graxa e o glicóxeno non poden afectar o proceso e os niveis de glicosa seguen aumentando. A hiperglucemia está aumentando, a taxa de descomposición de graxa está aumentando e, como resultado, a concentración de corpos cetonas faise ameazante. Cun aumento do limiar renal, a glicosa entra no sistema urinario e é excretada activamente polos riles.
Os riles funcionan ata o límite das súas capacidades, e ás veces non poden facer fronte, mentres se perden unha cantidade importante de fluído e electrólitos. Debido a unha perda significativa de fluído, o sangue coagula e a fame ocorre nos tecidos. A hipoxia dos tecidos promove a formación de ácido láctico (lactato) no sangue, que está cheo do desenvolvemento de coma láctico, acidosis láctica.
Normalmente, o indicador de PH no sangue é de media 7,4, co seu valor por baixo de 7 hai unha ameaza directa para a vida humana. A cetoacidosis diabética pode provocar tal diminución en poucas horas, e un coma cetoacidótico ocorre dentro dun día ou algo máis.
Razóns
Un estado de descompensación aguda pode ser causado pola falta de insulina en calquera tipo de diabetes. A diabetes tipo 1 adoita vir acompañada dunha deficiencia absoluta de insulina. Na diabetes tipo 2, prodúcese unha deficiencia relativa de insulina.

A cetoacidosis diabética é a miúdo o primeiro síntoma da diabetes tipo 1 se o paciente aínda non sabe que está enfermo e non recibe tratamento. Así se diagnostica a diabetes primaria en preto dun terzo dos pacientes.
A cetoacidosis só se produce cunha grave deficiencia de insulina e un forte aumento da glicosa no sangue.
Algúns factores poden provocar o desenvolvemento de cetoacidosis, a saber:
 A norma do azucre no sangue nas mulleres
A norma do azucre no sangue nas mulleres- erros na toma de dose inadecuada pola insulina, o uso de drogas cunha vida útil caducada, fallo inesperado dunha xeringa ou bomba de insulina;
- erro médico: o nomeamento de comprimidos para reducir o azucre no sangue coa necesidade aparente do paciente de inxeccións de insulina;
- tomar medicamentos antagonistas da insulina que aumentan o azucre no sangue - hormonas e diuréticos;
- violación da dieta - aumento dos descansos entre as comidas, un gran número de carbohidratos rápidos na dieta;
- tratamento con antipsicóticos que reducen a sensibilidade á insulina;
- dependencia do alcol e trastornos nerviosos que impidan un tratamento adecuado;
- o uso de remedios populares alternativos en vez da insulina;
- enfermidades concomitantes: endocrina, cardiovascular, inflamatoria e infecciosa;
- lesións e cirurxías. Despois da cirurxía no páncreas en persoas que antes non tiveron diabetes, pode que o proceso de produción de insulina poida verse prexudicado;
- embarazo, especialmente acompañado de toxicosis grave con vómitos frecuentes.
En 25 de cada 100 pacientes, a causa da cetoacidosis na diabetes mellitus é idiopática, xa que non é posible establecer unha conexión con ningún dos factores. Unha maior necesidade de insulina pode ocorrer en escolares e adolescentes durante períodos de axuste hormonal e tensión nerviosa.

Tamén hai frecuentes casos de negativa intencionada a administrar insulina con obxectivos suicidas. Os mozos con diabetes tipo 1 adoitan intentar suicidarse deste xeito.
Clasificación e síntomas
A cetoacidosis desenvólvese en tres etapas:
- precoma cetoacidótico, estadio 1;
- inicio do coma cetoacidótico, estadio 2;
- coma cetoacidótico completo, estadio 3.
Na maioría dos casos, desde a primeira ata a última etapa, pasan uns 2,5-3 días. Hai excepcións cando non se produce coma máis dun día despois. Xunto co aumento da glicosa no sangue e outros trastornos metabólicos, o cadro clínico faise cada vez máis pronunciado.
Os síntomas da cetoacidosis diabética divídense en temprano e tarde. En primeiro lugar, hai signos de hiperglicemia:
- boca seca, sensación de sede constante;
- micción frecuente
- perda de peso e debilidade.

O coma cetoacidótico diabético é un tipo de coma hiperglucémico e ocorre en aproximadamente 40 de cada mil pacientes
Despois hai síntomas característicos dun aumento da produción de cetonas - un cambio no ritmo respiratorio, chamado respiración de Kussmaul. Unha persoa comeza a respirar profundamente e ruidosamente, mentres respira no aire con menos frecuencia do habitual. Ademais, hai un cheiro a acetona da boca, náuseas e vómitos.
Todos os síntomas anteriores indican a hospitalización de emerxencia. Dado que as manifestacións de cetoacidosis son similares a outras enfermidades, o paciente é frecuentemente levado a un hospital cirúrxico ou de enfermidades infecciosas. Por iso, é moi importante medir previamente o azucre no sangue do paciente e comprobar a presenza de corpos cetonas na orina.
En pacientes con cetoacidosis, poden producirse complicacións - edema pulmonar, trombose de diversa localización, pneumonía e edema cerebral.
Diagnósticos
A partir das queixas e do exame do paciente establécese un diagnóstico primario e a presenza de enfermidades sistémicas que agravan o curso da cetoacidosis. Durante a inspección, obsérvanse signos característicos: o cheiro a acetona, dor durante a palpación do abdome, reaccións inhibidas. A presión arterial adoita ser baixa.
Para confirmar o diagnóstico e o diagnóstico diferencial, realízanse probas de laboratorio de sangue e orina. Cando o contido en glicosa no sangue é superior a 13,8, podemos falar do desenvolvemento da cetoacidosis, o valor deste indicador a partir de 44 e máis arriba indica o estado precomático do paciente.
Os niveis de glicosa urinaria na cetoacidosis son 0,8 e superiores. Se xa non se excreta a ouriña, úsanse tiras de proba especiais coa aplicación de soro sanguíneo. O aumento da urea sanguínea indica deteriorado da función renal e deshidratación.
O desenvolvemento da cetoacidosis pódese xulgar polo nivel de amilase, unha enzima do páncreas. A súa actividade estará por encima das 17 unidades / hora.

Cando a cetoacidosis se realiza terapia de infusión con solución isotónica de cloruro sódico e facer inxeccións de insulina
Dado que a diurese aumenta baixo a influencia da hiperglicemia, o nivel de sodio no sangue baixa por baixo de 136. Nas primeiras etapas da cetoacidosis diabética, o indicador de potasio aumenta, que pode superar a 5,1. Co desenvolvemento da deshidratación, a concentración de potasio diminúe gradualmente.
Os bicarbonatos de sangue xogan o papel dunha especie de tampón alcalino que mantén un equilibrio ácido-base na norma. Con forte acidificación do sangue con cetonas, diminúe a cantidade de bicarbonatos e nas últimas etapas de cetoacidosis pode ser inferior a 10.
A relación de catións (sodio) e anións (cloro, bicarbonatos) é normalmente de aproximadamente 0. Co aumento da formación de corpos cetonas, o intervalo de anión pode aumentar significativamente.
Cunha diminución da cantidade de dióxido de carbono no sangue, a circulación cerebral distórbase para compensar a acidez, o que pode provocar mareos e desmaios.
Se é necesario, os pacientes reciben un electrocardiograma para excluír un ataque cardíaco no fondo da deshidratación. Para excluír unha infección pulmonar, faga unha radiografía de tórax.
Os diagnósticos diferenciais (distintivos) realízanse con outro tipo de cetoacidosis: ácido alcohólico, famento e láctico (acidosis láctica). O cadro clínico pode ter características semellantes ao envelenamento con etilo e metanol, paraldehído, salicilatos (aspirina).
Tratamento
A terapia para a cetoacidosis diabética realízase só en condicións estacionarias. As súas áreas principais son as seguintes:
- terapia de substitución de insulina;
- terapia de infusión - rehidratación (reposición de líquidos e electrólitos perdidos), corrección de PH;
- tratamento e eliminación de enfermidades concomitantes.

O equilibrio ácido-base, ou PH - é un dos factores máis importantes que determinan a probabilidade de desenvolver moitas enfermidades; coas súas flutuacións nun sentido ou noutro, a actividade de órganos e sistemas queda interrompida e o corpo queda indefenso
Durante a súa estancia no hospital, o paciente está constantemente controlado para detectar signos vitais segundo o seguinte plan:
- ensaios rápidos de glicosa - por hora, ata que o índice de azucre cae a 14, despois do cal o sangue se extrae unha vez cada tres horas;
- probas de orina - 2 veces ao día, despois de dous días - 1 vez;
- plasma sanguíneo para sodio e potasio - dúas veces ao día.
Insérase un catéter urinario para controlar a función urinaria. Cando o paciente recupera a conciencia e se restaura a micción normal, elimínase o catéter. Cada 2 horas ou máis frecuentemente mídense a presión arterial, o pulso e a temperatura corporal.
Usando un catéter especial cun transmisor, tamén se controla a presión venosa central (presión sanguínea no atrio dereito). Así, avalíase o estado do sistema circulatorio. Un electrocardiograma realízase de forma continua ou unha vez ao día.
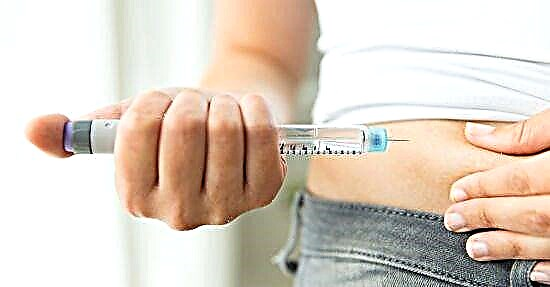
É importante saber que incluso antes da hospitalización, un diabético necesita inxectar cloruro sódico por vía intravenosa nun volume de 1 litro por hora e insulina intramuscularmente curta - 20 unidades.
Insuloterapia
A insulinoterapia é o principal método que pode eliminar os procesos patolóxicos que levaron ao desenvolvemento da cetoacidosis. Para elevar o nivel de insulina, adminístrase en doses curtas de 4-6 unidades por hora. Isto axuda a retardar a descomposición de graxas e a formación de cetonas e, polo tanto, a liberación de glicosa polo fígado. Como resultado, aumenta a produción de glicóxeno.
A insulina tamén se administra ao paciente mediante o método de goteo en modo continuo. Para evitar a adsorción de insulina, á solución de tratamento engádase álbúmina sérica humana, cloruro de sodio e 1 ml de sangue propio do paciente.

As doses de insulina pódense axustar segundo os resultados da medición. A falta do efecto esperado nas dúas ou tres primeiras horas, a dose duplícase. Non obstante, está estrictamente prohibido baixar o azucre no sangue demasiado rápido: unha diminución da concentración de máis de 5,5 mol / l por hora ameaza o desenvolvemento de edema cerebral.
Rehidratación
Para reabastecer as reservas de fluídos infúndese 0,9% de solución salina con cloruro sódico. No caso de niveis elevados de sodio no sangue, úsase unha solución do 0,45%. Ao eliminar a deficiencia de fluído, a función renal restaúrase gradualmente e o azucre no sangue diminúe máis rápido. O exceso de glicosa comeza a excretarse máis activamente na orina.
Coa introdución de solución salina, é necesario controlar o CVP (presión venosa central), xa que a cantidade de ouriños liberados depende deles. Polo tanto, incluso no caso de deshidratación significativa, o volume de líquido inxectado non debe superar o volume de orina liberada en máis dun litro.

A diabetes tipo 2 ocorre en 9 de cada 10 pacientes e afecta a maioría das persoas maiores
O volume total de solución salina inxectada ao día non debe superar o 10% do peso do paciente. Cunha diminución da presión arterial superior (menos de 80), infúmase plasma sanguíneo. Con deficiencia de potasio, adminístrase só despois da restauración da función urinaria.
Durante o tratamento, o nivel de potasio non subirá de inmediato debido ao seu regreso ao espazo intracelular. Ademais, durante o período de administración de solucións salinas, prodúcense perdas naturais de electrólitos con orina. Non obstante, tras a restauración de potasio nas células, o seu contido no torrente sanguíneo normalízase.
Corrección da acidez
A valores normais de azucre no sangue e un abastecemento suficiente de fluído no corpo, o equilibrio ácido-base estabiliza gradualmente e diríxese cara á alcalización. A formación de corpos cetonas cesa e o sistema excretor recuperado afronta con éxito a súa eliminación.
É por iso que non se precisan medidas adicionais: o paciente non debe beber auga mineral nin unha solución de bicarbonato. Só nalgúns casos, cando a acidez no sangue diminúe a 7 e o nivel de bicarbonatos - a 5, é indicada a infusión de bicarbonato sódico. Se a alcalización do sangue se usa a maiores taxas, o efecto da terapia será o contrario:
- aumentará a hipoxia e a acetona tisular na medular;
- a presión diminuirá;
- aumentará a deficiencia de calcio e potasio;
- a función insulina prexudica;
- aumentará a taxa de formación de corpos cetonas.
En conclusión
A historia da diabetes mellitus comezou coa historia da humanidade. A xente aprendeu diso antes da nosa era, como evidencian os manuscritos conservados do Antigo Exipto, Mesopotamia, Roma e Grecia.Naqueles primeiros anos, o tratamento limitábase ás herbas, polo que os pacientes estaban condenados ao sufrimento e á morte.
Dende 1922, cando se usou por primeira vez a insulina, foi posible derrotar unha formidable enfermidade. Como resultado, un exército multimillonario de pacientes necesitados de insulina foi capaz de evitar a morte prematura dun coma diabético.
Hoxe, a diabetes e as súas complicacións, incluída a cetoacidosis, son tratables e teñen un prognóstico favorable. Non obstante, é importante recordar que a atención médica debe ser oportuna e adecuada, xa que cando se demora, o paciente cae rapidamente en coma.
Para evitar o desenvolvemento de cetoacidosis diabética e manter unha boa calidade de vida, é necesario empregar correctamente os dispositivos deseñados para a administración de insulina e manter o nivel de azucre no sangue baixo control constante. Estar saudable!