 Durante o tratamento da diabetes, prescríbense varios medicamentos para reducir o azucre no sangue.
Durante o tratamento da diabetes, prescríbense varios medicamentos para reducir o azucre no sangue.
Estes inclúen medicamentos para aumentar a sensibilidade do tecido á insulina, para mellorar a secreción hormonal. Tamén se usan medios para prexudicar a absorción de carbohidratos no intestino.
Medicamentos que aumentan a secreción de insulina
Drogas moi estendidas que estimulan a secreción de insulina. Estes medicamentos inclúen medicamentos do grupo sulfonilurea e meglitinidas.
Sulfonilureas
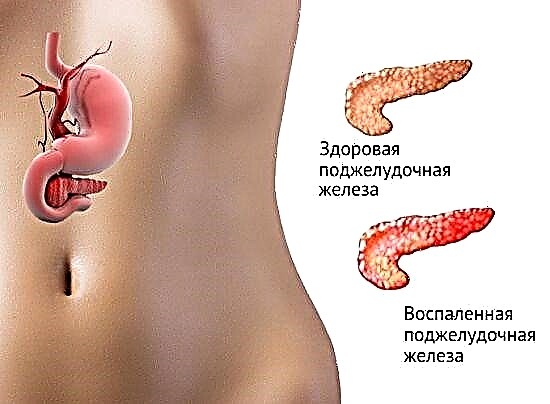
 Este é un grupo de medicamentos sintéticos que reducen a glicosa no sangue. Drogas desta clase activan as células do páncreas, o que aumenta a produción de insulina polo corpo. Para iso, as células beta saudables deben estar presentes na glándula.
Este é un grupo de medicamentos sintéticos que reducen a glicosa no sangue. Drogas desta clase activan as células do páncreas, o que aumenta a produción de insulina polo corpo. Para iso, as células beta saudables deben estar presentes na glándula.
A acción dos fármacos é un aumento da secreción hormonal e unha produción máis lenta de glicosa no fígado, estimulación de células β, supresión de glucagón, cetose e secreción de somatostatina.
Os derivados das sulfonilureas divídense en dous grupos: acción longa e media. O resultado de estimular a secreción hormonal depende da dosificación cando se tome.
Os medicamentos están destinados ao tratamento da diabetes tipo 2; non se usan para o tratamento da diabetes tipo 1. Nomeado cunha diminución da susceptibilidade dos tecidos á hormona. Dispoñible en formato tableta.
Os derivados da sulfonilurea están representados por dúas xeracións de fármacos :
:
- Butamida, Clorpropamida. Os fármacos son prescritos en grandes doses e presentan un efecto curto.
- Glipizida, Glibenclamida, Glicidona. Eles teñen un efecto máis longo e son prescritos nunha dosificación máis baixa.
As contraindicacións inclúen:
- anemia
- cetoacidosis diabética;
- disfunción renal;
- proceso infeccioso agudo;
- embarazo, lactación;
- disfunción hepática;
- operacións antes / despois;
- leucopenia;
- trombocitopenia;
- trastornos dispepticos;
- raramente hepatite;
- aumento de peso
Que efectos adversos se observan:
- a formación dun sabor metálico na boca;
- alteración da función hepática;
- manifestacións alérxicas;
- alteración da función renal.
O acontecemento adverso máis común é a hipoglucemia.
Meglitínidos
Un grupo de medicamentos que aumentan a secreción de insulina. Son os reguladores prandiais da glicemia: reducen o azucre despois de comer. O uso de drogas para corrixir a glicosa en xaxún non é adecuado. Indicacións de admisión - DM 2.
Representantes desta clase son Nateglinidas, Repaglinidas. Os fármacos afectan as células do illote, activan a secreción de insulina. A activación da hormona prodúcese 15 minutos despois da comida. Os niveis máximos de insulina obsérvanse despois dunha hora, unha diminución despois de 3 horas.
A estimulación prodúcese dependendo da concentración de azucre - en niveis baixos do medicamento en pequena cantidade afectan a secreción da hormona. Isto explica a práctica ausencia de hipoglucemia cando se toman medicamentos.

Combinado con outros axentes antidiabéticos. Excretados en cantidade importante polos riles, só o 9% a través dos intestinos.
A DM 1, a cetoacidosis, o embarazo e a lactación son as principais contraindicacións para tomar. Débese ter precaución ao tomar medicamentos para pacientes anciáns. Tamén é necesario prestar moita atención aos pacientes con enfermidades hepáticas. Recoméndase supervisar os indicadores varias veces ao ano. A comprobación no primeiro ano de terapia é especialmente relevante.
As meglitinidas non requiren selección de dosificación. Os alimentos úsanse cando se come. O nivel de insulina despois de 3 horas volve ao seu valor anterior.
Entre os efectos secundarios observáronse:
- discapacidade visual;
- trastornos gastrointestinais;
- manifestacións alérxicas;
- aumento dos índices hepáticos na análise bioquímica;
- raramente o suficiente - hipoglucemia.
Non se recomenda para o seu uso nos seguintes casos:
- Diabetes tipo 1;
- embarazo e lactación;
- intolerancia ás drogas;
- cetoacidosis diabética.
Medicamentos que aumentan a sensibilidade dos tecidos á insulina
Na diabetes tipo 2, moitas veces non é necesario estimular a secreción de insulina, xa que se produce en cantidades suficientes. É necesario aumentar a sensibilidade dos tecidos á hormona, xa que é unha violación da acción dos receptores das células do tecido que provoca un aumento da glicosa no sangue.
Biguanidas
 Biguanides - un grupo de medicamentos que aumentan a sensibilidade dos tecidos á insulina. Están representados por Buformin, Metformin, Fenformin.
Biguanides - un grupo de medicamentos que aumentan a sensibilidade dos tecidos á insulina. Están representados por Buformin, Metformin, Fenformin.
Diferéncianse en diferentes asimilacións, efectos secundarios, dosificación para obter un resultado terapéutico. Actualmente, só se usa Metformin.
Ao tomar o medicamento, hai unha diminución da resistencia á insulina. A sustancia activa inhibe a gluconeoxénese, cambia a absorción de glicosa. Tamén se reduce o nivel de "colesterol malo" e triglicéridos. Os biguanidas son absorbidos do tracto dixestivo, excretados principalmente polos riles, a concentración máxima chega ás 2 horas. A vida media de eliminación é de ata 4,5 horas.
Os biguanidas son prescritos para a diabetes tipo 2 e para a diabetes tipo 1 como parte dun tratamento integral.
Os representantes da clase biguanida non se usan para:
- embarazo e lactación;
- disfunción hepática;
- disfunción renal;
- intolerancia ao compoñente activo;
- ataque cardíaco;
- proceso inflamatorio agudo;
- cetoacidosis, acidosis láctica;
- insuficiencia respiratoria.
Os Biguanidas non se combinan co alcol. Tampouco se lles asigna 3 días antes e 3 días despois da cirurxía. Recoméndase aos pacientes maiores de 60 anos que tomen medicamentos deste grupo con precaución.
Os efectos secundarios no proceso de toma inclúen:
- anemia megaloblástica;
- trastorno gastrointestinal, en particular, diarrea, vómitos;
- acidosis.
A lista de medicamentos do grupo inclúe: Metfogamma, Metformin, Glyukofazh, Adebit, Langerin, Siofor, Bagomet. As drogas pódense combinar con outras drogas glicémicas.
Cando se combina coa insulina, requírese coidado especial. Monitorea o funcionamento dos riles e indicadores de glicosa. Presta especial atención á combinación con outros fármacos non glicémicos, algúns poden aumentar ou diminuír o efecto dos fármacos do grupo biguanídeo.
Thiazolidinediones
Thiazolidinediones: un novo grupo de fármacos que reducen o azucre para a administración oral. Non activan a secreción de insulina, senón que aumentan a susceptibilidade dos seus tecidos.
Hai 2 tiazolidinediones: pioglitazona (segunda xeración) e rosiglitazona (terceira xeración). A troglitazona (primeira xeración) mostrou efectos hepatotóxicos e cardiotóxicos, polo que se interrompeu. Os medicamentos pódense usar en combinación con outros fármacos ou como monoterapia.
Ao actuar sobre tecidos, fígado, as drogas aumentan a susceptibilidade á hormona. Como resultado, o procesamento da glicosa é reforzado aumentando a síntese celular. O efecto das drogas maniféstase na presenza da súa propia hormona.

Absorbido no tracto dixestivo, excretado polos riles, metabolizado no fígado. A concentración máxima: despois de 2,5 horas. Aparece un efecto completo ao cabo dun par de meses despois de tomar o medicamento.
As drogas reducen eficazmente o azucre, afectan positivamente o perfil dos lípidos. Os efectos non son menos eficaces que os biguanuros. Todos os medicamentos deste grupo aumentan o peso. O resultado depende da duración do tratamento e da dose. Tamén hai unha retención de auga no corpo.
 Durante a terapia con tiazolidinediones, avalíase periodicamente o estado funcional do fígado. Se o paciente ten riscos de desenvolver insuficiencia cardíaca, non se prescribe a terapia con tiazolidina.
Durante a terapia con tiazolidinediones, avalíase periodicamente o estado funcional do fígado. Se o paciente ten riscos de desenvolver insuficiencia cardíaca, non se prescribe a terapia con tiazolidina.
Nestes casos, o médico prescribe insulina, sulfonilureas, metformina.
Medicamentos baseados en tiazolidinedione: Avandia, Aktos.
Contraindicacións:
- embarazo, lactación;
- violación do fígado;
- Diabetes tipo 1;
- idade ata 18 anos.
Os efectos secundarios observáronse co uso de medicamentos:
- aumento de peso;
- aumento do risco de fractura como consecuencia dunha diminución da densidade ósea;
- violación do fígado;
- hepatite;
- insuficiencia cardíaca;
- hinchazón;
- eczema
Medios para a deterioración da absorción de carbohidratos intestinais
 Os inhibidores da alfa glicosidasa son medicamentos que prexudican a absorción de hidratos de carbono nos intestinos. Teñen un efecto extra-endocrino no tratamento da diabetes. Afecta a concentración de azucre despois de comer. Debido a isto, o desenvolvemento da hipoglucemia reduciuse significativamente.
Os inhibidores da alfa glicosidasa son medicamentos que prexudican a absorción de hidratos de carbono nos intestinos. Teñen un efecto extra-endocrino no tratamento da diabetes. Afecta a concentración de azucre despois de comer. Debido a isto, o desenvolvemento da hipoglucemia reduciuse significativamente.
Os inhibidores de AG perturban a descomposición de hidratos de carbono, debido á cal se ralentiza a súa absorción. A sustancia activa crea barreiras para a penetración de hidratos de carbono no sangue.
Os inhibidores da alfa glicosidasa úsanse principalmente en combinación con outros axentes glicémicos e coa insulina. Nomeado diabetes tipo 2.
Representado por Voglibose, Acarbose, Miglitol. Agora só se usan as dúas últimas drogas. Os efectos clínicos son os mesmos, pero o efecto é lixeiramente diferente.
A acarbosa inhibe a lactosa e a amilase e practicamente non se absorbe no intestino. Pode aumentar as encimas do fígado. O miglitol conserva a glicoxénese no fígado, é absorbido no intestino. Afecta a absorción de Glibenclamida e Metformina sen manifestación clínica.
Durante o uso de medicamentos desta clase obsérvase:
- redución de complicacións de enfermidades cardiovasculares;
- ralentiza a progresión da aterosclerose;
- trastornos do tracto gastrointestinal, en particular, diarrea e flatulencias.
Contraindicacións para o uso:
- colite ulcerativa;
- cetoacidosis diabética;
- embarazo
- obstrución intestinal;
- lactación
- disfunción hepática;
- estricción intestinal;
- insuficiencia renal.
Os efectos secundarios maniféstanse principalmente a partir do tracto gastrointestinal. Isto e diarrea, dor local, flatulencias, aumento dos encimas hepáticos.
Coa interacción dos inhibidores da hipertensión con medicamentos antidiabéticos e insulina, o efecto destes últimos pode aumentar. Para evitar o efecto hipoglucémico, a dose é seleccionada con coidado.
Os sorbentes, preparados enzimáticos reducen o grao de eficacia de Miglitol e Acarbose. Os corticosteroides, niacina, diuréticos, hormonas tiroide reducen a actividade dos inhibidores da AH. O migitol reduce a biodisponibilidade de Ranitidina, Digoxin.
Incretinomiméticos
As incretinas son hormonas especiais que se producen despois das comidas. Retardan o baleiro do estómago, estimulan a secreción de insulina, paran a excesiva secreción de glucagón e reducen o apetito. Na diabetes, tales funcións son reducidas, e o contido de hormona é insignificante. O seu número restáurase mediante incretinomiméticos. Melloran o efecto terapéutico e teñen certo interese na medicina.

As incincomiméticas relaciónanse con compostos proteicos. Están representados por dous grupos de drogas:
- Grupo 1 - Exenatide. É unha mimética directa de incretina. Isto inclúe Baeta, Viktoza. Úsanse como inxeccións subcutáneas. Para mellorar o efecto, combínase con outras drogas glicémicas.
- Grupo 2: polipéptido insulinotrópico. Preséntase por medicamentos: Galvus, Januvius. Relacionarse con incretinomiméticas indirectas. A dipeptidil peptidasa, que descompón as incretinas, está bloqueada. Asignado por separado e en combinación con outros medicamentos.
A sustancia inicia o mecanismo de produción de hormonas: entran no torrente sanguíneo ao cabo duns minutos. O anonimato incremental estimula a recuperación das células do páncreas e a cantidade de hormona producida. A actividade das drogas prodúcese en niveis altos de azucre e en niveis baixos, a acción cesa.
Entre as contraindicacións para o ingreso:
- cetoacidosis diabética;
- embarazo, lactación;
- disfunción renal;
- LED 1;
- idade ata 18 anos.
Entre os efectos secundarios durante o tratamento obsérvase:
- reaccións alérxicas;
- dor de cabeza
- náuseas, vómitos
- debilidade, somnolencia.
Pódense prescribir medicamentos da clase de mimeticos de incretina nas fases iniciais da manifestación da enfermidade. Eles axudan a manter a actividade das células beta. No proceso de terapia en persoas maiores existe principalmente unha dinámica positiva de indicadores. Durante o tratamento, o medicamento afecta en menor medida ao desenvolvemento da hipoglucemia.
Vídeo sobre novas drogas para a diabetes:
Cada grupo prescribe un médico segundo o cadro clínico e as características do curso da diabetes. Pódense usar tanto en combinación como en monoterapia. Durante o tratamento, recoméndase tomar bioquímica do sangue para avaliar o estado dos órganos.