 A hipercolesterolemia non é esencialmente unha enfermidade. Esta é unha síndrome na que o contido de lípidos no sangue é elevado.
A hipercolesterolemia non é esencialmente unha enfermidade. Esta é unha síndrome na que o contido de lípidos no sangue é elevado.
Pode parecer que este fenómeno non produce bo resultado, pero de feito, a falta de tratamento, as consecuencias poden ser moi imprevisibles. É a hipercolesterolemia que adoita ser o culpable de problemas cardíacos e, como resultado, o sistema vascular se desestabiliza e tamén poden provocarse outras enfermidades e complicacións.
A aterosclerose é unha das complicacións máis comúns da hipercolesterolemia, polo que é necesario o coñecemento desta síndrome patolóxica. Isto axudará non só a identificar e evitar o seu desenvolvemento, senón tamén a escoller o tratamento óptimo nun caso concreto.
Que é a hipercolesterolemia?
 A hipercolesterolemia é un concepto grego que significa colesterol elevado no sangue. Non se pode chamar a este fenómeno na comprensión estándar da enfermidade, senón que é unha síndrome que, con todo, é bastante perigoso para os humanos.
A hipercolesterolemia é un concepto grego que significa colesterol elevado no sangue. Non se pode chamar a este fenómeno na comprensión estándar da enfermidade, senón que é unha síndrome que, con todo, é bastante perigoso para os humanos.
É máis común na zona masculina da poboación e pode causar as seguintes enfermidades:
- diabetes mellitus;
- isquemia cardíaca;
- enfermidade do cálculo biliar;
- depósitos de colesterol;
- aterosclerose;
- sobrepeso
Pódese diagnosticar unha hipercolesterolemia pura se por litro de colesterol no sangue contén 200 mg ou máis. A ela asignóuselle un código para mkb 10 - E78.0.
De onde vén o exceso de colesterol?
O colesterol é unha substancia similar á graxa, a gran maioría sintetizada polo propio corpo e só preto do 20% procede dos alimentos. Necesítase para a formación de vitamina D, a creación de substancias que promovan a dixestión dos alimentos e a formación de hormonas.
En presenza de hipercolesterolemia, o corpo non é capaz de procesar toda a cantidade de graxa. Isto sucede a miúdo no contexto da obesidade, cando unha persoa come moitos alimentos graxos e estes alimentos son habituais na dieta.

Tamén se pode observar un exceso de colesterol coas seguintes enfermidades e funcións do corpo alteradas:
- enfermidade hepática
- hipotiroidismo (función inestable da tiroides);
- uso a longo prazo de medicamentos (progestinos, esteroides, diuréticos);
- tensión nerviosa e estrés;
- cambios no fondo hormonal;
- síndrome nefrótico.
Na etapa inicial, os síntomas están completamente ausentes, facéndose notar máis durante a progresión do trastorno. Máis tarde, isto tradúcese en síntomas inherentes á hipertensión ou a aterosclerose, esta última ocorre con máis frecuencia con esta enfermidade.
Formas da enfermidade e as súas diferenzas
Esta patoloxía clasifícase en función das razóns polas que se desenvolveu.
En xeral, hai 3 formas da enfermidade, estas son:
- primario;
- secundario;
- alimentarias.
A forma primaria foi pouco estudada, polo que a día de hoxe aínda non hai xeito de garantir a súa eliminación. Pero, segundo a teoría de Fredrickson, é hereditario e pode xurdir inicialmente en relación cunha descomposición nos xenes. A forma homocigota é a transmisión da síndrome ao neno de ambos pais, heterozigoto - o xen violado transmítese a un dos pais.
Hai 3 factores máis:
- lipoproteínas defectuosas;
- trastornos de sensibilidade nos tecidos;
- síntese defectuosa de encimas de transporte.
A forma secundaria de hipercolesterolemia ocorre xa con certos trastornos e patoloxías no corpo, poden incluír:
- endocrino;
- hepático;
- renal.
A terceira forma, alimentaria, xorde como resultado dun estilo de vida inadecuado, malos hábitos e falta de deporte.
As súas causas poden ser as seguintes:
- fumar
- consumo excesivo de alcol;

- consumo regular de alimentos graxos;
- estupefacientes;
- falta de actividade física;
- comida lixo con aditivos químicos.
O curso externo de cada forma ten unha especificidade similar, sen manifestacións externas. O diagnóstico pódese facer sobre a base dun exame de sangue se o nivel de colesterol supera os 5,18 mmol por 1 litro.
Características da hipercolesterolemia familiar
 Unha variedade familiar de patoloxía comeza ao nacer e acompáñase ao longo da vida. Este tipo de enfermidade ocorre na forma primaria, sendo autosómica dominante, transmitida dun dos pais (forma heterozigota) ou de ambas (homozigoto).
Unha variedade familiar de patoloxía comeza ao nacer e acompáñase ao longo da vida. Este tipo de enfermidade ocorre na forma primaria, sendo autosómica dominante, transmitida dun dos pais (forma heterozigota) ou de ambas (homozigoto).
Na variante heterozigota, só a metade dos receptores B E traballan no paciente, e a frecuencia dos casos cae sobre unha persoa de cada 500 persoas. En tales persoas, o colesterol no sangue é case 2 veces superior ao normal, chegando de 9 a 12 mmol / litro.
Pódese determinar un tipo heterocigotico de hipercolesterolemia familiar se:
- ésteres de colesterol nos tendóns, facéndoos sensiblemente máis grosos;
- arco lipídico corneal (pode non ser observado);
- isquemia cardíaca (en homes despois de 40 anos, en mulleres aínda máis tarde).
É necesario tratar a síndrome desde a infancia, realizando profilaxis e seguindo unha dieta. É importante non esquecer estas medidas ao longo da vida.
 Os problemas cardíacos comezan antes dos 20 anos, non se poden tratar con un medicamento, polo que é necesario un transplante de fígado.
Os problemas cardíacos comezan antes dos 20 anos, non se poden tratar con un medicamento, polo que é necesario un transplante de fígado.
Con hipercolesterolemia familiar homozigota, obsérvanse violacións non só na rexión do tendón, senón tamén nas nádegas, xeonllos, cóbados e incluso na membrana mucosa da cavidade oral.
Mesmo houbo casos de ataque cardíaco en bebés dun ano e medio. Para o tratamento utilízanse métodos como a plasmaferese ou a plasmosorción.
Unha aparición temperá de infarto de miocardio pode falar dunha forma hereditaria de hipercolesterolemia, mentres que se excluen factores como a obesidade e a diabetes mellitus.
Manifestacións clínicas
 A hipercolesterolemia é un camiño directo ao desenvolvemento da aterosclerose, a diferenza está só na transición, que depende da causa da patoloxía.
A hipercolesterolemia é un camiño directo ao desenvolvemento da aterosclerose, a diferenza está só na transición, que depende da causa da patoloxía.
Con hipercolesterolemia familiar, as lipoproteínas non se combinan co colesterol, reenviando a cada órgano específico.
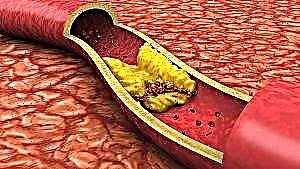
Tamén aparecen placas de colesterol, que levan a problemas como:
- complicacións cardiovasculares;
- problemas no traballo das arterias coronarias;
- subministración incompleta de sangue a todas as partes do corpo.
Todo isto leva a outras enfermidades, pero é especialmente probable que teña infarto de miocardio incluso na primeira infancia. Os niveis de colesterol están asociados a enfermidades previsibles. Todos os grupos que padecen hipercolesterolemia teñen un nivel de risco persoal de complicacións.
Diagnóstico da enfermidade
 É imposible detectar colesterol alto sen estudos especiais e pode non haber síntomas que sinalen a presenza dun síndrome patolóxico.
É imposible detectar colesterol alto sen estudos especiais e pode non haber síntomas que sinalen a presenza dun síndrome patolóxico.
Na maioría das veces, as persoas aprenden sobre o seu diagnóstico cando se someten a un exame médico. En calquera caso, é preciso ir ao hospital para someterse a varias probas de laboratorio.
Isto pode incluír a seguinte lista estándar de análises:
- información obtida entrevistando ao paciente e as súas queixas sobre a manifestación de placas, xantlasma, etc .;
- exame físico;
- proba de sangue;
- análise de urina;
- paso dun perfil lipídico;
- proba de sangue para a inmunidade;
- análises bioquímicas de sangue;
- análise de xenética.
Todo comeza cunha discusión da situación co paciente, debe contar sobre os seus sentimentos, a aparición de novas formacións na pel, canto tempo pasou e tamén responder honestamente a unha serie de preguntas do médico que asiste. Toda esta información xogará un papel importante e, se é certo, será máis fácil comparar os resultados das análises coas queixas do paciente.
Por exemplo, as preguntas estarán relacionadas con canto tempo xantómenos apareceron - tales nódulos brancos nas superficies dos tendóns. Pode aparecer arcos lípidos da córnea, que representan un borde arredor da córnea do ollo, o colesterol deposítase nel.
A continuación, comeza unha aclaración sobre as enfermidades que o paciente tiña anteriormente e as que tiñan os seus pais, cal é a probabilidade de contacto co ambiente infeccioso, a profesión do paciente.
Tras o exame físico, podes obter unha imaxe máis completa coas formacións no corpo.
 Unha proba de sangue, unha proba de orina e estudos bioquímicos poden axudar a identificar posibles focos inflamatorios e o desenvolvemento de enfermidades no fondo da patoloxía. A bioquímica do sangue axudará a establecer o contido exacto de colesterol, proteínas, así como a descomposición de compoñentes nas células do sangue, co fin de comprender como os sistemas e os órganos poden estar afectados.
Unha proba de sangue, unha proba de orina e estudos bioquímicos poden axudar a identificar posibles focos inflamatorios e o desenvolvemento de enfermidades no fondo da patoloxía. A bioquímica do sangue axudará a establecer o contido exacto de colesterol, proteínas, así como a descomposición de compoñentes nas células do sangue, co fin de comprender como os sistemas e os órganos poden estar afectados.
Un dos estudos máis importantes é un perfil de lípidos. É ela quen pode axudar a establecer o desenvolvemento da aterosclerose, grazas ao estudo de lípidos (material similar á graxa).
Os lípidos divídense nos seguintes tipos:
- ateróxeno (como a graxa - causa aterosclerose);
- antiateróxeno (prevén aterosclerose).
Outro diagnóstico require unha análise inmunolóxica para descubrir o nivel de inmunidade nos compoñentes proteicos do sangue. Isto axudará a demostrar ou descartar a presenza de infeccións, xa que os compoñentes proteicos do sangue destruen organismos estranxeiros e, a falta do seu traballo, actúan os microorganismos estranxeiros.
A última etapa do diagnóstico require facer probas a familiares co fin de comprender exactamente que forma de hipercolesterolemia se sospeita e cal é o papel da herdanza nun caso particular.
Tratamento de patoloxía
A hipercolesterolemia pódese tratar usando medicamentos especiais, tamén hai xeitos de reducir a probabilidade de complicacións sen ningún medicamento.
Fisioterapia
Os seguintes medicamentos pertencen a medicamentos para combater a patoloxía:
- Estatinas
 (reducir o colesterol, aliviar a inflamación, proporcionar protección aos vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano);
(reducir o colesterol, aliviar a inflamación, proporcionar protección aos vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano); - Ezetimibe (tales medicamentos bloquean a absorción do colesterol polas células, pero a eficacia non é especialmente alta debido ao feito de que a maior parte do colesterol é xerado polo propio corpo);
- Fibras (para reducir os triglicéridos e aumentar simultaneamente lipoproteínas de alta densidade);
- Secuestrantes (lave o colesterol dos ácidos graxos, pero o que menos é que poden afectar á dixestibilidade dos alimentos e papilas gustativas).
En casos graves da enfermidade, é necesario purificar o sangue, regulando a súa composición e propiedades, para iso tómase fóra do corpo.
Material de vídeo do doutor Malysheva sobre hipercolesterolemia hereditaria:
Como normalizar a afección sen drogas?
Tamén ten un papel importante o tratamento non farmacéutico, que o paciente debe realizar despois dunha consulta previa cun médico.
Inclúe:

- manter o peso a niveis normais;
- dosificados deportes;
- rexeitamento das graxas animais;
- renuncia aos malos hábitos.
Hai remedios populares que axudan na loita contra a hipercolesterolemia, pero tamén deben usarse despois da discusión co médico, para non prexudicarse máis.


 (reducir o colesterol, aliviar a inflamación, proporcionar protección aos vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano);
(reducir o colesterol, aliviar a inflamación, proporcionar protección aos vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano);