 A insulinoterapia está a converterse nunha parte integral no tratamento da diabetes. O resultado da enfermidade depende en gran medida de como o paciente domine correctamente a técnica e cumprirá as regras e algoritmos xerais para a administración subcutánea de Insulina.
A insulinoterapia está a converterse nunha parte integral no tratamento da diabetes. O resultado da enfermidade depende en gran medida de como o paciente domine correctamente a técnica e cumprirá as regras e algoritmos xerais para a administración subcutánea de Insulina.
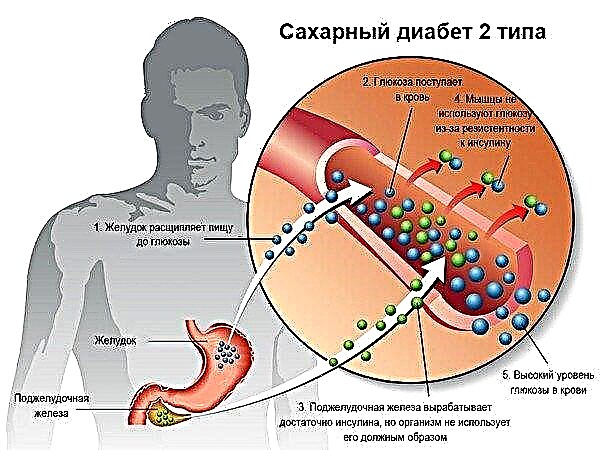
Baixo a influencia de varios procesos no corpo humano, danse mal funcionamentos do páncreas. Secreción retardada e a súa principal hormona: a insulina. Os alimentos deixan de ser dixeridos nas cantidades adecuadas, reducindo o metabolismo enerxético. A hormona non é suficiente para a ruptura de glicosa e entra no torrente sanguíneo. Só a insulinoterapia é capaz de deter este proceso patolóxico. Para estabilizar a situación úsanse inxeccións.
Normas xerais
 A inxección realízase antes de cada comida. O paciente non pode poñerse en contacto co médico médico tantas veces e terá que dominar o algoritmo e as regras de administración, estudar o dispositivo e tipos de xeringas, a técnica para o seu uso, as regras para almacenar a propia hormona, a súa composición e variedade.
A inxección realízase antes de cada comida. O paciente non pode poñerse en contacto co médico médico tantas veces e terá que dominar o algoritmo e as regras de administración, estudar o dispositivo e tipos de xeringas, a técnica para o seu uso, as regras para almacenar a propia hormona, a súa composición e variedade.
É necesario respectar a esterilidade, para cumprir as normas sanitarias:
- lavarse as mans, usar luvas;
- tratar adecuadamente as áreas do corpo onde se realizará a inxección;
- aprende a escribir medicina sen tocar a agulla con outros obxectos.
É recomendable comprender que tipos de fármacos existen, canto tempo funcionan, así como a que temperatura e canto tempo se pode almacenar a droga.
Moitas veces, a inxección almacénase na neveira a unha temperatura de 2 a 8 graos. Esta temperatura normalmente mantense na porta do frigorífico. É imposible que os raios do sol caian sobre a droga.
Hai un gran número de insulinas clasificadas segundo diferentes parámetros:
- Categoría
- compoñencia;
- grao de purificación;
- velocidade e duración da acción.
A categoría depende de que a hormona está illada.
Podería ser:
- carne de porco;
- balea;
- sintetizado a partir do páncreas do gando vacún;
- humano
Hai preparados monocompoñentes e combinados. Segundo o grao de purificación, a clasificación diríxese a aqueles que se filtran con etanol ácido e cristalizan con purificación profunda a nivel molecular e cromatografía de intercambio iónico.
Dependendo da velocidade e duración da acción, distinguen:
- ultrahort;
- curto
- duración media;
- longo
- combinado.
Táboa da duración da hormona:
Título | Acción |
|---|---|
Actrapida de insulina simple | Curto de 6 a 8 horas |
Insulina Semilenta | Duración media 16 - 20 horas |
| Suspensión de insulina de cinc | Longo 24 a 36 horas |
Só un endocrinólogo pode determinar o réxime de tratamento e prescribir unha dose.
Onde inxectan?
Para a inxección, hai áreas especiais:
- coxa (zona na parte superior e dianteira);
- estómago (preto da fosa umbilical);
- nádegas;
- o ombreiro.
É importante que a inxección non entre no tecido muscular. É necesario inxectar na graxa subcutánea, se non, ao golpear o músculo, a inxección provocará sensacións e complicacións desagradables.
É necesario considerar a introdución dunha hormona cunha acción prolongada. É mellor introducilo nas cadeiras e nádegas - absórbese máis lentamente.
Para un resultado máis rápido, os lugares máis axeitados son os ombreiros e o estómago. É por iso que as bombas sempre están cargadas con insulinas curtas.

Lugares e regras inadecuadas para cambiar lugares de inxección
As áreas do abdome e as cadeiras son máis adecuadas para aqueles que realizan inxeccións por conta propia. Aquí é moito máis conveniente recoller o dobre e a picadura, asegurándose de que sexa precisamente a zona de graxa subcutánea. Pode ser problemático atopar lugares para a inxección para persoas delgadas, especialmente aquelas que padecen distrofia.
Débese seguir a regra de sangría. Deberíase retirar polo menos 2 centímetros de cada inxección anterior.
Os sitios de inxección deben cambiarse constantemente. E dado que precisa apuñalar constantemente e moito, hai dúas formas de saír desta situación: dividir a área destinada á inxección en 4 ou 2 partes e inxectar nunha delas mentres o resto está en repouso, sen esquecer retirar 2 cm do lugar da inxección anterior. .
É recomendable asegurarse de que o sitio de inxección non cambie. Se a administración do medicamento na coxa xa comezou, entón é necesario coitela na coxa todo o tempo. Se no estómago, entón hai que continuar para que a velocidade da entrega de drogas non cambie.
Técnica subcutánea
 Na diabetes mellitus, hai unha técnica especialmente rexistrada para administrar o medicamento.
Na diabetes mellitus, hai unha técnica especialmente rexistrada para administrar o medicamento.
Elaborouse unha xeringa específica para inxeccións de insulina. As divisións nela non son idénticas ás divisións comúns. Están marcados en unidades. Esta é unha dose especial para pacientes con diabetes.
Ademais da xeringa de insulina, hai unha pluma de xeringa, é máis conveniente usar, está dispoñible para uso reutilizable. Hai divisións que corresponden á metade da dose.
 Podes destacar a introdución de usar unha bomba (dispensador). Esta é unha das invencións convenientes modernas, que está equipada cun panel de control montado nun cinto. Introdúcense datos para o consumo dunha dose específica e no momento adecuado o dispensador calcula a porción para a inxección.
Podes destacar a introdución de usar unha bomba (dispensador). Esta é unha das invencións convenientes modernas, que está equipada cun panel de control montado nun cinto. Introdúcense datos para o consumo dunha dose específica e no momento adecuado o dispensador calcula a porción para a inxección.
A introdución ten lugar a través dunha agulla que se introduce no estómago, fixada con cinta condutora e conectada ao matraz de insulina mediante tubos elásticos.
Algoritmo de uso da xiringa:
- esterilizar as mans;
- elimine a tapa da agulla da xeringa, sáelle aire e libérao na botella con Insulina (necesitarás moita cantidade de aire para a inxección);
- axitar a botella;
- marcar a dose prescrita un pouco máis que a etiqueta desexada;
- desfacerse das burbullas de aire;
- limpar o lugar da inxección cun drenaje antiséptico;
- co polgar e o dedo íntegro, recolla o pregamento no lugar onde estará a inxección;
- facer unha inxección na base dos pliegues do triángulo e inxectar, presionando lentamente o pistón;
- elimina a agulla contando 10 segundos;
- só entón solte a engrenaxe.

O algoritmo para administrar a hormona cunha xeringa:
- a dose gáñase;
- arredor de 2 unidades no espazo;
- a dose desexada establécese na placa numérica;
- faise un dobre sobre o corpo, se a agulla é de 0,25 mm, non é necesario;
- a medicina introdúcese ao presionar o extremo do mango;
- despois de 10 segundos, elimínase a pluma de xiringa e solta a engrenaxe.
É importante ter en conta que as agullas para inxeccións de insulina son moi pequenas - de 8-12 mm de lonxitude e 0,25-0,4 mm de diámetro.
A inxección cunha xeringa de insulina debe facerse nun ángulo de 45 ° e a xeringa cunha pluma - en liña recta.
Hai que lembrar que a medicina non se pode sacudir. Tirando a agulla, non podes frotar este lugar. Non podes facer unha inxección cunha solución fría: ao sacar o produto da neveira, tes que mantelo nas palmas das mans e desprazarse lentamente para quentalo.
Despois da inxección, debes comer comida despois de 20 minutos.
Podes ver o proceso con máis claridade no material de vídeo do Dr. Malysheva:
Complicacións do procedemento
As complicacións ocorren con máis frecuencia se non cumpren todas as regras de administración.
A inmunidade ao fármaco pode provocar reaccións alérxicas asociadas á intolerancia ás proteínas que compoñen a súa composición.
Pódese expresar unha alerxia:

- vermelhidão, picazón, colmeas;
- hinchazón
- broncoespasmo;
- Edema de Quincke;
- choque anafiláctico.
Ás veces o fenómeno Arthus desenvólvese - a vermelhidão e o inchazo aumentan, a inflamación adquire unha cor púrpura-vermella. Para deter os síntomas, recorre á agrietación de insulina. O proceso inverso fórmase e unha cicatriz fórmase no sitio da necrose.
Do mesmo xeito que con calquera alerxia, prescríbense axentes desensibilizantes (Pipolfen, Diphenhydramine, Tavegil, Suprastin) e hormonas (Hydrocortisone, microdoses de porco multicomponentes ou insulina humana, Prednisolona).
Recorre localmente ás virutas con doses cada vez maiores de insulina.
Outras posibles complicacións:
- Resistencia á insulina. É cando as células deixan de responder á insulina. A glicosa no sangue aumenta ata altos niveis. A insulina é necesaria cada vez máis. Nestes casos, prescribir unha dieta, facer exercicio. Non é eficaz a medicación con biguanidas (Siofor, Glucofage) sen dieta e actividade física.

- Hipoglucemia - unha das complicacións máis perigosas. Sinais de patoloxía - aumento do latido cardíaco, sudoración, fame constante, irritabilidade, tremor (temblor) das extremidades. Se non se toma ningunha acción, pode producirse coma hipoglucémico. Primeiros auxilios: darlle dozura.
- Lipodistrofia. Existen formas atróficas e hipertróficas. Tamén se denomina dexeneración graxa subcutánea. Ocorre con máis frecuencia cando non se seguen as regras para inxectar: non observar a distancia correcta entre as inxeccións, administrando unha hormona fría, hipotermia do lugar onde se fixo a inxección. Non se identificou a patoxénese exacta, pero isto débese a unha violación do trofismo tisular con trauma constante aos nervios durante a inxección e á introdución de insulina insuficientemente pura. Restaurar a zona afectada chocando cunha hormona monocomponente. Existe unha técnica proposta polo profesor V. Talantov: cortar cunha mestura de novocaína. A curación dos tecidos comeza xa na 2ª semana de tratamento. Presta especial atención a un estudo máis profundo da técnica de inxección.
- Baixar o potasio no sangue. Con esta complicación obsérvase un aumento do apetito. Prescribe unha dieta especial.
Pódense mencionar as seguintes complicacións:
- veo ante os ollos;
- inchazo das extremidades inferiores;
- aumento da presión arterial;
- aumento de peso
Non son difíciles de eliminar con dietas e réximes especiais.