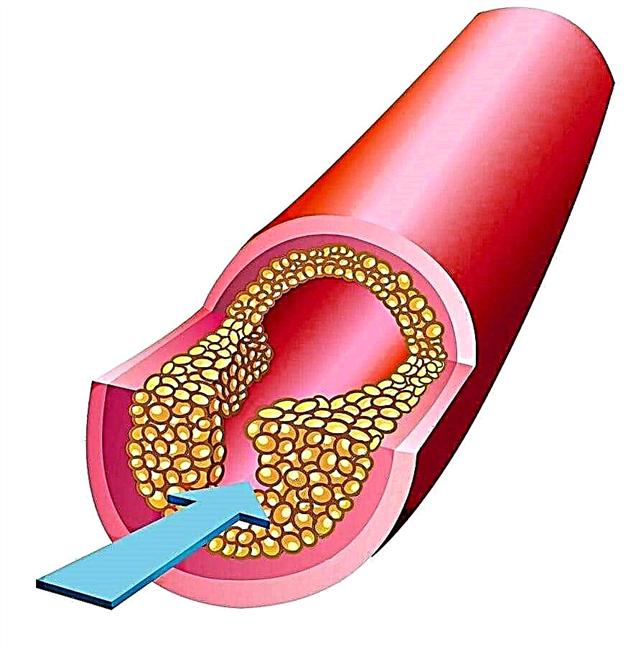
A aterosclerose é unha enfermidade vascular polietiolóxica crónica, que se acompaña da deposición de lípidos na súa cuncha interna, o desenvolvemento de procesos inflamatorios crónicos, que á súa vez leva a diversos trastornos circulatorios pronunciados debido ao estreitamento do lumen vascular ou á formación de coágulos sanguíneos.
A aterosclerose é cada vez máis coñecida entre a poboación moderna e cunha táctica de tratamento incorrecta pode levar consecuencias tristes.
As súas manifestacións iniciais a miúdo son borradas, e a xente raramente lles presta atención, chegando aos médicos só despois de que aparezan complicacións. É por iso que o tema da aterosclerose é bastante relevante.
Por que se produce a arteriosclerose?
Como se indica na propia definición de aterosclerose, esta enfermidade ten unha serie de causas.
Por suposto, cada individuo pode levar ao desenvolvemento de lesións vasculares. Non obstante, a combinación máis común de tres ou máis razóns que xuntas contribúen a un maior risco de morbilidade.
Así, hai tres grupos de factores de risco para a aterosclerose. O primeiro grupo inclúe factores irreversibles.
Madurez e idade avanzada: as persoas maiores de 40-50 anos son as máis vulnerables, xa que os seus vasos xa non son tan fortes e elásticos como na súa xuventude e os procesos metabólicos a miúdo son perturbados e distorsionados.
A predisposición hereditaria - é un dos primeiros lugares na lista de causas da aterosclerose. Os parentes próximos adoitan padecer aterosclerose similar en síntomas, e incluso distinguen formas hereditarias de alteración do metabolismo lipídico, o que é un requisito previo directo para o desenvolvemento da enfermidade.
Os homes - comezan a notar os primeiros signos de aterosclerose en media 10 anos antes e catro veces máis veces que especialmente as mulleres.
Fumar: ten un efecto negativo directo nos sistemas respiratorio e vascular. Debido á constante exposición á nicotina, aumenta a incidencia de bronquite crónica. Ao longo do camiño, a nicotina reduce as propiedades elásticas da parede vascular, aumenta a súa permeabilidade e destrúe parcialmente. Esta é unha excelente condición para a entrada de colesterol ateróxeno na membrana das arterias, e máis tarde para a formación rápida de placas ateroscleróticas.
Hipertensión arterial: con esta patoloxía a presión arterial aumenta case constantemente e os vasos están en estado espasmódico. Un espasmo prolongado das arterias leva ao esgotamento da súa contractilidade muscular, a destrución de parte das fibras do coroide, que, de novo, facilita a penetración do exceso de colesterol e a súa deposición na membrana interna das arterias.
O segundo grupo de factores de risco son factores potencialmente ou parcialmente reversibles. Unha persoa pode afectalos parcialmente. Estes son factores como:
- A hiperlipidemia, a hipercolesterolemia e a hipertrigliceridemia son unha cantidade maior de lípidos (graxas), colesterol total e triglicéridos. Debido ao deterioro do metabolismo lipídico se desencadean os primeiros mecanismos patolóxicos de formación de placas, especialmente cun aumento do colesterol asociado a lipoproteínas de baixa densidade.
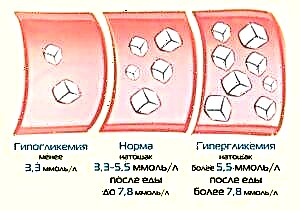
- Glicosa elevada no sangue (hiperglicemia) e diabetes mellitus - case todos os pacientes con diabetes desenvolven unha serie de complicacións ao longo do tempo, entre as que destacan a microangiopatía e a macroangiopatía (danos a pequenos e grandes vasos), que se desenvolven debido aos efectos da alta. concentracións de azucre. Cando ocorren, os vasos son literalmente destruídos por dentro e practicamente non hai obstáculos para a penetración do colesterol neles.
- A baixa concentración de lipoproteínas de alta densidade - o colesterol asociado a este tipo de lipoproteínas denomínase "bo", e a súa cantidade excesiva non conduce á formación de placas. Durante o tratamento, os médicos están tratando de conseguir un aumento das lipoproteínas de alta densidade e unha diminución das proteínas de baixa densidade (ateróxenas).
- A síndrome metabólica é unha combinación de síntomas, que inclúen a deposición de exceso de graxa no abdome (ou obesidade do medio, tipo abdominal), unha tolerancia deteriorada á glicosa no sangue (o seu nivel inestable, pero aínda non a diabetes), unha maior concentración de triglicéridos e hipertensión;
- O desequilibrio hormonal: as mulleres no período climático, así como unha persoa con patoloxías endocrinas (hipertiroidismo, enfermidade de Itsenko-Cushing) fanse especialmente susceptibles á enfermidade.
E finalmente, o último grupo de factores de risco - chamados "outros". Estes inclúen os seguintes:
- A falta de exercicio, ou un estilo de vida predominantemente sedentario, son as persoas que pasan a maior parte do tempo na oficina, na computadora ou na casa, gañan peso máis rápido, perden resistencia e forma física, vólvense láteis emocionalmente, os seus barcos perden forza e elasticidade e son propensos ao espasmo. Todo isto é unha porta aberta para o colesterol.
- Experiencias frecuentes: as situacións de estrés afectan negativamente a todos os sistemas de órganos. Activan o sistema nervioso simpático, o que leva á liberación dunha enorme cantidade de adrenalina. A adrenalina, á súa vez, estreita bruscamente os vasos sanguíneos. A repetición frecuente de tales episodios está mal reflectida nos músculos lisos das arterias e leva ás consecuencias anteriores.
Ademais, o abuso de alcol pertence a este grupo - o alcol é pola súa natureza unha toxina química. Cunha inxestión constante e sistemática do corpo, destrúe gradualmente todos os tecidos, perturba o metabolismo neles, incluído o metabolismo lipídico.
Ademais, o colesterol pode depositarse libremente en forma de placas.
Características da patoxénese da aterosclerose
O dano na parede do buque baixo a influencia de factores externos denomínase alteración. A alteración leva a unha disfunción do forro interno das arterias - o endotelio. Debido á disfunción endotelial, a permeabilidade vascular aumenta drasticamente, a produción de substancias especiais que estimulan a coagulación sanguínea activa e o estreitamento do lumen do buque.
A alteración vascular no caso da aterosclerose prodúcese baixo a influencia do exceso de colesterol, varias infeccións ou exceso de hormonas. Despois dalgún tempo, prodúcese unha infiltración, é dicir, unha impregnación, do revestimento interno das arterias circulando células no sangue chamadas monocitos. Os monocitos convértense en células dos macrófagos, que teñen a capacidade de acumular ésteres de colesterol. Os ésteres acumulados transfórmanse en células de escuma, que forman as chamadas tiras lipídicas na íntima (forro interior) das arterias. Os macrófagos sintetizan substancias especiais que estimulan a síntese de tecido conectivo. O revestimento normal das arterias substitúese por tecido conectivo. Na literatura científica, este proceso chámase esclerose.
Esclerose e aterosclerose: que diferenza hai? A esclerose difire da aterosclerose en canto se produce sen exposición a lípidos ateróxenos e aterosclerose coa súa participación.
Todos os procesos anteriores levan á inflamación crónica nos vasos. A placa aterosclerótica fórmase gradualmente. É un colesterol encapsulado na parede celular. Distínguense placas precoz e tardías. As placas temperás ou primarias, de cor amarela, son excéntricas e non se detectan con métodos de investigación adicionais. Se a placa amarela está danada ou rompida, entón fórmase un coágulo de sangue, o que conduce á chamada síndrome coronaria aguda.
Durante moito tempo, tardías ou brancas fórmanse placas. Tamén se chaman fibróticos. Sitúanse concentricamente ao redor de toda a circunferencia do buque e causan graves alteracións hemodinámicas, expresadas en ataques de angina.
Segundo a patoxénese, distínguense 3 etapas da aterosclerose.
O primeiro é a formación de manchas lipídicas. Só se visualizan en zonas limitadas da parede vascular. Esta etapa caracterízase por unha falta de severidade dos síntomas.
O segundo - tamén se denomina liposclerose. Nesta fase, prodúcese inflamación da placa de colesterol, comezan a descompoñerse e os produtos de descomposición potencian o proceso inflamatorio tóxico e inducen á formación de tecido conectivo, dando lugar á formación de placa fibrosa. Debido a isto, prodúcese un estreitamento parcial do lumen vascular e unha diminución da microcirculación.
O terceiro é a aherocalcinose. O estadio caracterízase pola aparición dun cadro clínico completo, xunto con complicacións concomitantes.
Na fase terminal, poden producirse frecuentes ataques de angina, hai un risco de desenvolver infarto de miocardio, vertedura ou gangrena.
O cadro clínico da aterosclerose
 As manifestacións clínicas da aterosclerose dependen da localización de placas ateroscleróticas, é dicir, de que o buque resultou danado.
As manifestacións clínicas da aterosclerose dependen da localización de placas ateroscleróticas, é dicir, de que o buque resultou danado.
Os síntomas son moi variables. Hai varios buques máis susceptibles a esta enfermidade. Un proceso aterosclerótico diseminado pode afectar aos seguintes vasos.
As arterias coronarias: levan ao corazón sangue rico en osíxeno. Cando se danan, o miocardio non recibe o suficiente osíxeno e isto pode manifestarse en forma de ataques de angina característicos. A angina pectora é unha manifestación directa da enfermidade coronaria (CHD), na que os pacientes senten unha forte dor ardente e compresiva detrás do esternón, falta de alento e medo á morte.
A angina pectoris chámase angina pectoris. Estes síntomas ocorren a miúdo durante esforzos físicos de diversa intensidade. Non obstante, con procesos de funcionamento intensos poden resultar perturbadores en repouso. Despois diagnostícanse con angina pectoral de repouso. Un dano masivo nas arterias pode levar a coronarosclerose (substituíndo o revestimento interno das arterias coronarias por tecido conectivo) e iso, á súa vez, pode levar a un infarto de miocardio - necrose, "necrose" do sitio do miocardio. Por desgraza, en aproximadamente a metade dos casos, un ataque ao corazón pode levar á morte.
Aorta: o departamento torácico sofre máis a miúdo. Neste caso, os síntomas serán similares á aterosclerose coronaria. Os pacientes queixarán de dor ardente, constrinxente e ardente na zona do peito, que dará ás mans dereita e esquerda, pescozo, costas e abdome superior. Estas sensacións intensificaranse con cargas de calquera intensidade, sentimentos fortes.
Cunha expansión significativa da aorta, pode haber unha violación da deglución e ronqueo da voz debido á compresión do nervio larínge recorrente. Tamén pode verse afectado o arco aórtico. Neste caso, as queixas dos pacientes poden ser vagas, por exemplo, mareos, debilidade xeral, ás veces desmaios, leve dor no peito. O tronco braquecefálico (braquecefálico) parte do arco aórtico - un buque moi grande, ao que se poden estender danos causados polas membranas aórticas.
Arterias cerebrais (vasos cerebrais) - ten unha sintomatoloxía pronunciada. Nos signos iniciais de aterosclerose, os pacientes son perturbados por problemas de memoria, tórnanse moi toques, a miúdo cambia de humor. Pode haber dores de cabeza e accidentes transitorios cerebrovasculares (ataques isquémicos transitorios). Para tales pacientes, o signo Ribot é característico: poden recordar de forma fiable os acontecementos de hai unha década, pero case nunca poden dicir o que pasou hai un ou dous días. As consecuencias de tales violacións son moi desfavorables - pode producirse un ictus (morte dunha parte do cerebro).
Arterias mesentéricas (ou mesentéricas): neste caso, afectan os vasos que pasan polo mesenterio do intestino. Tal proceso é relativamente raro. A xente estará preocupada por queimaduras no abdome, trastornos dixestivos (estreñimiento ou diarrea). Un resultado extremo pode ser un ataque cardíaco do intestino e, posteriormente, gangrena.
As arterias renales son un proceso moi grave. En primeiro lugar, os pacientes comezan a aumentar a presión e é case imposible reducila coa axuda de fármacos. Trátase da chamada hipertensión renal (secundaria, sintomática). Tamén pode haber dor na parte inferior das costas, trastornos menores de micción. Un proceso masivo pode levar ao desenvolvemento de insuficiencia renal.
Arterias das extremidades inferiores: estas inclúen as arterias femorais, popliteais, tibiais e do pé traseiro. A súa aterosclerose é máis frecuentemente desacougante, é dicir, obstruír o lumen do buque.
O primeiro síntoma é a síndrome de "claudicación intermitente": os pacientes non poden camiñar moito tempo sen parar. Moitas veces teñen que parar porque se queixan de adormecemento dos pés e das pernas, unha sensación de queima neles, pel pálida ou incluso cianose, sensación de "golpes de ganso". En canto a outras queixas, a miúdo perturba o crecemento do pelo nas pernas, o adelgazamento da pel, a aparición de úlceras tróficas non curativas a longo prazo, cambiando a forma e a cor das uñas.
Calquera dano mínimo na pel leva a úlceras tróficas, que despois poden converterse en gangrena. Isto é especialmente perigoso para os diabéticos e, polo tanto, é moi recomendable que coidan os pés, que usen zapatos soltos e non frotantes, que non supercoolen os pés e que coidan ao máximo. Tamén pode desaparecer a pulsación das arterias periféricas das extremidades inferiores.
Todos os signos anteriores combínanse na síndrome de Lerish.
Criterios de diagnóstico para aterosclerose
 O diagnóstico da aterosclerose baséase en varios criterios. En primeiro lugar, avalíanse as queixas do paciente e, dependendo delas, só se pode adiviñar onde se produciron os cambios.
O diagnóstico da aterosclerose baséase en varios criterios. En primeiro lugar, avalíanse as queixas do paciente e, dependendo delas, só se pode adiviñar onde se produciron os cambios.
Para confirmar o diagnóstico preliminar prescríbense métodos de investigación instrumental e de laboratorio.
Entre os métodos de investigación de laboratorio, prefírese unha proba de sangue bioquímica, que avaliará o nivel de colesterol total. A miúdo con aterosclerose aumentarase. A norma de colesterol total é de 2,8-5,2 mmol / L. Para obter unha imaxe máis detallada da composición lipídica do sangue, prescríbese un perfil de lípidos.
Mostra os niveis de todo tipo de lípidos no noso corpo:
- colesterol total;
- lipoproteínas de baixa densidade (colesterol "malo");
- lipoproteínas de moi baixa densidade;
- lipoproteínas de densidade intermedia;
- lipoproteínas de alta densidade (colesterol "bo");
- triglicéridos;
- chilomicronos.
Os cambios típicos do perfil lipídico son un aumento do nivel de lipoproteínas de baixa densidade e unha diminución do número de lipoproteínas de alta densidade.
Para unha visualización máis precisa dos pacientes, envíanse a angiografía (un exame vascular coa introdución dun axente de contraste), ultrasóns intravasculares, tomografía computarizada (TC) e resonancia magnética (IRM).
Estes métodos permiten ver a presenza de varios cambios na estrutura dos vasos sanguíneos, determinar o grao de estenose (estreitamento) e evitar máis danos.
Tácticas terapéuticas para aterosclerose
 O tratamento da aterosclerose é un proceso longo e laborioso e require unha longa exposición por parte do paciente e do seu médico asistente.
O tratamento da aterosclerose é un proceso longo e laborioso e require unha longa exposición por parte do paciente e do seu médico asistente.
Consta de varias etapas que se deben seguir en combinación entre si.
Debe tratarse de forma gradual e combinada, polo que os síntomas e o tratamento da aterosclerose están completamente interconectados. Aquí están os principios básicos da terapia:
- tratamento con drogas;
- terapia dietética;
- actividade física racional;
- o uso de remedios populares (opcional);
- prevención da difusión do proceso.
O tratamento farmacéutico da aterosclerose implica o uso de fármacos que reducen os lípidos (baixando o nivel de lípidos, especialmente o colesterol). Trátase de grupos de drogas como estatinas (Atorvastatina, Rosuvastatina, Akorta), fibratos (fenofibrato, besofibrato), resinas de intercambio de anións (colestiramina, colestipol) e preparados de ácido nicotínico (nicotinamida, vitamina B3) Quedan mellor borrachos antes de durmir, xa que a maior cantidade de colesterol é producida polo noso corpo pola noite. Tamén se recomenda o uso de complexos vitamínicos, minerais e oligoelementos, que axudarán a mellorar a circulación sanguínea e a minimizar os trastornos. Os antiespasmódicos (Papaverine, No-Shpa), que dilatan os vasos sanguíneos, funcionan ben.
A dieta para pacientes con aterosclerose é a exclusión da dieta de fumados, salgados, fritos, calquera comida rápida, doces, moita sal, legumes, carnes graxas. No seu lugar, recoméndase comer máis verduras e froitas frescas, varias bagas, carnes con pouca graxa, marisco e beber polo menos un litro e medio de auga por día.
A actividade física é necesaria para a perda de peso e o fortalecemento xeral do corpo. O exceso de peso é un factor de risco directo para o desenvolvemento de diabetes tipo 2, no que os buques sofren, e mesmo unha lesión aterosclerótica non os beneficiará. Neste caso, recoméndase camiñar diario durante polo menos media hora ao día. Podes facer carreiras lixeiras, exercicios físicos non moi intensos, como a forma de luz.
Os remedios populares son moi bos para o tratamento na casa. Pode ser sementes de liño, aceite de liño, infusións e decoccións de varias herbas. Tamén son axeitados os aditivos bioloxicamente activos (suplementos dietéticos).
A prevención dun aumento do colesterol é evitar a progresión da enfermidade. Para iso, necesitas abandonar os malos hábitos (beber alcol e fumar), involucrarse sistematicamente en deportes, seguir unha dieta e estar menos nerviosos.
Como tratar a aterosclerose vascular descríbese no vídeo neste artigo.