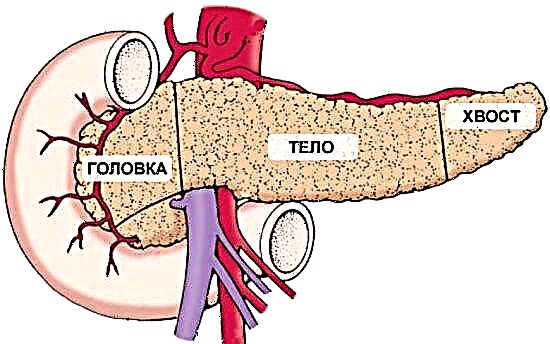
O azucre no sangue é a concentración de glicosa, medida en mmol / L. Este indicador reflicte o traballo do sistema hormonal, e especialmente a secreción de insulina polo páncreas e a reacción dos tecidos ao mesmo.
Normalmente, os niveis de glicosa no sangue oscilan entre 3,3 e 5,5 mmol / L. Estes datos pódense obter despois de examinar o sangue cun estómago baleiro. O material para a análise pode ser sangue dun dedo ou dunha vea.
Un aumento dos niveis de glicosa fóra das comidas está asociado a unha violación do metabolismo dos carbohidratos. A causa máis común de aparición deles é a diabetes.
Azucre no sangue para nenos e adultos
A concentración de glucosa pode variar durante o día. Depende da inxesta de alimentos e do seu contido en carbohidratos, actividade física, reaccións emocionais, fumar, tomar bebidas con cafeína e medicamentos.
Os carbohidratos dos alimentos convértense en moléculas de glicosa e entran no sangue dos intestinos. Despois disto, a insulina comeza a liberarse do páncreas. Conduce a glicosa na célula, baixando o seu nivel no sangue. Polo tanto, despois de 1,5-2 horas, a glicemia diminúe e a glicosa úsase para xerar enerxía ou almacenada en forma de glicóxeno.
Procesos similares con insulina ocorren en calquera episodio de aumento de azucre. Como resultado, as células reciben suficiente material enerxético para manter o seu funcionamento normal. Todas as desviacións da norma son perigosas, un nivel reducido de glicosa perturba o funcionamento dos órganos vitais e un alto destrúe a parede vascular, provocando deshidratación.
Nivel de glicosa normal (mmol / l) para persoas de diferentes idades:
- Ata un mes: 2,8-4,4.
- De 1 mes a 14 anos: 3,2-5,1.
- De 14 a 59 anos: 3,3-5,5.
- De 60 a 90 anos: 4.7-6.6.
Para obter o resultado correcto da análise e comprender o que hai que facer no futuro, é necesario excluír a inxestión de alimentos e bebidas 8-10 horas antes da análise. Durante este período de tempo, só se pode consumir auga potable. 1-2 días antes do estudo, é mellor absterse de tomar alimentos graxos e ricos en carbohidratos e alcol, un esforzo físico intenso.
É mellor tomar sangue para a análise antes do almorzo, non pode tomar café e fumar antes do exame. A inxestión de medicamentos, así como vitaminas, suplementos nutricionais, pílulas anticonceptivas debería acordarse co médico que enviou a súa análise.
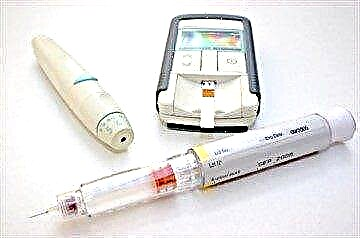
O azucre no sangue pódese controlar na casa. Para iso comprase un aparello especial: un glucómetro e tiras de proba para el. Unha gota de sangue dun dedo colócase nunha tira de proba e aparece na pantalla do dispositivo unha figura de concentración de glicosa. Tamén hai tiras de proba visuais que cambian de cor segundo o nivel de glicemia.
Aumento de azucre no sangue
Hai razóns para o aumento dos niveis de azucre que non están asociados a ningunha enfermidade: tensión nerviosa, situacións estresantes, comer grandes cantidades de alimentos, principalmente carbohidratos, actividade física moderada, fumar, abuso de cafeína en bebidas enerxéticas, té forte ou café.
En condicións patolóxicas, pode haber azucre elevado no sangue como un dos síntomas da enfermidade. Estes inclúen aumento da función tiroide, pancreatite, altos niveis de hormonas - cortisol, somatostatina, estróxenos, enfermidades nos riles, procesos inflamatorios no fígado, accidente cerebrovascular agudo, ataque cardíaco, enfermidades infecciosas.
A hiperglucemia persistente ten unha falta de insulina no sangue. Isto é típico para a diabetes tipo 1. A formación dunha reacción autoinmune ás células produtoras de insulina prodúcese debido aos efectos de virus, substancias tóxicas e estrés.
A diabetes tipo 2 adoita desenvolverse con exceso de peso, fronte aos antecedentes de aterosclerose, hipertensión. A insulina pódese producir en cantidades suficientes ou aumentadas, pero as células fanse insensibles a ela, polo que o azucre no sangue permanece elevado.
Un trazo característico dos dous tipos de diabetes é a predisposición hereditaria. Na idade avanzada, o segundo tipo de enfermidade adoita desenvolverse, e en nenos, adolescentes e mozos, unha variante máis común da enfermidade é a diabetes mellitus autoinmune dependente da insulina.
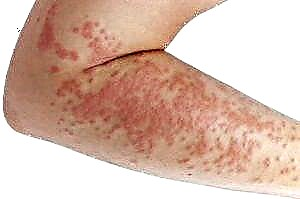
Os síntomas do aumento do azucre poden ser de varios graos de severidade: desde débiles e difusos ata o coma. Estes inclúen:
- Sinais de deshidratación: boca seca, sede frecuente, aumento da excreción de ouriños, incluída a noite, pel seca e membranas mucosas.
- Debilidade xeral, dor de cabeza e mareos, mal rendemento.
- Discapacidade visual.
- Perda de peso co aumento do apetito.
- Curación prolongada das feridas.
- Coceira da pel, acne, furunculose.
- Infeccións fúngicas, virais e bacterianas frecuentes.
Un alto grao de glicemia vén acompañado de conciencia deteriorada, náuseas, vómitos, a aparición do cheiro a acetona no aire exhalado e unha forte deshidratación do corpo.
A falta dun tratamento adecuado, o paciente cae en coma diabético.
Diabetes e prediabetes
O inicio da diabetes mellitus pode ser agudo cando os síntomas aumentan rapidamente ata o coma. Tal curso é máis común na diabetes tipo 1. Para o segundo tipo de enfermidade, pode haber un período no que o cadro clínico está ausente ou os síntomas son débiles, poden confundirse con moitas outras enfermidades.
Para diagnosticar correctamente, cómpre realizar unha proba de sangue para o nivel de azucre. O metabolismo deteriorado dos carbohidratos pode manifestarse cun aumento da glicemia por encima dos 7 mmol / L, o que fai posible que se sospeite de diabetes mellitus obtendo dúas veces estes resultados no estómago baleiro.
Nestes casos, prescríbese unha determinación aleatoria de azucre fóra da comida e unha proba de sangue para hemoglobina glicada. Considérase que a diabetes está confirmada se unha medida aleatoria mostrou glicemia igual ou superior a 11 mmol / l, e a hemoglobina glicada é do 6,5% ou máis da cantidade total de hemoglobina.
A prediabetes só se pode determinar por métodos de laboratorio. Os signos diagnósticos desta condición son:
- Azucre en xaxún 6 9 ou superior 5,5 mmol / L.
- Análise da hemoglobina glicada do 6 ao 6,5%.
- Resultados da proba con carga de glicosa: antes da proba, a norma é de 5,5 a 6,9 mmol / L, despois de tomar a solución de glicosa despois de 2 horas de 7,8 a 11 mmol / L.
Estes estudos realízanse con risco de diabetes. Están impulsadas por pacientes con predisposición hereditaria, mulleres que deron a luz a un neno grande que pesaba máis de 4,5 kg e, ademais, se o neno ten defectos no desenvolvemento, observouse o embarazo cunha ameaza constante de aborto, hiperglucemia e glucosuria.
As persoas que padecen obesidade, aterosclerose, hipertensión, gota, lesións crónicas dos riles, conductos biliares, fígado e páncreas, con curso persistente de furunculose, infeccións fúngicas e enfermidades periodontais, con polineuropatía de orixe descoñecida e tamén despois de 45 anos, son propensas a trastornos do metabolismo dos carbohidratos. .
Métodos de prevención da diabetes
 Calquera exceso de azucre no sangue require unha determinación da causa e medidas preventivas para previr a diabetes. Que facer se se detecta prediabetes? Coa axuda de cambios no estilo de vida, pode demorar un longo período ou eliminar completamente o desenvolvemento dunha verdadeira diabetes.
Calquera exceso de azucre no sangue require unha determinación da causa e medidas preventivas para previr a diabetes. Que facer se se detecta prediabetes? Coa axuda de cambios no estilo de vida, pode demorar un longo período ou eliminar completamente o desenvolvemento dunha verdadeira diabetes.
En primeiro lugar, os cambios refírense á nutrición. Da dieta necesitas eliminar completamente alimentos que conteñan hidratos de carbono facilmente digeribles. Estes son todos pratos e produtos con azucre, glicosa, alto contido en almidón: repostería, sobremesas de queixo cottage, iogures con azucre e froitas, mermelada, xeado, mel, zumes envasados e bebidas carbonatadas.
Ademais, non se recomenda usar mingau de arroz, sêmola, pratos laterais de pasta, patacas, cenorias cocidas e remolacha no menú. As froitas doces, bananas, uvas, dátiles, pasas, así como os doces son limitados.
A nutrición dietética para a prevención da diabetes implica unha baixa cantidade de graxa animal na dieta. Polo tanto, a prohibición inclúe variedades graxas de carne, aves, peixes e produtos lácteos, recheos, aceite de cociña, carnes afumadas, peixes en conserva e carne, embutidos graxos, produtos semi-acabados.
Para a preparación dunha dieta para diabéticos empregando:
- Primeiros cursos de vexetariano.
- Carne, aves ou peixes con pouca graxa en forma fervida ou guisada.
- Marisco.
- Pan integral, centeo ou salvado.
- Ensaladas de verduras frescas con aceite vexetal.
- Pratos laterais de trigo mouro ou avea.
- Verduras fervidas: calabacín, brócoli, coliflor, berinjela. Podes comer guisantes e feixóns verdes.
- Os produtos lácteos deben ser non graxos, sen azucre nin conservantes engadidos.
A segunda dirección de prevención inclúe aumentar o nivel de actividade física. Calquera tipo de carga é axeitado para iso, tendo en conta o nivel inicial de fitness e o estado do sistema cardiovascular. É suficiente facer 30 minutos de camiñar, nadar, ximnasia médica, Pilates, aeróbic ou ioga todos os días para reducir o 30% o risco de diabete.
Para persoas maiores, recoméndase camiñar e sinxelos conxuntos de exercicios, incluíndo exercicios de respiración, nenos e pacientes novos poden escoller calquera tipo de actividades de xogo, bailar, correr, nadar.
Remedios populares para baixar o azucre no sangue
 Na fase de prediabetes, recoméndase usar plantas medicinais para a preparación de infusións e decoccións. Tales fitopreparaciones poden aumentar a eficiencia da nutrición dietética e, grazas ao contido de antioxidantes e compostos que reducen o azucre, normalizar os procesos metabólicos no corpo.
Na fase de prediabetes, recoméndase usar plantas medicinais para a preparación de infusións e decoccións. Tales fitopreparaciones poden aumentar a eficiencia da nutrición dietética e, grazas ao contido de antioxidantes e compostos que reducen o azucre, normalizar os procesos metabólicos no corpo.
As seguintes plantas aumentan a capacidade de glicosa para penetrar nas células e o seu uso para reaccións bioquímicas de produción de enerxía: galega (cabra de cabra), follas de faba, follas de arándano e froitas, lingonberries, loureiros, froitos vermellos e aronia, cogumelo chaga. Para restaurar o páncreas, use sementes de liño e raíz de bardana.
As plantas que conteñen inulina actúan sobre os niveis de azucre no sangue, do mesmo xeito que a insulina producida no corpo humano. Estes inclúen raíz de xicoria, elecampane, dente de león, alcachofa de Xerusalén.
Ademais, úsanse os seguintes grupos de plantas medicinais:
- Con propiedades adaptogénicas: eleutherococcus, rhodiola rosea, ginseng, lemongrass, zamaniha.
- Aumenta a reacción dos receptores á insulina: sabre, salvia, ártica, figos.
- Contén cinc empregado para a síntese de insulina: aves altas, follas de bidueiro, estigmas de millo.
Que facer co azucre elevado no sangue descríbese no vídeo neste artigo.