Hai poucas décadas, a diabetes era considerada unha enfermidade relacionada coa idade. A moi nova, poucos padecían dela. Por desgraza, nos últimos anos houbo unha tendencia ao desenvolvemento de diabetes a unha idade bastante nova. As razóns para o desenvolvemento da enfermidade en persoas maiores e mozos varían: se coa idade isto contribúe a un desbaste xeral das funcións do corpo, incluído o páncreas, entón no corpo novo é debido á deficiencia de insulina. Anteriormente, esta forma de diabetes chamábase - "diabetes mellitus dependente da insulina". Agora fíxose máis común a diabetes tipo 1. É unha enfermidade metabólica caracterizada pola hiperglicemia.
Glossario de termos: a hiperglicemia é un síntoma clínico que indica un maior contido de glicosa (azucre) no soro sanguíneo.
A diferenza clave entre a diabetes tipo 1 e a diabetes tipo 2 é que no segundo caso, o organismo pode producir independente insulina e, polo tanto, reducir gradualmente o azucre no sangue. No primeiro tipo de enfermidade, a insulina non se produce de forma independente e o paciente depende directamente de tomar medicamentos para a redución de azucre e inxeccións de insulina.
A diabetes mellitus tipo 1 normalmente comeza cun curso tan agudo da enfermidade que o paciente pode incluso nomear o día en que apareceron os primeiros signos de hiperglicemia:
- Boca seca;
- Sede;
- Orinación rápida.
Unha forte perda de peso, que ás veces chega aos 10-15 kg ao mes, tamén é un dos síntomas da diabetes tipo 1.
Para confirmar o diagnóstico, prescríbese unha análise bioquímica de sangue e orina. Se as probas mostran a presenza de azucre elevado no sangue e acetona e glicosa están presentes na urina, o diagnóstico é confirmado.
A diabetes tipo 1 é unha enfermidade autoinmune e adoita combinarse con enfermidades similares: o bocio tóxico difuso (enfermidade de Graves), a tiroidite autoinmune.
Curso da enfermidade
A pesar dun inicio moi agudo, a diabetes dependente da insulina desenvólvese bastante lentamente. O período latente e latente ás veces dura varios anos. E só cando a destrución das células β chega ao 80% empezan a aparecer síntomas clínicos.
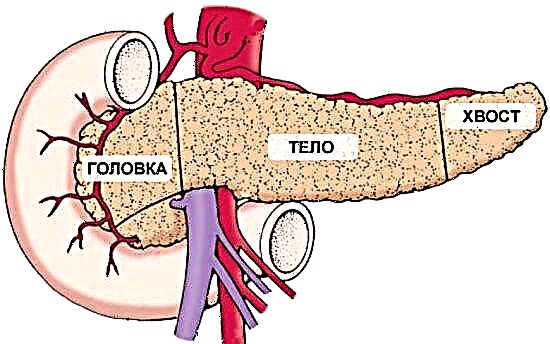
Glossario de termos: β - células - un dos tipos de células do páncreas endocrino. As células beta producen a hormona insulina, que reduce a glicosa no sangue.
No desenvolvemento da diabetes tipo 1 distínguense seis etapas:
- Etapa da predisposición xenética. Cómpre destacar que só o 2-5% das persoas con predisposición xenética á diabetes tipo 1 realmente o conseguen. Para obter datos fiables sobre a predisposición á enfermidade, é necesario realizar un estudo dos marcadores xenéticos da enfermidade. A presenza de antíxenos HLA indica que o risco de desenvolver diabetes dependente da insulina é bastante elevado. No soro, este marcador aparece 5-10 anos antes das primeiras manifestacións clínicas da enfermidade.
- O inicio do proceso autoinmune. Factores externos que poden desencadear o inicio da enfermidade poden ser - enfermidades virais (papeiras, rubéola, citomegalovirus), medicamentos, estrés, nutrición - o uso de mesturas de leite con proteínas animais na composición, produtos que conteñen nitrosaminas. No 60% dos casos, foron factores externos os que se converteron no botón Inicio para o desenvolvemento da diabetes tipo 1. A secreción pancreática de insulina aínda non está prexudicada nesta fase, pero un exame inmunolóxico xa determina a presenza de anticorpos.
- O desenvolvemento de trastornos inmunolóxicos. Ás veces chámase insulina autóloga crónica. Nesta fase, aínda non hai cambios metabólicos, pero comeza a producirse a destrución gradual das células beta. No sangue hai auto-anticorpos específicos para varias estruturas de células β - auto-anticorpos contra a insulina. O estadio non presenta síntomas característicos. No diagnóstico (normalmente unha proba de tolerancia á glucosa por vía intravenosa), detéctase a perda da primeira fase da secreción de insulina.
- Trastornos inmunolóxicos graves - diabetes mellitus latente. Aínda que a tolerancia á glicosa se prexudica, aínda non hai síntomas clínicos da diabetes. Unha proba de tolerancia oral á glicosa mostra un aumento da glicosa en xaxún, causada pola destrución de case a metade das células β. A miúdo os pacientes nesta fase quéixanse de malestar, furunculose recorrente, conxuntivite.
- Diabetes mellitus explícito do primeiro tipo con secreción residual de insulina. Nesta fase, todos os síntomas clínicos da enfermidade están plenamente manifestados. A enfermidade é aguda - sen tratamento adecuado, despois de dúas semanas desenvólvese unha condición mortal - cetoacidosis diabética. A destrución das células β chega ao 80-90%, con todo, aínda se conserva a secreción residual de insulina. Se se inicia a terapia con insulina oportuna, nalgúns pacientes comeza un período de curso estable da enfermidade - a "lúa de mel", caracterizada por unha mínima necesidade de insulina exóxena.
- Diabetes mellora claros con deficiencia de insulina absoluta - diabetes total. A destrución das células β alcanzou un nivel crítico, a secreción de insulina é completamente detida polo corpo. Non é posible o metabolismo normal sen doses regulares de insulina.
Non en todos os casos de diabetes mellitus tipo 1, obsérvase un desenvolvemento progresivo da enfermidade.
Tratamento da diabetes mellitus dependente da insulina
O tratamento da diabetes tipo 1 é a dieta máis estrita e inxeccións regulares de insulina ou tomar medicamentos para reducir o azucre. Por desgraza, a diabetes non é unha cura. O obxectivo da terapia é manter o funcionamento normal do corpo e evitar que se produzan complicacións.
Se a dose de insulina se calcula correctamente, non hai diferenzas especiais do menú dunha persoa común. Unha diferenza significativa é a necesidade de calcular a cantidade de carbohidratos facilmente digeribles. Isto permítelle calcular a cantidade requirida de insulina coa maior precisión posible.
Os principios da nutrición:
- A comida debe ser o máis diversa posible;
- A dieta óptima - polo menos 4 veces ao día, en pequenas porcións;
- A porción media por comida é de 500 a 600 calorías, se hai que reducir o peso, aínda menos;
- A cantidade de hidratos de carbono pódese aumentar durante o esforzo físico: viaxes ao país, adestramento;
- É necesario dar preferencia aos pratos ao vapor. Graxa, frita, picante, afumada - só en cantidades limitadas.
Importante! Non salte as comidas con diabetes en ningún caso. Como comer en exceso.
Débese prestar especial atención aos produtos con edulcorantes: algúns deles conteñen lixeiramente menos calorías que o azucre. Os edulcorantes con poucas calorías inclúen aspartamo, sacarido, esteviosido, ciclamato. A frutosa, xilitol e sorbitol conteñen moitas calorías. Non esquezas que os edulcorantes se teñen en conta ao calcular as doses de insulina, ademais de que non todo é tan sinxelo, os danos e beneficios da fructosa son case os mesmos!
É especialmente difícil adherirse a unha dieta para nenos e adolescentes enfermos. Por parte dos pais é necesario un seguimento constante para que o neno non come con alimentos prohibidos e non provoque complicacións graves.
Produtos estrictamente prohibidos en diabetes mellitus do primeiro tipo: chocolate, galletas, azucre, marmelada, doces e similares, que conteñen unha gran cantidade de hidratos de carbono dixestibles. De froitas - uvas.
A dose de insulina debe calcularse para cada comida individual e diariamente, aínda que o menú de onte non sexa significativamente diferente de hoxe. Isto débese principalmente a que a necesidade de insulina pode cambiar durante o día.
Atención! Alcohol!
Non están prohibidas pequenas doses de alcohol para a diabetes tipo 1. O perigo de tomar alcol no seguinte é cando unha persoa está bébeda, non pode controlar o seu estado e non sempre nota os signos perigosos dun aumento de azucre no sangue e non ten tempo para facer unha inxección de insulina.
Ademais, o estado hipoglucémico e os seus signos coinciden cos signos de embriaguez - fala confusa, coordinación deteriorada dos movementos. E se esta afección comezou nun lugar público, o cheiro a alcol non permite que outros poidan valorar puntualmente o perigo para a vida humana. En consecuencia, falta o tempo necesario para salvar unha vida.
Actividade física
A actividade física é unha condición indispensable para a vida normal de calquera persoa. Na diabetes mellitus, o exercicio non está contraindicado, pero hai certas regras para facelas o máis útiles posible para o corpo.
- A primeira regra. A actividade física só se pode realizar nun contexto de compensación a longo prazo pola diabetes. A nivel de azucre no sangue superior a 15 mmol / l, o exercicio está contraindicado.
- A segunda regra. Con cargas activas - educación física, natación, incluso discoteca - cómpre comer 1 X.E. cada media hora. ademais. Podería ser un anaco de pan, unha mazá.
- A terceira regra. Se a actividade física é suficiente, é necesario reducir a dose de insulina nun 20-50%. Se a hipoglucemia aínda se fixo sentir, é mellor compensalo tomando carbohidratos facilmente dixeribles - zume, bebidas azucradas
- Regra cuarta O exercicio é mellor un par de horas despois da comida principal. Neste momento, a probabilidade de desenvolver hipoglucemia é baixa.
- A quinta regra. A actividade física debe ter en conta as características individuais do paciente: idade, condición física, saúde xeral.
Asegúrese de beber unha cantidade suficiente de líquido, porque durante o exercicio aumenta a perda de fluído no corpo. Necesitas rematar as clases reducindo a intensidade dos exercicios, pasando a outros máis tranquilos. Isto permitirá que o corpo se arrefríe gradualmente e vaia a un modo de funcionamento máis relaxado.